Введение
Внебольничные пневмонии (ВП) являются важной проблемой медицины во всем мире, что обусловлено высокими уровнями заболеваемости совокупного и детского населения, госпитализации, летальности и связанного с ними экономического ущерба, наносимого этой инфекцией [1–3].
ВП в общей структуре заболеваемости пневмониями составляют 70% и наиболее тяжело протекают у детей. У новорожденных и детей первых лет жизни отмечаются наиболее высокие показатели заболеваемости ВП и летальности. Болезни органов дыхания у детей занимают третье место в структуре причин смерти после внешних причин и пороков развития [4, 5].
Заболеваемость ВП среди детского населения в 2023 г. продемонстрировала прирост на 80,7% по сравнению с предыдущим годом (показатель заболеваемости в 2022 году – 444,7 на 100 тысяч) и составила 803,6 на 100 тысяч, что выше среднемноголетнего показателя (СМП =687,99 на 100 тысяч) на 16,8% [6].
Для осуществления эффективной терапии ВП важнейшее значение имеет этиологическая диагностика. Однако существуют определенные трудности диагностики ВП, обусловленные полиэтиологичностью этого заболевания. Полиэтиологичность ВП и возрастающее число этиопатогенов приводят к увеличению возможных комбинаций возбудителей и, как следствие, осложняют правильный диагноз и выбор полиэтиотропной терапии [7, 8].
По данным ряда исследователей, у детей в возрасте от 6 месяцев до 5 лет отмечается доминирующая роль бактериальных возбудителей, в первую очередь пневмококка (в 70–90% случаев). H.influenzae типа b выявляется реже (до 10% случаев). Атипичные пневмонии, вызванные M.pneumoniae, наблюдаются у 15% больных, а C. pneumoniae – у 3–7% [9, 10].
В этиологии ВП, особенно у детей раннего возраста, большую роль играют вирусы, в том числе новый коронавирус SARS-CoV-2, который внес значительный вклад в этиологическую структуру ВП у детей в 2021 г. Лабораторным методам выявления микроорганизмов, вызывающих внебольничные пневмонии, уделяется большое внимание. Наряду с традиционными культуральными, иммунологическими и серологическими методами в лабораторной диагностике ВП широко используются молекулярно-генетические технологии, включая полимеразную цепную реакцию (ПЦР), ПЦР в реальном времени (ПЦР РВ), мультиплексную ПЦР, методы секвенирования. В настоящее время разработан и утвержден нормативными документами алгоритм этиологической диагностики ВП с использованием молекулярно-биологических методов, обладающих высокой чувствительностью, специфичностью и скоростью выполнения [11]. Имеется широкий арсенал отечественных коммерческих диагностических тест-систем, позволяющих проводить поиск широкого спектра бактериальных и вирусных патогенов. Как подчеркивают отечественные и международные руководства по лечению пневмоний, для выбора эффективной этиотропной терапии, в первую очередь, необходимо установить этиологический диагноз, что существенно повышает требования к качеству проведения лабораторного обследования больных. Исследования, направленные на молекулярно-генетический мониторинг бактериальных и вирусных возбудителей ВП у детей, являются чрезвычайно актуальными и практически значимыми.
Цель исследования: оценить видовое разнообразие и частоту выявления бактериальных и вирусных возбудителей внебольничной пневмонии у детей Нижегородского региона в период сохранения риска распространения новой коронавирусной инфекции (COVID-19).
Материалы и методы исследования. В исследование вошли образцы биологических субстратов (мокрота, аспираты), собранные у 746 детей в возрасте от 0 до 17 лет, госпитализированных в медицинские организации г. Нижнего Новгорода и Нижегородской области с рентгенологически подтвержденным диагнозом «внебольничная пневмония» в период с 2021 по 2024 гг. Среди обследованных 75,3% детей относились к группе организованных. У обследованных детей пневмония имела среднетяжелое течение.
Взятие образцов биологических субстратов осуществляли сотрудники медицинских организаций в первые сутки госпитализации, что позволяло исключить внутрибольничное инфицирование (в среднем на 7,6±2,4 день острого заболевания). Отбор, транспортировку клинического материала проводили в соответствии с СанПин 3.3686-21 «Санитарно-эпидемиологические требования по профилактике инфекционных болезней», МУ 4.2.2039-05 «Техника сбора и транспортирования биоматериалов в микробиологические лаборатории».
Выделение нуклеиновых кислот и реакцию обратной транскрипции проводили с использованием наборов «РИБО-преп» и «Реверта-L» соответственно, согласно инструкциям производителя (ФБУН ЦНИИЭ Роспотребнадзора, Россия).
Выявление нуклеиновых кислот возбудителей ВП проводили методом полимеразной цепной реакции (ПЦР, ПЦР в реальном времени).
Для обнаружения нуклеиновых кислот возбудителей ВП применяли следующие наборы реагентов: «АмплиСенс® ОРВИ-скрин-FL» (ФБУН ЦНИИЭ Роспотребнадзора) для обнаружения респираторно-синтициального вируса (RSV), вирусов парагриппа 1–4-го типов, коронавирусов (229E, OC43, NL63, HKU), риновирусов, аденовирусов групп В, С, Е, метапневмовирусов и бокавирусов; «Вектор-ПЦР РВ-2019-nCoV-RG» (ФБУН ГНЦ ВБ «Вектор») и «АмплиСенс® CoV-Bat-FL» (ФБУН ЦНИИЭ) для выявления РНК коронавирусов; «АмплиСенс® Mycoplasma pneumoniae/Chlamydophila pneumoniae-FL» (ФБУН ЦНИИЭ) для детекции ДНК M. pneumoniae и C. рneumoniae; «GenPak DNA PCR test» (ООО «Галарт-Диагностикум») для ПЦР детекции Streptococcus pneumoniae, Haemophilus influenzaе и Legionella pneumophila.
Cтатистичеcкую обработку и анализ данных проводили методами вариационной cтатистики с определением cреднеарифметической величины, показателя cредней ошибки среднеарифметической величины (m), с вычислением критерия доcтоверности (критерий t-Cтьюдента). Статистически значимыми cчитали различие между cравниваемыми величинами c уровнем доверительной вероятноcти 95% и 99%. При этом р<0,05 и р<0,001. Cтатистический анализ осуществляли с помощью общепринятых алгоритмов в программах Microsoft Office (Excel), пакета статистических программ Statz, Statistica 6.0, Вiostat.
Результаты исследования и их обсуждение. Результаты проведенных исследований образцов клинического материала (мокрота, аспираты) от 746 детей с ВП позволили определить спектр и частоту выявления различных бактериальных и вирусных патогенов. С использованием молекулярно-генетических методов этиологический агент бактериальной и/или вирусной природы был установлен в 89,1% случаев. Пейзаж бактериальных и вирусных возбудителей ВП представлен в таблице 1. Среди бактериальных возбудителей лидировал S. pneumoniaе (76,0%). Частота выявления H. influenzae составила 20,0%. Из атипичных бактериальных возбудителей M. pneumoniae была выявлена в 22,3%. C. pneumoniae и L. pneumophila не были обнаружены ни у одного из обследованных детей.
Таблица 1
Распространение бактериальных и вирусных возбудителей ВП у детей (n=746)
|
Инфекционный агент |
Частота выявления (%±m) |
|
Streptococcus pneumoniae |
76,0±1,5 |
|
Haemophilus influenzae |
20,0±1,4 |
|
Mycoplasma pneumoniae |
22,3±1,5 |
|
Сhlamydophila pneumoniae |
0 |
|
Legionella pneumophila |
0 |
|
Rinovirus |
8,3±1,0 |
|
RSV |
3,8±0,7 |
|
Parainfluenza virus 1-4 |
3,3±0,7 |
|
Adenovirus B,C,E |
1,6±0,5 |
|
Соronavirus (HKU-1, OC-43, Hl-63, 229E) |
1,2±0,4 |
|
Bocavirus |
1,7±0,5 |
|
Metapneumovirus |
1,9±0,5 |
|
SARS-CoV-2 |
6,7±0,9 |
В этиологии ВП у детей, особенно раннего возраста, существенную роль играют вирусы, которые могут быть самостоятельным этиологическим фактором или ко-патогеном при пневмонии бактериальной природы. Известно, что развитию бактериальной пневмонии чаcто предшеcтвуют вируcные инфекции, которые вызывают воcпалительные и деструктивные изменения cлизиcтой оболочки дыхательных путей и cпоcобствуют проникновению бактериальных патогенов в легочную паренхиму. Реcпираторные вируcы были обнаружены у 28,5% пациентов. Риновируcы и реcпираторно-cинцитиальный вируc доминировали cреди вируcных возбудителей ВП (8,3% и 3,8% cоответственно). Чаcтота выявления нового коронавируса SARS-CoV-2 cоcтавила 6,7%.
Частота выявления ведущих бактериальных патогенов и респираторных вирусов у детей в разных возрастных группах представлена в таблице 2.
Таблица 2
Частота обнаружения бактериальных и вирусных патогенов у детей разных возрастных групп с ВП
|
Инфекционный агент |
Частота выявления в возрастных группах, в% |
|||
|
0–11 месяцев 29 дней n=84 |
1–2 года 11 месяцев 29 дней n=84 |
3–6 лет 11 месяцев 29 дней n=150 |
7–17 лет n=428 |
|
|
S. pneumoniaе |
70,2±4,9 |
90,4±3,2 |
83,3±3,0 |
67,3±3,6 |
|
H. influenzae |
23,8±4,6 |
26,1±4,7 |
24,0±3,5 |
29,2±3,5 |
|
M. pneumoniae |
3,3±1,9 |
7,1±2,8 |
22,0±3,4 |
45,3±3,8 |
|
Респираторные вирусы |
20,2±4,3 |
30,9±5,0 |
35,3±3,9 |
25,9±2,1 |
Как cвидетельcтвуют данные, предcтавленные в таблице 2, наиболее часто пневмококк выявлялся в возрастной группе от 1 года до 3 лет (90,4%), H. influenzae – у детей в возрасте от 1 года до 3 лет (26,1%) и в группе от 7 до 17 лет (29,2%). M. pneumoniae обнаруживалась преимущественно у детей в возрасте от 7 до 17 лет (45,3%). В группе детей от 3 до 7 лет M. pneumoniae выявлена в 22,0% случаев, а у детей в возрасте от 1 года до 3 и в группе детей до 1 года M. pneumoniae идентифицирована в 7,1% и 3,3% случаев соответственно. Респираторные вирусы в целом наиболее часто выявлялись в возрастной группе от 1 до 3 лет и от 3 до 7 лет (30,9% и 35,3% соответственно). Полученные результаты согласуются с данными литературы [9, 12].
Анализ частоты обнаружения различных видов респираторных вирусов у детей разных возрастных групп показал, что риновирусы выявлялись преимущественно в группе детей в возрасте от 3 до 7 лет, частота обнаружения составила 14,8%. У детей в группе от 7 до 17 лет риновирусы выявлены в 8,0% случаев. Респираторно-синцитиальный вирус и аденовирус наиболее часто встречались в группе детей в возрасте от 7 до 17 лет. Следует отметить высокую частоту выявления вирусов парагриппа 3-го типа у детей в возрасте от 1 до 3 лет (16,7%). Наиболее высокие показатели частоты выявления Bocavirus и Metapneumovirus зарегистрированы у детей в возрасте от 3 до 7 лет (3,7%).
По данным литературы, при ВП отмечается частое наличие сочетанного инфицирования – как бактериально-вирусного, бактериально-бактериального, так и вирус-вирусного, составляющего от 8 до 65% случаев [13]. Анализ структуры инфицирования бактериальными и вирусными патогенами детей с ВП в 2024 г. показал, что в 39,7% случаев наблюдалась моноинфекция, ассоциированная с S. pneumoniae (в 68,6% случаев от числа моноинфицированных), или M. pneumoniae (15,7%), или H. influenzaе (10,8%). Сочетанная инфекция, обусловленная бактериальными (34,2%) и бактериально-вирусными (26,1%) ассоциациями патогенов, зафиксирована у 60,3% обследованных детей (рис. 1).
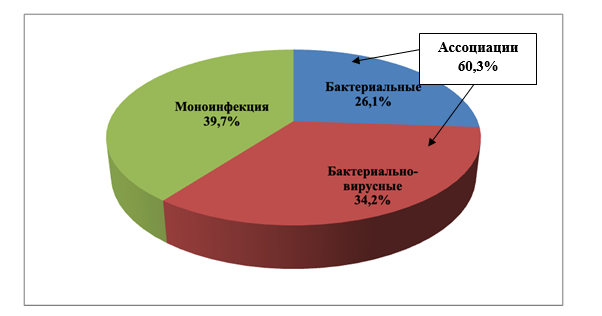
|
|
Рис. 1. Структура инфицирования детей с ВП в 2021–2024 гг. (n=665)
Следует отметить, что формирование смешанного инфицирования у детей от 3 до 7 лет происходило, в основном, за счет ассоциаций M. pneumoniae с вирусами парагриппа, метапневмовирусом, бокавирусом и респираторно-синцитиальным вирусом. Для смешанной микоплазменно-вирусной инфекции характерно более тяжелое течение, чем при моноинфекции. Максимальные показатели смешанного инфицирования зафиксированы в группе детей с ВП в возрасте от 7 до 17 лет, что объясняется наличием благоприятных условий для циркуляции возбудителей ВП в образовательных учреждениях.
При оценке видового разнообразия этиопатогенов ВП был проведен сравнительный анализ частоты выявления возбудителей ВП бактериальной и вирусной природы в пандемический период (2021 г., 2022 г.) и в период сохранения риска распространения новой коронавирусной инфекции (2023 г. и 2024 г.).
Как видно из данных, представленных в таблице 3, частота выявления бактериальных и вирусных возбудителей ВП варьировала в анализируемые годы.
Таблица 3
Частота выявления возбудителей ВП у детей в период с 2021 по 2024 гг.
|
Этиологический агент |
Частота выявления, % |
|
||
|
2021 г. (n=306) |
2022 г. (n=70) |
2023 г. (n=82) |
2024 г. (n=288) |
|
|
S. pneumoniae |
81,7±2,2 |
77,1±5,0 |
72,0±4,9 |
73,3±2,6 |
|
H. influenzae |
22,9±2,4 |
14,2±4,1 |
12,2± 3,6 |
27,4±2,6 |
|
M. pneumoniae |
18,0±2,1 |
7,1±3,1 |
31,7 ±5,1 |
32,3±2,7 |
|
С. pneumoniae |
0 |
0 |
0 |
0 |
|
L.pneumophila |
0 |
0 |
0 |
0 |
|
Rinovirus |
2,9±1,0 |
8,5±3,3 |
13,4 ±3,7 |
8,3±1,6 |
|
RSV |
2,3±0,9 |
7,1±3,1 |
2,4 ±1,6 |
2,8±1,0 |
|
Parainfluenza virus 1-4 |
0 |
2,9±2,0 |
1,2 ±1,2 |
9,0±1,7 |
|
Adenovirus B,C,E |
0 |
1,4±1,4 |
2,4 ±1,6 |
2,4±0,9 |
|
Соronavirus (HKU-1, OC-43, Hl-63, 229E) |
1,0±0,6 |
1,4±1,4 |
0 |
1,4±0,6 |
|
Bocavirus |
1,6±0,7 |
0 |
3,7 ±1,6 |
1,4±0,6 |
|
Metapneumovirus |
1,6±0,7 |
0 |
3,7±2,1 |
2,4±0,9 |
|
SARS-CoV-2 |
25,2±2,5 |
0 |
2,4±2,1 |
1,7±0,7 |
Из бактериальных возбудителей ВП у детей на протяжении всего периода наблюдения (2021–2024 гг.) доминировал S. рneumoniaе. При этом следует отметить, что показатели частоты выявления пневмококка в период сохранения риска распространения COVID-19 (2023 г. и 2024 г.) были ниже по сравнению с пандемическим периодом (2021 г. и 2022 г.), что можно объяснить высоким уровнем охвата детского населения Нижегородского региона вакцинацией против данного возбудителя. Снижение частоты выявления пневмококка у детей во всех возрастных группах подтверждает эффективность иммунизации детей против данного возбудителя [14].
Второе ранговое место в этиологической структуре ВП у детей заняла M. pneumoniae. Показатели частоты выявления M. pneumoniae в 2023 г. и 2024 г. были существенно выше по сравнению с 2021 г. и 2022 г. (31,7% и 32,3% против 18,0% и 7,1% соответственно).
Третье ранговое место заняла гемофильная палочка, доля которой в этиологической структуре ВП в 2024 г. составила в 27,4%, существенно превышая аналогичные показатели 2021 г. (22,9%), 2022 г. (14,2%,) и 2023 г. (12,2%).
В 2021 г. доля детей с ВП, у которых были выявлены вирусные возбудители, составила 34,6%, а в 2022 г. – 21,3%, в 2023 г. – 25,6%, в 2024 г. – 27,4%.
Более высокие показатели частоты выявления вирусов в 2021 г. были обусловлены коронавирусом SARS-CoV-2 геноварианта Delta, доля которого в этиологической структуре ВП составляла 25,2%, варьируя от 13,8 до 37,6% в разных возрастных группах. В 2022 г. в клинических образцах, полученных от детей с ВП, РНК SARS-CoV-2 не была обнаружена, в 2023 г. и 2024 г. она выявлялась в единичных случаях только в составе ассоциаций с бактериальными возбудителями (S. pneumoniae и/или М pneumoniae). Полученные результаты могут быть объяснены циркуляцией в период сохранения риска распространения COVID-19 (2023 г. и 2024 г.) геноварианта Omicron, поражающего верхние дыхательные пути и не связанного с развитием пневмонии. Среди других вирусов наиболее часто выявлялись риновирусы на протяжении всего периода наблюдения.
Результаты сравнительного анализа частоты выявления этиологических агентов в различные годы выявили тенденцию к снижению показателей распространенности пневмококков. В то же время наблюдается увеличение частоты выявления случаев ВП, обусловленной M. pneumoniae (рис. 2).
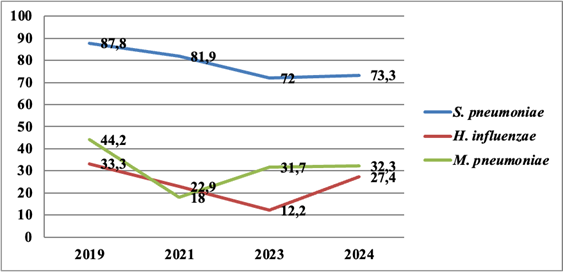
Рис. 2. Динамические изменения в частоте обнаружения бактериальных возбудителей в период 2019–2024 гг.
На cовременном этапе в уcловиях сохранения риcка распроcтранения новой коронавируcной инфекции широкий cпектр возбудителей ВП, их генетическая изменчивость, сложность этиологической структуры и многофакторность развития эпидемического процесса ВП требуют внедрения комплексных подходов в решение диагностических, клинических и эпидемиологических задач. Внедрение современных молекулярно-генетических технологий в практику здравоохранения существенно сократит процент этиологически не расшифрованных пневмоний, выбор лечения которых нередко осуществляется эмпирическим путем, что часто приводит к нежелательным результатам.
Заключение
Результаты проведенных иccледований показали, что этиологическая структура ВП у детей в период сохранения риска распространения COVID-19 представлена широким спектром бактериальных и вирусных патогенов. Среди бактериальных возбудителей превалировали S. pneumoniaе, M.pneumoniae. Подтверждена значительная роль в этиологии ВП реcпираторных вирусов (риновирусов, респираторно-синцитиального вируса, бокавирусов, вирусов парагриппа 3-го типа). Определена высокая доля пациентов с микст-инфекциями в группе больных ВП как с положительным, так и с отрицательным ПЦР-результатом на коронавирус SARS-CoV-2.
Таким образом, выявленные особенности этиологической структуры ВП, а именно высокие показатели частоты обнаружения вирусов и труднокультивируемых бактерий, свидетельствуют о необходимости проведения молекулярного мониторинга широкого спектра бактериальных и вирусных возбудителей, что обеспечит назначение эффективной этиотропной терапии, позволит снизить длительность пребывания пациента в стационаре, уменьшить частоту возникновения осложнений и тяжелых клинических форм.
Библиографическая ссылка
Бруснигина Н.Ф., Махова М.А., Черневская О.М., Орлова К.А., Барышева Н.Н., Колесникова Е.А., Уткин О.В., Сахарнов Н.А., Филатова Е.Н. ОСОБЕННОСТИ ЭТИОЛОГИЧЕСКОЙ СТРУКТУРЫ ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИИ У ДЕТЕЙ В ПЕРИОД СОХРАНЕНИЯ РИСКА РАСПРОСТРАНЕНИЯ НОВОЙ КОРОНАВИРУСНОЙ ИНФЕКЦИИ // Современные проблемы науки и образования. 2025. № 1. ;URL: https://science-education.ru/ru/article/view?id=33950 (дата обращения: 03.05.2026).
DOI: https://doi.org/10.17513/spno.33950



