Введение
Травмы плечевого пояса и плеча занимают важное место в медицинских исследованиях и клинической практике, представляя серьезный вызов для пациентов и специалистов. В условиях активной жизни количество травм растет, особенно среди пожилых людей, уязвимость которых к таким повреждениям выше. Эти переломы существенно влияют на повседневную жизнь, ограничивая движения и снижая качество жизни.
Травматические переломы плечевого пояса и плеча могут возникать по нескольким причинам, таким как: падение с высоты, спортивные травмы и дорожно-транспортные происшествия. Переломы могут быть следствием как прямого механического воздействия (удара по плечу), так и непрямого (падения на вытянутую руку или плечо).
С учетом расположения повреждений выделяют два типа переломов: надбугорковые и подбугорковые. Надбугорковые (внутрисуставные) повреждения, включая переломы головки и анатомической шейки плечевой кости, чаще возникают от удара по внешней поверхности плечевого сустава. Подбугорковые переломы и переломы хирургической шейки обычно происходят в результате непрямого воздействия, хотя возможны и случаи прямого механизма травмы. При классификации по механизму травмы выделяют аддукционные и абдукционные переломы. Аддукционные возникают при падении на согнутую руку, а абдукционные – при падении на отведенную руку.
Переломы плечевой кости составляют около 5% всех переломов скелета и чаще всего встречаются у лиц старше 65 лет [1, 2, 3]. Внутрисуставные повреждения проксимального конца плечевой кости редки – до 0,1% [1]. Подбугорковые переломы и переломы хирургической шейки составляют до 50% всех случаев переломов плечевой кости у пожилых.
Травмы проксимального отдела плечевой кости могут вызывать как непосредственные повреждения, так и анатомические, патоморфологические и функциональные нарушения. Сложные многооскольчатые травмы требуют особого внимания из-за трудностей в лечении. Оперативное вмешательство, включая эндопротезирование, является альтернативой резекции при невозможности реконструкции. Консервативные методы лечения включают отводящие шины и гипсовые повязки. В хирургии возможны восстановление анатомических структур или удаление головки плеча с последующим эндопротезированием. Неудачные попытки вправления вывиха могут привести к осложнениям, требующим паллиативных методов, таких как резекция головки плечевой кости. Проблемы с консолидацией переломов проксимального конца плечевой кости наблюдаются в 10,5–20,3% случаев при консервативном лечении и до 30–40% при остеосинтезе [4, с. 604]. Эффективная диагностика и правильный выбор методов лечения критически важны для успешного восстановления и улучшения качества жизни пациентов.
Эндопротезирование плечевого сустава продолжает активно развиваться, и за последние годы было опубликовано множество исследований, освещающих новые методики и результаты лечения.
Результаты анатомического тотального эндопротезирования плеча (aTSA) и методы оценки успеха после операции имеют важное значение в клинической практике. В статье Hao и др. (2023) исследуется использование процента максимально возможного улучшения (%MPI) для оценки результатов более чем у 1500 пациентов, прошедших aTSA. Применение специфичных для шкал (MCI-%MPI) позволяет лучше учитывать индивидуальные достижения и различия в удовлетворенности пациентов, что подчеркивает необходимость гибкого подхода к оценке результатов вмешательства [5].
Характеристики пациентов, достигших потолочных оценок после анатомического и реверсивного тотального эндопротезирования плеча, важны для понимания клинических результатов. В статье Schoch и др. (2022) исследуется влияние потолочных эффектов в результатах 1817 пациентов, перенесших aTSA, и 2635 пациентов, перенесших реверсивное тотальное эндопротезирование (rTSA). Результаты показывают, что пациенты после aTSA чаще достигают потолочных оценок по шкалам SST, ASES и UCLA. Также выявлены факторы, влияющие на потолочные оценки: пол, индекс массы тела и остеоартрит. Авторы рекомендуют использовать альтернативные методы оценки, такие как SAS, для более точной оценки результатов операций на плечевом суставе [6].
В статье Le Breton и др. (2022) предложен алгоритм оценки уместности тотального плечевого эндопротезирования (TSA) с использованием метода RAND/UCLA. Исследование выявило нехватку критериев для определения необходимости TSA. Создано 186 клинических сценариев с учетом возраста, состояния ротаторной манжеты и предыдущих операций. Эксперты Американского общества плеча и локтя (ASES) согласовали 40% показаний, установив, что TSA подходит для пациентов младше 75 лет с выраженной симптоматикой, тогда как для пациентов старше 75 лет показания были менее ясными. Новый инструмент позволяет быстро и надежно оценивать уместность TSA, улучшая медицинскую помощь и контролируя затраты, что может быть полезно в клинической практике [7].
Результаты операций и удовлетворенность пациентов – ключевые аспекты реверсивного тотального плечевого эндопротезирования. В 2023 году Nieboer и коллеги исследовали данные 2573 операций rTSA для оценки минимально клинически важного процента максимально возможного улучшения (%MPI). Они подчеркнули, что стандартный порог в 30% для %MPI не всегда отражает восприятие успеха пациентами, и предложили использовать специфические оценки (MCI-%MPI) для более точной оценки результатов и удовлетворенности после вмешательства [8].
С учетом актуальности и эффективности предложенных исследований эндопротезирование плечевого сустава является важной и динамично развивающейся областью медицины. Возможность индивидуализации подхода к лечению становится ключевым фактором для достижения оптимальных результатов.
Цели исследования
Изучение функциональных исходов эндопротезирования плечевого сустава у пациентов с переломами проксимального отдела плечевой кости и разработка опросника на основе модернизации общепринятых методов оценки.
Материалы и методы исследования
В исследование был включен 31 пациент, прошедшие оперативное лечение на базе Челябинской областной клинической больницы за период 2019–2023 гг. Всего было выполнено: тотальное эндопротезирование плечевого сустава протезом Evolutis Unic – 9 пациентов; эндопротезирование плечевого сустава конструкцией Just Unic – 19 пациентов; однополюсное эндопротезирование плечевого сустава протезом ЭСИ – 3 пациента. Ввиду высокой неоднородности выборочной совокупности она была разделена на группы по анатомо-морфологической характеристике травмы: 1-я группа – с фрагментарным переломовывихом головки плечевой кости (n=13); 2-я группа – с фрагментарным переломом головки плечевой кости (n=10); 3-я группа – пациенты с неудовлетворительным исходом после остеосинтеза (n=5); 4-я группа – с неправильно консолидирующим фрагментарным переломовывихом (n=3).
Результаты лечения во всех группах были оценены на сроке 1 год 7,5 месяца после оперативного вмешательства внутри каждой группы пациентов. Статистический анализ проводили с использованием программы Statistica 12.
Задачей исследования была оценка качества жизни пациента после перенесенного оперативного вмешательства. Для работы в дистанционном формате авторами была разработана шкала оценки функции плечевого сустава «Оценка плеча» (ОП), которая предусматривает простые и понятные вопросы для пациента. Разработанный опросник позволяет выполнить функциональную оценку без очной консультации специалиста. Интерпретация полученных результатов по шкале «Оценка плеча»: менее 10 баллов – неудовлетворительный результат; 11–19 баллов – удовлетворительный; 20–29 баллов – хороший; более 30 баллов – отличный. Чтобы обеспечить совместимость полученных результатов с общепринятыми шкалами оценки, ОП была адаптирована к системе оценки плечевого сустава Университета Калифорнии Лос-Анджелеса (UCLA) [9, 10, 11]. Отличием предложенной шкалы от общепринятой является принцип оценки объема движений. Адаптация заключалась в распределении баллов по соответствующим разделам вопросов. Произведена замена функциональных движений, задаваемых специалистом, на движения, которые пациент выполняет в быту. В шкале «Оценка плеча» объем движений определяется посредством определения уровня функционирования прооперированной конечности в быту.
Результаты исследования и их обсуждение
Распределение по группам в зависимости от анатомо-морфологического характера травмы в сопоставлении с результатами лечения: фрагментарный переломовывих головки плечевой кости – 13 пациентов (средний балл ОП 25,15±8,23 UCLA 24,54±6,85); фрагментарный перелом головки плечевой кости – 10 пациентов (средний балл ОП 29,20±8,97 UCLA 28,20±6,92); остеосинтез с неудовлетворительным результатом – 5 пациентов (средний балл ОП 17,20±9,83 UCLA 19,00±8,92); неправильно консолидирующийся фрагментарный переломовывих – 3 пациента (средний балл ОП 28,00±10,54 UCLA 27,00±7,55). Результаты лечения в зависимости от анатомо-морфологического характера травмы представлены на рисунке.
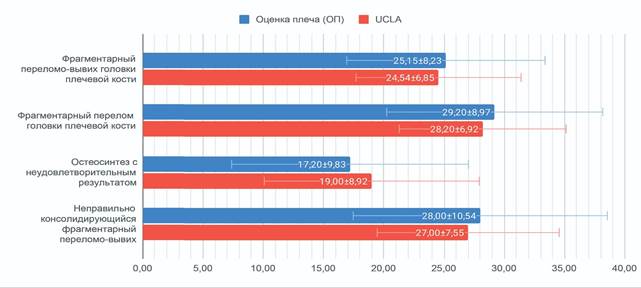
Средний балл в группах по анатомо-морфологической характеристике
Как видно из диаграмм, представленных на рисунке, предложенная шкала ОП сопоставима с международной шкалой UCLA. При этом худшие результаты были получены у пациентов с несостоявшимся ранее выполненным остеосинтезом.
В группе пациентов с фрагментарным переломовывихом головки плечевой кости разделение по срокам оперативного вмешательства: в течение 1 месяца с момента травмы – 10 человек (средний балл ОП 28,50±5,08 UCLA 27,20±3,99); в течение 6–12 месяцев – 3 человека (средний балл ОП 14,00±6,93 UCLA 15,67±7,51). Разделение на возрастные группы среди пациентов, прооперированных в течение 1 месяца: молодой возраст (35–44 года) – 1 (средний балл ОП 29,00±0 UCLA 28,00±0), среди них: Just Unic – 1 (средний балл ОП 29,00±0 UCLA 28,00±0); средний возраст (45–59 лет) – 3 человека (средний балл ОП 26,33±4,62 UCLA 26,00±3,46), среди них: Just Unic – 1 (средний балл ОП 21,00±0 UCLA 22,00±0), ЭСИ – 2 человека (средний балл ОП 29,00±0 UCLA 28,00±0); пожилой возраст (60–74 года) – 6 человек (средний балл ОП 29,50±5,82 UCLA 27,67±4,76), среди них: Just Unic – 5 человек (средний балл ОП 31,00±5,05 UCLA 29,20±3,27), ЭСИ – 1 человек (средний балл ОП 22,00±0 UCLA 20,00±0). Разделение на возрастные группы среди пациентов, прооперированных в течение 6–12 месяцев: средний возраст (45–59 лет) – 2 человека (средний балл ОП 12,00±8,49 UCLA 13,50±9,19), среди них: Evolutis Unic – 2 человека (средний балл ОП 12,00±8,49 UCLA 13,50±9,19); пожилой возраст (60–74 года) – 1 человек (средний балл ОП 18,00±0 UCLA 20,00±0), среди них: Evolutis Unic – 1 человек (средний балл ОП 18,00±0 UCLA 20,00±0).
В группе пациентов с фрагментарным переломом головки плечевой кости разделение по срокам оперативного вмешательства: в течение 1 месяца – 10 человек (средний балл ОП 29,20±8,97 UCLA 29,20±6,92). Разделение на возрастные группы внутри группы прооперированных в течение 1 месяца: средний возраст (45–59 лет) – 2 человека (средний балл ОП 32,50±4,95 UCLA 30,50±3,54), среди них: Just Unic – 2 человека (средний балл ОП 32,50±4,95 UCLA 30,50±3,54); пожилой возраст (60–74 года) – 6 человек (средний балл ОП 27,67±11,45 UCLA 26,67±8,62), среди них: Just Unic – 6 человек (средний балл ОП 27,67±11,45 UCLA 26,67±8,62); старческий возраст (75 лет и более) – 2 человека (средний балл ОП 30,50±2,12 UCLA 30,50±3,54), среди них: Just Unic – 2 человека (средний балл ОП 30,50±2,12 UCLA 30,50±3,54).
В группе пациентов с неудовлетворительным результатом остеосинтеза разделение по срокам оперативного вмешательства: в течение 3–6 месяцев – 1 человек (средний балл ОП 32,00±0 UCLA 32,00±0); в течение 6–12 месяцев – 1 человек (средний балл ОП 18,00±0 UCLA 20,00±0); в течение 1–3 лет – 2 человека (средний балл ОП 9,00± UCLA 13,00±); более 3 лет – 1 человек (средний балл ОП 18,00±0 UCLA 17,00±0). Разделение на возрастные группы внутри группы прооперированных в течение 3–6 месяцев: средний возраст (45–59 лет) – 1 человек (средний балл ОП 32,00±0 UCLA 32,00±0), среди них: Evolutis Unic – 1 человек (средний балл ОП 32,00±0 UCLA 32,00±0). Разделение на возрастные группы внутри группы прооперированных в течение 6–12 месяцев: пожилой возраст (60–74 года) – 1 человек (средний балл ОП 18,00±0 UCLA 20,00±0), среди них: Evolutis Unic – 1 человек (средний балл ОП 18,00±0 UCLA 20,00±0). Разделение на возрастные группы внутри группы прооперированных в течение 1–3 лет: пожилой возраст (60–74 года) – 1 человек (средний балл ОП 5,00±0 UCLA 7,00±0), среди них: Evolutis Unic – 1 человек (средний балл ОП 5,00±0 UCLA 7,00±0); старческий возраст (75 лет и более) – 1 человек (средний балл ОП 13,00±0 UCLA 19,00±0), среди них: Evolutis Unic – 1 человек (средний балл ОП 13,00±0 UCLA 19,00±0). Разделение на возрастные группы внутри группы прооперированных в течение более 3 лет с момента травмы: молодой возраст (35–44 года) – 1 человек (средний балл ОП 18,00±0 UCLA 17,00±0), среди них: Evolutis Unic – 1 (средний балл ОП 18,00±0 UCLA 17,00±0).
В группе пациентов с неправильно консолидирующимся фрагментарным переломовывихом разделение по срокам оперативного вмешательства: в течение 1 месяца – 1 человек (средний балл ОП 39,00±0 UCLA 35,00±0); в течение 1–3 месяцев – 1 человек (средний балл ОП 27,00±0 UCLA 26,00±0); в течение 6–12 месяцев – 1 человек (средний балл ОП 18,00±0 UCLA 20,00±0). Разделение на возрастные группы внутри группы прооперированных в течение 1 месяца с момента травмы: пожилой возраст (60–74 года) – 1 человек (средний балл ОП 39,00±0 UCLA 35,00±0), среди них: Just Unic – 1 человек (средний балл ОП 39,00±0 UCLA 35,00±0). Разделение на возрастные группы внутри группы прооперированных в течение 1–3 месяцев с момента травмы: средний возраст (45–59 лет) – 1 человек (средний балл ОП 27,00±0 UCLA 26,00±0), среди них: Just Unic – 1 человек (средний балл ОП 27,00±0 UCLA 26,00±0). Разделение на возрастные группы внутри группы прооперированных в течение 6–12 месяцев с момента травмы: средний возраст (45–59 лет) – 1 человек (средний балл ОП 18,00±0 UCLA 20,00±0), среди них: Evolutis Unic – 1 человек (средний балл ОП 18,00±0 UCLA 20,00±0).
Результаты лечения в зависимости от сроков оперативного вмешательства у пациентов различных возрастных групп представлены в таблице.
Средний балл в возрастных группах по срокам оперативного вмешательства
|
Возрастная группа |
Сроки оперативного вмешательства с момента травмы |
|||||||
|
1 месяц |
1–3 месяца |
3–6 месяцев |
6–12 месяцев |
1–3 года |
Более 3 лет |
|||
|
Анатомо - морфологический характер травмы |
Фрагментарный переломовывих головки плечевой кости |
Молодой возраст |
n=1, ср. бал.: |
|||||
|
Средний возраст |
n=3, ср. бал.: |
n=2, ср. бал.: |
||||||
|
Пожилой возраст |
n=6, ср. бал.: |
n=1, ср. бал.: |
||||||
|
Старческий возраст |
||||||||
|
Фрагментарный перелом головки плечевой кости |
Молодой возраст |
|||||||
|
Средний возраст |
n=2, ср. бал.: |
|||||||
|
Пожилой возраст |
n=6, ср. бал.: |
|||||||
|
Старческий возраст |
n=2, ср. бал.: |
|||||||
|
Остеосинтез с неудовлетворительным результатом |
Молодой возраст |
n=1, ср. бал.: |
||||||
|
Средний возраст |
n = 1, ср. бал.: |
|||||||
|
Пожилой возраст |
n=1, ср. бал.: |
n=1, ср. бал.: |
||||||
|
Старческий возраст |
n=1, ср. бал.: |
|||||||
|
Неправильно консолидирующийся фрагментарный переломовывих |
Молодой возраст |
|||||||
|
Средний возраст |
n=1, ср. бал.: |
n=1, ср. бал.: |
||||||
|
Пожилой возраст |
n=1, ср. бал.: |
|||||||
|
Старческий возраст |
||||||||
|
Интерпретация по шкале «Оценка плеча» |
менее 10 баллов |
неудовлетворительный результат |
||||||
|
11–19 баллов |
удовлетворительный результат |
|||||||
|
20–29 баллов |
хороший результат |
|||||||
|
более 30 баллов |
отличный результат |
|||||||
В таблице продемонстрированы хорошие и отличные функциональные исходы у пациентов всех возрастных групп, прооперированных на сроке до 6 месяцев с момента получения травмы. Удовлетворительные и неудовлетворительные результаты были среди пациентов, которым эндопротезирование было проведено в срок свыше 6 месяцев с момента травматизации. Эндопротезирование плечевого сустава вследствие неудовлетворительных исходов на предыдущих этапах лечения показало отличные результаты в группе пациентов, перенесших оперативное вмешательство в срок до 6 месяцев с момента получения травмы. В группе пациентов с фрагментарным переломовывихом отсутствуют отличные результаты, что требует дальнейшего изучения причины.
Несмотря на малую выборку пациентов, предварительный анализ результатов позволяет сделать следующие выводы.
Выводы
1. Лучшие функциональные исходы у пациентов всех возрастных групп наблюдаются при оперативном вмешательстве, проведенном в течение первых 6 месяцев после получения травмы. В этой группе средние значения по функциональным показателям, таким как ОП и оценка по UCLA, значительно превышают результаты тех, кто был прооперирован позже 6 месяцев. Примечательно, что у пациентов, ожидавших хирургического вмешательства более 6 месяцев, функциональные показатели значительно ухудшаются, что подчеркивает необходимость раннего вмешательства для оптимизации восстановления. Таким образом, оптимальным сроком для достижения наилучших функциональных исходов является период до одного месяца с момента получения травмы, что обусловливает важность своевременного выполнения оперативного вмешательства.
2. Возрастной фактор также оказывает существенное влияние на восстановление, однако раннее хирургическое вмешательство остается критически важным для достижения положительных результатов. У пациентов более молодого возраста результаты лечения, как правило, лучше, но даже среди пожилых, прооперированных в течение первого месяца, наблюдаются успешные исходы, особенно при использовании современных имплантатов, таких как Just Unic.
3. Эндопротезирование является предпочтительным вариантом для улучшения функциональных результатов у пациентов с неудовлетворительными результатами после остеосинтеза, особенно если вмешательство осуществляется в течение первых 6 месяцев.
4. В группе пациентов с низкими функциональными результатами после лечения гипсовой повязкой наблюдается прямая зависимость результатов от сроков оперативного вмешательства. Отличные и хорошие результаты были получены при вмешательствах, проведенных до 3 месяцев, в то время как удовлетворительные результаты наблюдались только в случае операций, осуществленных через 6 и более месяцев.
Заключение
На основании проведенного анализа можно сделать вывод, что своевременное хирургическое вмешательство является ключевым фактором для достижения наилучших функциональных исходов при лечении пациентов со сложными травмами плеча. Лучшие результаты наблюдаются при операциях, выполненных в течение первых 6 месяцев после получения травмы, что подчеркивает необходимость оперативного вмешательства на ранних сроках.
Возраст также играет значительную роль в восстановлении функциональности, однако радикальное улучшение результатов наблюдается независимо от возраста пациентов при условии раннего хирургического вмешательства. Эндопротезирование продемонстрировало свою эффективность как метод лечения для пациентов с неудовлетворительными результатами остеосинтеза, особенно если операции были выполнены в сроках до 6 месяцев.
Кроме того, результаты свидетельствуют о том, что продолжительная задержка с операцией негативно сказывается на функциональных показателях, что обусловливает важность раннего оперативного вмешательства. Своевременное эндопротезирование не только улучшает качество жизни пациентов, но и способствует сокращению времени восстановления, предотвращая развитие осложнений.
Таким образом, необходимость быстрого диагностического и лечебного процесса остается актуальной для достижения устойчивых и положительных результатов в лечении тяжелых травм плеча.
Библиографическая ссылка
Жарков Д.С., Усанова М.М., Атманский И.А., Шамселов А.И. ОЦЕНКА РЕЗУЛЬТАТОВ ЭНДОПРОТЕЗИРОВАНИЯ ПЛЕЧЕВОГО СУСТАВА ПРИ ПЕРЕЛОМАХ ПРОКСИМАЛЬНОГО ОТДЕЛА ПЛЕЧЕВОЙ КОСТИ // Современные проблемы науки и образования. 2024. № 6. ;URL: https://science-education.ru/ru/article/view?id=33825 (дата обращения: 10.05.2026).
DOI: https://doi.org/10.17513/spno.33825



