Введение. По данным отечественной литературы, распространенность остеоартроза (ОА) достигает не менее 12% среди населения [1].
Угловые деформации нижних конечностей более 10º вызывают пластические трансформации суставного хряща и наряду с недостаточностью связочного аппарата являются существенным фактором, способствующим прогрессированию дегенеративно-дистрофических изменений в суставе. Оценочными критериями нарушения механической оси являются измерения механических референтных углов и линий. Восстановление правильного пространственного взаимоотношения проксимального и дистального суставов в пределах одного сегмента, образуемых перпендикулярами, проведенными от механических суставных линий, что именуется величиной остаточной деформации, является основным критерием оценки коррекции деформации нижних конечностей на этапе хирургического лечения [2, с. 590–645; 3].
Эндопротезирование без восстановления правильного пространственного взаимоотношения смежных суставов у таких больных часто не обуславливает хорошие функциональные результаты, так как неустраненная деформация провоцирует формирование трудноразрешимых контрактур тазобедренного и коленного суставов с постоянным болевым синдромом, нарушает соотношение суставных линии в механической оси и приводит к раннему асептическому расшатыванию компонентов эндопротеза [4, 5].
У значительного числа больных при поздних формах остеоартроза с нарушением механической оси конечности методом выбора может быть этапное хирургическое лечение. Первым этапом выполняется остеотомия бедренной и/или большеберцовой костей для восстановления механической оси нижней конечности, с последующей оценкой достигнутой функции суставов [6]. А затем, при необходимости, вторым этапом выполняется эндопротезирование суставов, что позволяет добиться оптимальной функции протезированных тазобедренного и коленного суставов и опороспособности нижней конечности. При такой тактике эндопротезирование суставов отодвигается на более поздний возрастной период, что позволяет рассчитывать в долгосрочной перспективе на одно- или двукратное реэндопротезирование сустава в будущем, с учетом того, что двигательная активность с возрастом снижается [7, 8].
По данным литературы, при проведении многоэтапного хирургического лечения в случаях сочетания выраженного артроза и сложной многоплоскостной деформации необходимо проводить скрупулезное предоперационное планирование с целью полного устранения деформации, что, учитывая ее многоплоскостные характеристики, практически невозможно, и, следовательно, допускается остаточная деформация, которую при восстановлении функции сустава и долгосрочной выживаемости эндопротезов можно принять за условную норму. Но при завершении коррекции деформации бедренной и большеберцовой костей как составляющей одномоментного эндопротезирования или самостоятельного первого этапа перед эндопротезированием не оцениваются величины остаточной деформации. Эти данные необходимы, поскольку несоответствие пространственной ориентации суставных поверхностей при остаточной деформации в широком диапазоне может повлиять на качество установки эндопротеза и, соответственно, на функцию сустава и выживаемость эндопротеза в среднесрочной и долгосрочной перспективах. Поиск допустимого диапазона остаточной деформации с использованием комплексной оценки референтных линии и углов, при котором восстанавливается функция сустава и обеспечивается достаточный период выживаемости эндопротеза, стал целью данного исследования.
Цель исследования: обосновать диапазон значений остаточной угловой деформации нижних конечностей при проведении тотального эндопротезирования тазобедренного или коленного суставов у пациентов с деформациями костей нижних конечностей в сочетании с коксартрозом или гонартрозом 3-й стадии.
Материалы и методы исследования
В рамках данного исследования был проведен ретроспективный анализ медицинской документации пациентов, которым провели первичное эндопротезирование тазобедренного и коленного суставов, корригирующие остеотомии бедренных и берцовых костей в Новосибирском НИИТО им. Я.Л. Цивьяна в период с 2010 по 2022 гг., общее количество пациентов составило 40 542.
После скрининга документации анализу были подвергнуты истории болезни 578 пациентов с коксартрозом или гонартрозом 3-й стадии, сочетающихся с деформацией костей нижних конечностей, которым проводились корригирующие остеотомии бедренных и берцовых костей, одноэтапное эндопротезирование тазобедренного и коленного суставов или многоэтапное хирургическое лечение (первым этапом корригирующая остеотомия, следующим этапом эндопротезирование тазобедренного и коленного суставов) тазобедренного сустава.
Из отобранных 578 были исключены следующие пациенты: с укорачивающей остеотомией и эндопротезированием по поводу врожденного высокого вывиха бедра (n=62); с корригирующей остеотомией бедренной и большеберцовой костей, выполненной пациентам до 18 лет (n=203); а также с корригирующими остеотомиями, после которых эндопротезирования тазобедренного и коленного суставов не проводились (n=199).
Таким образом, в итоговое исследование были включены 114 пациентов, что составляет 0,2% от общего числа больных, которым провели одноэтапное и многоэтапное эндопротезирование тазобедренного и коленного суставов.
Пациенты, включенные в исследование, были разделены на 2 группы: 1-я группа (ТБС) – эндопротезирование тазобедренного сустава (n=28), и 2-я группа (КС) – эндопротезирование коленного сустава (n=86).
На первом этапе каждая группа была разделена на 2 подгруппы для оценки референтных линий и углов в качестве критериев коррекции деформации костей нижних конечностей в зависимости от проведенной тактики хирургического лечения – одноэтапного эндопротезирования или многоэтапного хирургического лечения – устранения деформации нижней конечности и достижения консолидации с последующим эндопротезированием тазобедренного или коленного суставов.
Референтными линиями и углами (РЛУ) в группах эндопротезирования тазобедренного и коленного суставов были: мЛПрБУ – механический латеральный проксимальный бедренный угол, мЛДБУ – механический латеральный дистальный бедренный угол, мМПрББУ – механический медиальный проксимальный большеберцовый угол, мЛДББУ – механический латеральный дистальный большеберцовый угол.
Полученные данные о референтных линиях и углах были сопоставлены с одно- и многоэтапным лечением и проанализированы с позиции критериев восстановления оси нижних конечностей, достигнутых или недостигнутых референтных значений при применении одноэтапного эндопротезирования или многоэтапного хирургического лечения тазобедренного и коленного суставов.
Следующим этапом проведено проспективное исследование пациентов ретроспективной группы, в котором анализировалась связь остаточной деформации нижних конечностей в соответствии с ранее описанными референтными линиями и углами, с функцией протезированного тазобедренного и коленного суставов, в соответствии с выбранными опросниками и шкалами – Визуальная Аналоговая Шкала боли (ВАШ) [99], The Short Form-36 (SF-36) [9], Harris Hip Score (HHS) [10], Knee Society Score (KSS) [11].
Далее проведено проспективное исследование для выявления основного рентгенологического критерия среди выбранных РЛУ, коррелирующего с восстановлением функции протезированного сустава. Распределение больных по группам и подгруппам представлено в таблице 1.
Таблица 1
Распределение пациентов по группам и подгруппам
|
Группы |
Тактика лечения |
Одноэтапное |
Многоэтапное |
||
|
Подгруппы |
Подгруппы |
||||
|
РЛУ |
Восстановлена |
Не восстановлена |
Восстановлена |
Не восстановлена |
|
|
ТБС |
28 |
10 |
10 |
5 |
3 |
|
КС |
86 |
67 |
11 |
5 |
3 |
|
Всего |
114 |
77 |
21 |
10 |
6 |
В группу ТБС вошли 28 пациентов. Группа была разделена на подгруппы: подгруппа с одноэтапным лечением и подгруппа с многоэтапным лечением. В подгруппу одноэтапного лечения вошли 20 пациентов, которые разделены по признакам «с восстановленными РЛУ» (n=10) и «с невосстановленными РЛУ» (n=10). В подгруппу многоэтапного лечения тазобедренного сустава вошли 8 пациентов, которые также разделены по признакам «с восстановленными РЛУ» (n=5) и «с невосстановленными РЛУ» (n=3).
В группу КС вошли 86 пациентов. Группа была разделена на подгруппы: подгруппа с одноэтапным лечением и подгруппа с многоэтапным лечением. В подгруппу одноэтапного лечения вошли 78 пациентов, которые разделены по признакам «с восстановленными РЛУ (n=67)» и «с невосстановленными РЛУ» (n=11). В подгруппу многоэтапного лечения коленного сустава вошли 8 пациентов, аналогично разделенных по признакам «с восстановленными РЛУ» (n=5) и «с невосстановленными РЛУ» (n=3).
Клиническая оценка функциональных результатов проведена до операции и через 12 месяцев после операции. На каждом этапе (до оперативного лечения и спустя 1 год после операции) заполнялись опросники и шкалы ВАШ, HHS, KSS и SF-36. Инструментальное обследование включало в себя: при патологии тазобедренного сустава – обзорную рентгенографию таза и бедренной кости в боковых проекциях, при патологии коленного сустава проводилась рентгенография коленных суставов в прямой и боковой проекциях. Также проводили телерентгенографию для определения РЛУ нижней конечности.
Определение референтных линий и углов. Для построения РЛУ во фронтальной плоскости используются следующие ориентиры (рис. 1):
· в проксимальном отделе: центр головки бедренной кости, вершина большого вертела, центр шейки бедренной кости, грушевидная ямка;
· центры коленного сустава относительно бедренной и большеберцовой костей; наиболее выступающие точки мыщелков бедренной кости; наиболее низкие точки субхондральной линии мыщелков большеберцовой кости;
· в дистальном отделе: центр голеностопного сустава; точки для построения линии голеностопного сустава расположены по краям субхондрального слоя кости [2].
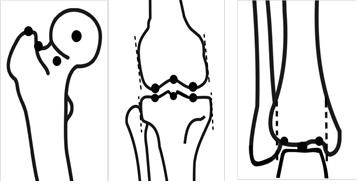
Рис. 1. Ориентиры для определения референтных линий во фронтальной плоскости (пояснения в тексте)
Определение величины остаточной деформации бедренной и большеберцовой костей. Чтобы определить величину остаточной деформации бедренной кости на телерентгенограмме во фронтальной плоскости, определяли мЛПрБУ и мЛДБУ (рис. 2А).
Чтобы выявить величину остаточной деформации большеберцовой кости на телерентгенограмме во фронтальной плоскости, определяли мМПрББУ, и мЛДББУ (рис. 2Б).
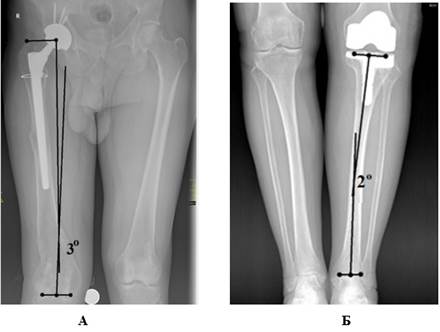
Рис. 2. Определение величины остаточной деформации: А) бедренной кости; Б) большеберцовой кости
Статистические методы исследования. В группе одноэтапного эндопротезирования КС с алгоритмом распределения непрерывных показателей испытывались на согласие с законом нормального распределения критерием Шапиро–Уилка, в остальных группах проверка нормальности не выполнялась ввиду малых размеров, при которых ошибки второго рода у статистических критериев неприемлемы априори. Ввиду малых размеров выборок и ненормального распределения у проверенных данных для сравнения непрерывных показателей использовались ранговые критерии: U-критерий Манна–Уитни для сравнения групп между собой в одной временной точке и критерий Вилкоксона для сравнения динамики показателей по разным временным точкам внутри групп. В качестве описательной статистики рассчитывались медиана [первый квартиль; третий квартиль] (МЕД [Q1; Q3]), среднее ± стандартное отклонение (СРЕД±СО), минимальное и максимальные значения (МИН – МАКС). Для оценки средней разницы показателей (величины эффекта) между группами или между двумя временными точками внутри групп рассчитывались псевдо-медианы (пМЕД) попарных разностей с построением 95%-ного доверительного интервала (95% ДИ) и стандартизированная разница средних значений (СРС) с 95% ДИ. Проверка статистических гипотез проводилась при критическом уровне значимости р=0,05, т.е. различие считалось статистически значимым, если p<0,05.
Все статистические расчеты проводились в программе RStudio (версия 2022.02.0 Build 443 – © 2009-2022 RStudio, Inc., USA, URL https://www.rstudio.com/) на языке R (версии 4.1.3 (2022-03-10), URL https://www.R-project.org/).
Результаты исследования и их обсуждение. Полученные в результате ретроспективного исследования данные в группах пациентов с патологией тазобедренного и коленного суставов до операции можно охарактеризовать следующим образом.
В области тазобедренного сустава деформация представлена в 71% случаев эпиметафизарным типом с величиной остаточной деформации бедренной кости – 28,55±15,53°; в 29% случаев деформация бедренной кости представлена диафизарным типом с величиной остаточной деформации 23,62±23,6°. В области коленного сустава: в 90% случаев – это внутрисуставной тип со средней величиной остаточной деформации 21,38±10,94°; в 10% случаев – внесуставной тип со средней величиной остаточной деформации 20,5±8,67° бедренной и большеберцовой костей.
В группе пациентов с эндопротезированием тазобедренного сустава исходная деформация нижних конечностей в восстановленной и невосстановленной подгруппах проявляется отклонениями в одинаковой мере референтных линий и углов, при которых величина остаточной деформации достигает 33°. Анализ функциональных результатов показал статистическое различие в эмоциональном состоянии в подгруппе одноэтапного эндопротезирования тазобедренного сустава р<0,003.
У пациентов в группе эндопротезирования коленного сустава деформация нижних конечностей до оперативного лечения отмечается равно выраженными отклонениями референтных линий и углов, величина остаточной деформации достигает 27°. Сравнение функциональных данных демонстрирует отсутствие статистически значимых отличий.
В подгруппе одноэтапного эндопротезирования тазобедренного сустава отмечаются статистически значимые отличия показателя мЛДБУ: в подгруппе с восстановленными РЛУ средний показатель составил 87,4±0,97, в невосстановленными – 85,3±2,21 (р=0,029). Величина остаточной деформации в подгруппе с восстановленными РЛУ был намного меньше – 2,8±1,55°, чем в подгруппе с невосстановленными РЛУ – 8,9±1,73° (р<0,001).
В подгруппе многоэтапного хирургического лечения тазобедренного сустава отмечаются статистически значимые различия в показателе «величина остаточной деформации» после второго этапа операции. В подгруппе с восстановленными РЛУ среднее значение величины остаточной деформации составило 4,2±1,3°, с невосстановленными – 10±2,65°, р=0,032.
Таким образом, в группе эндопротезирования тазобедренного сустава из 28 человек референтные линии и углы восстановлены у 15 пациентов, при этом значения величины остаточной деформации находятся в диапазоне от 0 до 5°. В 13 случаях референтные линии и углы не восстановлена величина остаточной деформации, которая составляет более 5°, деформация не устранена и компоненты эндопротеза тазобедренного сустава находятся в невыгодных для функционирования условиях.
При анализе выживаемости эндопротеза тазобедренного сустава за десятилетний период отмечается, что в подгруппе с восстановленными РЛУ выживаемость составляет 81%, а в подгруппе с невосстановленными РЛУ десятилетняя выживаемость составляет 75% (рис. 3).
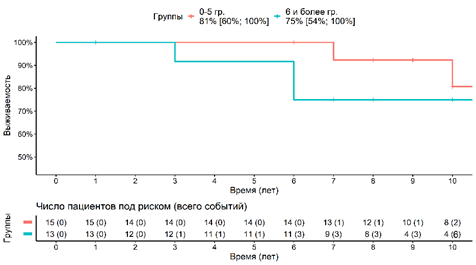
Рис. 3. Определение выживаемости эндопротеза тазобедренного сустава в зависимости от восстановления РЛУ за 10 лет. Красной линией отмечены пациенты в подгруппе с восстановленными РЛУ (0–5о); синей линией отмечены пациенты в подгруппе с невосстановленными РЛУ (6о и более)
В подгруппе одноэтапного хирургического лечения коленного сустава отмечаются значимые различия в показателе мЛДБУ, среднее значение мЛДБУ в подгруппе с восстановленными РЛУ составило 87,55±1,43, с невосстановленными – 83±3,26 (р<0,001). Среднее значение мМПрББУ в подгруппе с восстановленными РЛУ составило 87,39±1,21, с невосстановленными – 84,36±2,11 (р=<0,001). Среднее значение мЛДББУ в подгруппе с восстановленными РЛУ составило 87,97±2,57, с невосстановленными – 86,27±3,1 (р=0,013). Среднее значение величины остаточной деформации в подгруппе с восстановленными РЛУ составило 1,81±1,43°, с невосстановленными – 7,55±4,72° (р<0,001).
В подгруппе многоэтапного хирургического лечения коленного сустава при сравнении рентгенологических данных статистически значимые различия определялись в показателях мЛДБУ после второго этапа операции: в подгруппе с восстановленными РЛУ среднее значение составило 88±0,71°, с невосстановленными – 83±1° (р=0,032). Среднее значение показателя величины остаточной деформации после второго этапа хирургического лечения в подгруппе с восстановленными РЛУ составило 1,8±1,3°, с невосстановленными – 5,67±0,58° (р=0,024).
Таким образом, в группе эндопротезирования коленного сустава из 86 человек референтные линии и углы были восстановлены у 72 пациентов, при этом значение величины остаточной деформации находится в диапазоне от 0 до 2°. В 14 случаях референтные линии и углы не восстановлены, величина остаточной деформации составила более 2°, деформация не устранена и компоненты эндопротеза коленного сустава находятся в невыгодных для функционирования условиях.
При анализе выживаемости эндопротеза коленного сустава за десятилетний период отмечается, что в подгруппе с восстановленными РЛУ выживаемость составляет 88%, а в подгруппе с невосстановленными РЛУ десятилетняя выживаемость составляет 75% (рис. 4).
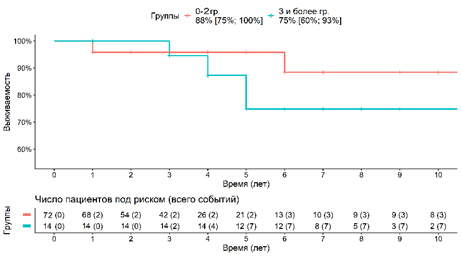
Рис. 4. Определение выживаемости эндопротеза коленного сустава в зависимости от восстановления РЛУ за 10 лет. Красной линией отмечены пациенты в подгруппе с восстановленными РЛУ, синей линией отмечены пациенты в подгруппе с невосстановленными РЛУ
Таким образом, когда значения референтных углов и линий максимально близки к оптимальным, а именно: мЛПрБУ – 90°, мЛДБУ – 88°, мМПрББУ – 87°, мЛДББУ – 89°, то величина остаточной деформации меньше. При этом нагрузка на суставные поверхности распределяется равномерно, что является важным условием для нормального функционирования тазобедренного и коленного суставов. Достижение оптимальных значений референтных линии и углов после эндопротезирования играет важную роль в выживаемости эндопротеза тазобедренного и коленного сустава в долгосрочной перспективе.
Анализ функциональных результатов в подгруппе одноэтапного эндопротезирования тазобедренного сустава показал, что при оценке болевого синдрома по шкале ВАШ значимых различий выявлено не было, так как эндопротезирование направлено на снижение болей и улучшение биомеханики сустава. Статистически значимые отличия уровня жизни по шкале SF-36 были выявлены в показателях физического состояния. Так, в подгруппе с восстановленными РЛУ средний балл составил 50,64±3,96, с невосстановленными – 49,06±2,08 (р=0,035). При сравнении данных опросника HHS средний балл в подгруппе с восстановленными РЛУ составил 93,5±4,9, что считается отличным результатом. В подгруппе с невосстановленными РЛУ средний балл составил 88,7±5,89, что считается хорошим результатом (р=0,048).
Сравнение функциональных результатов в подгруппе многоэтапного хирургического лечения тазобедренного сустава показало, что баллы опросников были лучше в подгруппе с восстановленными РЛУ. Средний балл оценки физического состояния (опросника SF-36) в подгруппе с восстановленными РЛУ составил 50,93±1,9, с невосстановленными РЛУ – 47,8±7,45 (р>0,999). Средний балл (SF-36MH) в подгруппе с восстановленными РЛУ составил 54,42±1,9, в подгруппе с невосстановленными РЛУ – 51,05±2,8 (р=0,143). Средний балл по шкале ВАШ в подгруппе с восстановленными РЛУ составил 1,66±0,27, в подгруппе с невосстановленными РЛУ – 2,3±0,75 (р=0,294). Средний балл по шкале HHS в подгруппе с восстановленными РЛУ составил 84,4±6,19, в подгруппе с невосстановленными РЛУ – 84,67±4,73 (р>0,999).
Оценка функциональных результатов после оперативного лечения в подгруппе одноэтапного эндопротезирования коленного сустава показала, что баллы опросников в подгруппе с восстановленными РЛУ лучше, чем в подгруппе с невосстановленными РЛУ. При сравнении результатов опросника KSS значимые отличия наблюдались в общем состоянии коленного сустава (KSSks): среднее значение в подгруппе с восстановленными РЛУ составило 84,9±10,11, в подгруппе с невосстановленными РЛУ – 78,09±14,27 (р=0,048), что считается отличным и хорошим результатом соответственно.
Сравнение функциональных результатов в подгруппе многоэтапного хирургического лечения коленного сустава показало, что баллы опросников в подгруппе с восстановленными РЛУ лучше, чем в подгруппе с невосстановленными РЛУ.
При проведении корреляции между рентгенологическим критерием «величина остаточной деформации» и опросником HHS отмечается обратная зависимость. Чем больше величина остаточной деформации (30° и более), тем меньше баллы опросника HHS (40 баллов). Корреляция Спирмена между величиной остаточной деформации и опросником HHS составляет 0,5 (р=0,007) (рис. 5).
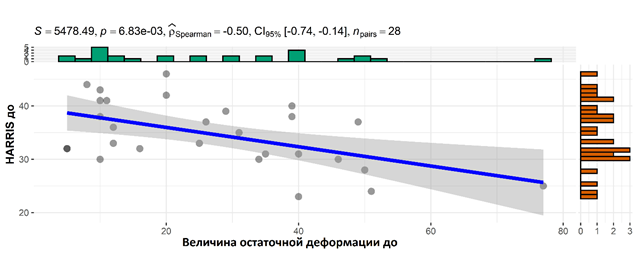
Рис. 5. Корреляция величины остаточной деформации до операции с опросником HHS
При рассмотрении взаимосвязи величины остаточной деформации с поставленными в опроснике ННS вопросами после оперативного лечения установлена обратная зависимость: чем меньше величина остаточной деформации (до 4°), тем выше оценочные баллы опросника HHS (больше 90 баллов). Корреляция Спирмена между величиной остаточной деформации и опросником HHS составляет 0,25 (р=0,207) (рис. 6).
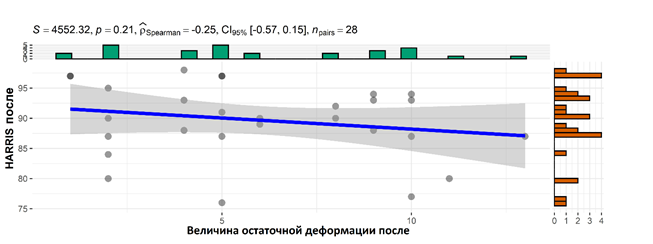
Рис. 6. Корреляция величины остаточной деформации с опросником HHS после коррекции деформации и эндопротезирования тазобедренного сустава
При проведении корреляции между рентгенологическим критерием «величина остаточной деформации» и опросником KSS отмечается обратная зависимость. Чем больше величина остаточной деформации (более 25°), тем меньше баллы опросника KSS (меньше 40 баллов). Корреляция Спирмена между величиной остаточной деформации и опросником KSSks составляет 0,31 (р=0,004*), между величиной остаточной деформации и опросником KSSfs – 0,22 (рис. 7 и 8).
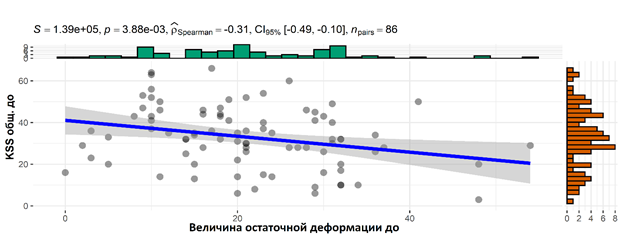
Рис. 7. Корреляция величины остаточной деформации с опросником KSSks (общее состояние коленного сустава) до оперативного лечения
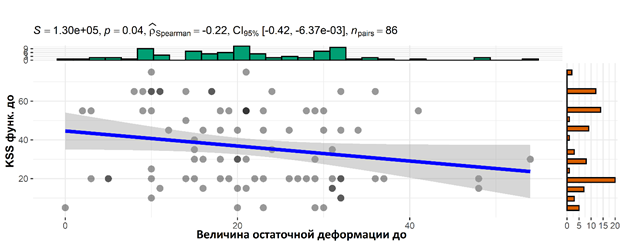
Рис. 8. Корреляция величины остаточной деформации с опросником KSSfs (функция коленного сустава) до оперативного лечения
При рассмотрении взаимосвязи величины остаточной деформации с поставленными в опроснике KSS вопросами после оперативного лечения установлена обратная зависимость: чем меньше величина остаточной деформации (2° и менее), тем выше оценочные баллы опросника KSS (больше 88 баллов). Корреляция Спирмена между величиной остаточной деформации и опросником KSSks составляет 0 (р=0,990), корреляция Спирмена между величиной остаточной деформации и опросником KSSfs составляет 0,02 (0,828) (рис. 9 и 10).
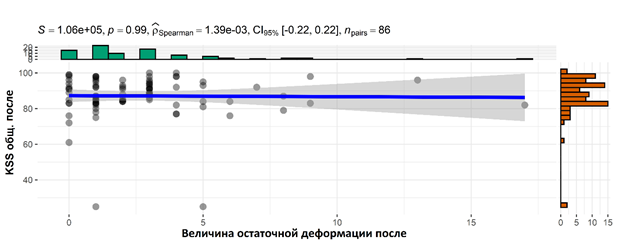
Рис. 9. Корреляция величины остаточной деформации с опросником KSSks (общее состояние коленного сустава) после коррекции деформации и эндопротезирования коленного сустава
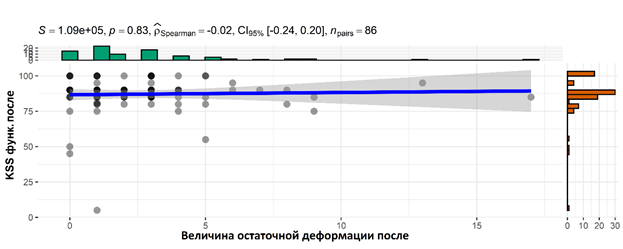
Рис. 10. Корреляция величины остаточной деформации с опросником KSSfs (функция коленного сустава) после коррекции деформации и эндопротезирования коленного сустава
Сравнение функциональных результатов в зависимости от качества деформации после операции в подгруппах одноэтапного и многоэтапного эндопротезирования тазобедренного сустава представлено в таблице 2.
Таблица 2
Сравнение функциональных результатов в зависимости от локализации и характеристики деформации после операции в группе эндопротезирования тазобедренного сустава
|
Показатель |
Одноэтапное n=20 СРЕД±СО |
Многоэтапное n=8 СРЕД±СО |
P-уровень |
||
|
SF-36 PH |
49,85±3,18 |
49,75±4,53 |
0,746 |
||
|
SF-36 MH |
53,69±3,6 |
53,16±2,71 |
0,525 |
||
|
ВАШ |
1,84±0,37 |
1,9±0,56 |
0,738 |
||
|
HHS |
91,1±5,82 |
86,12±5,44 |
0,032* |
||
* – Статистически значимая разница, р<0,05
После одноэтапного и многоэтапного хирургического лечения тазобедренного сустава показатели функциональных данных улучшились в обеих подгруппах. Значимые различия определяются в показателе опросника HHS, средний балл опросника HHS в подгруппе одноэтапного эндопротезирования составил 91,1±5,82, что считается отличным результатом, в подгруппе многоэтапного хирургического лечения – 86,12±5,44, что считается хорошим результатом (р=0,032).
Сравнение функциональных результатов в зависимости от локализации и качества деформации после операции в подгруппах одноэтапного и многоэтапного хирургического лечения коленного сустава представлено в таблице 3.
Таблица 3
Сравнение функциональных результатов в зависимости от локализации и характеристики деформации после операции в группе эндопротезирования коленного сустава
|
Показатель |
Одноэтапное n=78 СРЕД±СО |
Многоэтапное n=8 СРЕД±СО |
P-уровень |
|
SF 36 PH |
48,69±6,16 |
46,6±5,1 |
0,153 |
|
SF 36 MH |
54,62±6,21 |
56,54±2 |
0,562 |
|
ВАШ |
1,94±0,98 |
1,76±0,4 |
0,982 |
|
KSSks |
87,53±12,59 |
83,12±4,97 |
0,026* |
|
KSSfs |
87,12±13,88 |
87±8,32 |
0,534 |
* – Статистически значимая разница, р<0,05
После одноэтапного и многоэтапного эндопротезирования коленного сустава показатели функциональных данных улучшились в обеих подгруппах. Значимые различия определяются в показателе KSSks: средний балл KSSks в подгруппе одноэтапного эндопротезирования коленного сустава составил 87,53±12,59, в подгруппе многоэтапного эндопротезирования – 83,12±4,97 (р=0,026).
Таким образом, после оперативного лечения статистически значимая разница определяется в группах по опросникам HHS (р=0,032) и KSS (р=0,026), которые являются специфическими опросниками определения функций тазобедренного и коленного суставов.
При выборе этапности хирургических вмешательств у пациентов с деформацией костей нижних конечностей, сочетающейся с коксартрозом и гонартрозом 3-й стадии, необходимо применять дифференцированный подход, основанный на определении расположения деформации, соотношения суставных линии, соответственно, величины остаточной деформации. Если деформация бедренной и большеберцовой костей исключает возможность корректной и стабильной первичной имплантации компонентов эндопротеза тазобедренного и коленного суставов, производится коррекция деформации как отдельный этап, предшествующий эндопротезированию.
С целью определения предикторов и путей их профилактики было проведено ретроспективное исследование, в которое были включены результаты лечения 114 пациентов, как дооперационные, так и послеоперационные. В ходе построения однофакторных и многофакторных моделей логистической регрессии было выявлено, что наиболее значимыми предикторами развития асептических расшатываний компонентов являются показатель восстановления референтных линий и углов, величина остаточной деформации, показатель опросника HARRIS и KSS после операции. Был проведен ROC-анализ и выведена формула многофакторной оптимальной модели:
P(ревизий) = exp(z)/(1+exp(z)), z = 11,006378 – 3,626821 * Восстановление РЛУ, 0 – нет, 1 – есть – 2,017288 * Величина остаточной деформации после операции более 5 градусов для тазобедренного сустава + 2,913316 * HARRIS через 1 год после операции менее 89 * Величина остаточной деформации после операции более 2 градусов для коленного сустава + 2,010006 * KSSks до операции менее 45,5 + 6,366864, где P(ревизий) – вероятность ревизий, exp(z) – функция экспоненты в степени z.
Полученная формула позволяет количественно охарактеризовать вероятность развития асептических расшатываний компонентов эндопротеза тазобедренного и коленного суставов. Невосстановление референтных линий и углов при эндопротезировании тазобедренного и коленного суставов приводит к неравномерному распределению нагрузки, что повышает вероятность расшатывания компонентов.
Выводы
На основании результатов проведенного исследования можно сделать следующие выводы.
Встречаемость сочетания деформаций костей нижних конечностей и коксартроза, гонартроза 3-й стадии среди пациентов с коксартрозом и гонартрозом 3-й стадии составляет 0,2%, а количество неинфекционных осложнений, таких как ранняя асептическая нестабильность компонентов, износ полиэтиленового вкладыша, вывих головки эндопротеза, перипротезные переломы, составляет 15,7%.
Восстановление референтных углов и линий позволяет уменьшить величины остаточной деформации бедренной кости до 5° и менее, улучшает функцию тазобедренного сустава по HHS до 90 баллов (р<0,05), уменьшает величину остаточной деформации бедренной и большеберцовой костей до менее 2°, улучшает функцию коленного сустава по KSS до 88 баллов (р<0,05).
Количество ревизионных вмешательств у пациентов с деформациями костей нижних конечностей, сочетающимися с коксартрозом и гонартрозом 3-й стадии, при невосстановлении референтных линий и углов встречается от 46 до 50% случаев.
Основными предикторами развития асептического расшатывания компонентов эндопротеза тазобедренного и коленного суставов у пациентов с деформациями костей нижних конечностей, сочетающимися с коксартрозом и гонартрозом 3-й стадии, являются следующие причины: невосстановление референтных линий, углов (р<0,001) и величина остаточной деформации более 5° и 2° соответственно (р<0,001).
Библиографическая ссылка
Жумабеков С.Б., Пронских А.А., Лукинов В.Л., Павлов В.В. РЕЗУЛЬТАТЫ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПАЦИЕНТОВ С ДЕФОРМАЦИЯМИ КОСТЕЙ НИЖНИХ КОНЕЧНОСТЕЙ, СОЧЕТАЮЩИХСЯ С КОКСАРТРОЗОМ И ГОНАРТРОЗОМ 3 СТАДИИ // Современные проблемы науки и образования. 2024. № 6. ;URL: https://science-education.ru/ru/article/view?id=33792 (дата обращения: 31.05.2026).
DOI: https://doi.org/10.17513/spno.33792



