Введение. В последние годы возрастает интерес к шишковидной железе, что объясняется не только её способностью к выработке мелатонина, считающегося одним из факторов регуляции биоритмов, но и нейроэндокринным посредничеством с гормональной, нейромедиаторной активностью [1]. Из-за своего глубинного расположения сама шишковидная железа до появления томографических методов была труднодоступна для исследования, на рентгенограммах обычно была видна лишь в случаях её обызвествления. Даже с появлением компьютерной томографии, при отсутствии в ней объемных образований, исследователи продолжали ссылаться на данные, полученные в результате аутопсии, указывая при этом как размеры, так и вес железы, полученные в результате вскрытий. Заметный прорыв в этом вопросе произошел с появлением магнитно-резонансной томографии, когда при исследовании гипофиза тонкими срезами в сагиттальных сечениях шишковидная железа всегда попадала в плоскость сечения, и появилась возможность её детализации, четкого прижизненного описания. С этого момента внимание стали привлекать кисты в шишковидной железе, генез которых до сих пор остается во многом не ясным, как и подходы к кратности обследования и вообще лечения таких больных.
Цель исследования – проследить проспективно возможные изменения размеров и структуры шишковидной железы у женщин детородного периода в норме и при наличии гиперпролактинемии.
Материал и методы исследования. Исследование проводилось на магнитно-резонансных томографах двух типов: низкопольном с индукцией магнитного поля 0,28 Т (Magnetom Open, SIEMENS) и сверхпроводящем томографе Toshiba Titan с индукцией магнитного поля 1,5 Т. Оценке были подвергнуты сагиттальные (Т1, Т2), аксиальные (Т2) и фронтальные (Т1, Т2) сечения с толщиной срезов 3 мм по гипофизарным стандартным протоколам – в ряде случаев частичной их модификацией по толщине среза до 1,5-2 мм. Из общего количества обследованных больных с гиперпролактинемией (n>1000) сформирована случайная выборка (n= 45) в возрасте 20-40 лет (пролактин - 25-75 нг/мл.). Группу контроля составили здоровые лица (n=80) соответствующего возраста и пола, обследованные ранее по другим мотивам (пролактин до 25 нг/мл). При необходимости и наличии показаний использовалось контрастирование парамагнетиком в стандартных дозах. Наряду с оценкой структуры гипофиза, расчета его объема по формуле Di-Chiro-Nelson [2] проводились измерения размеров шишковидной железы в сагиттальных (Т1) и аксиальных (Т2) сечениях, анализировались анамнестические данные (приём противозачаточных средств, перенесенные инфекции, травмы, аллергия, риносинуситы, поздний пубертат). У лиц с выявленными кистами шишковидной железы и гиперпролактинемией проводилась терапия ингибиторами пролактина (в данной группе достинекс в дозе 5-10 мг в неделю), препаратами магния и венотониками. Повторные исследования МРТ гипофиза и шишковидной железы проводились с интервалами 1,5-2 года, причем динамика наблюдения в выбранной группе больных составила от 1 года до 10 лет. Контроль пролактина осуществлялся раз в 3-6 мес. У всех участников программы было получено информированное согласие о проведении исследования по протоколу экспертным советом при НИИ кардиологии.
Результаты исследования и обсуждение
Ранее, при исследовании здоровых лиц контрольной группы, нами были выведены нормальные значения для размеров гипофиза, составившие (ширина/длина/высота) -1,2/0,8/0,5 см (± 12-20%). На основании МРТ-томограмм, выполненных при описании гипофиза и шишковидной железы у здоровых лиц 20-40 лет (основной детородный период, n =80), размеры шишковидной железы в Т1-сагиттальных сечениях в передне-заднем направлении составили – 6-8,5 мм; вертикальный размер – 4-5 мм. Шишковидная железа в норме представлена на рис. 1.
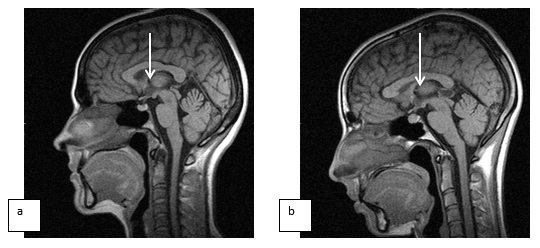
Рис. 1. Шишковидная железа, отмечена стрелкой (a - Т1 - сагиттальное сечение, с толщиной срезов 3 мм; b - киста шишковидной железы, Т1 - сагиттальное сечение).
Киста шишковидной железы 9х13 мм с частичной компрессией водопровода, микроаденома до 3 мм передней доли
Полученные размеры отличаются от размеров шишковидной железы, приводимых в анатомических руководствах, что объясняется тем фактом, что там описываются усредненные значения по всем возрастным группам, причем, как правило, на патоморфологическом материале, а не взятом от живых людей. Кроме того, известен тот факт, что шишковидная железа и её пик активности приходится на детский возраст, и к 6 годам она редуцируется, уменьшается в размерах. Сохранение её или увеличение в наших случаях у больных с гиперпролактинемиями соотносилось с отклонением в структуре гипофиза и, как следствие, затянувшимся пубертатом, дисменореями, бесплодием. В репродуктивном периоде её увеличение, возможно, также обуславливалось приёмом контрацептивных средств, поскольку в данном варианте нарастало количество гиперпролактинемий.
Обращало внимание сочетание гиперпролактинемии, микроаденом и кист шишковидной железы. Так, в настоящем исследовании, в группе практически здоровых лиц мелкие кисты (от 6 до 7 мм) отмечались в единичных случаях (до 4%), а у больных с гиперпролактинемиями в случайной выборке (n=45) кисты отмечались в 34% случаев. Еще больший процент отклонения в размерах шишковидной железы от нормы был при аденомах и при приёме контрацептивов, где максимальное значение достигало 50%. При этом размеры шишковидной железы уже составляли: передне-задний до 11 мм; высота – 6-7 мм, что значительно превышало размеры шишковидной железы в контрольной группе (p < 0,05; при t=1,14; n>30).
Увеличение в размерах шишковидной железы, вероятно, обуславливается ингибирующим действием на активацию передней доли гипофиза. Взаимосвязь между шишковидной железой и гипофизом намного сложнее, чем это принято считать. Описаны механизмы не только угнетающего воздействия на гипофиз с её стороны, но и стимулирующего характера. Такой афферентный тип регуляции на межорганном уровне, безусловно, должен существовать, иначе сложно объяснить увеличение шишковидной железы в случаях выраженной гипотрофии гипофиза, при синдромах пустого турецкого седла, как представлено ниже (рис. 2).
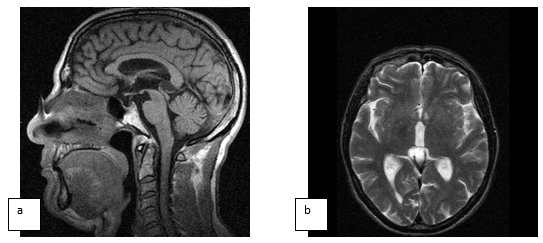
Рис. 2. Сагиттальное (a) Т1- и аксиальное Т2-сечение (b) с толщиной срезов 3 мм без применения контрастирования больной С., 40 лет, с гиперпролактинемией. Формирование пустого турецкого седла. Киста шишковидной железы с незначительным сдавлением водопровода и ликвородинамическими нарушениями
Вместе с тем «ингибирующий» характер увеличения шишковидной железы отмечался у больных с микроаденомами гипофиза, локализующимися как в передней, так и в промежуточной части гипофиза. Чаще всего в форме ретенционной кисты шишковидная железа была в тех случаях, когда в анамнезе были детские инфекции, риносинуситы, а также травмы и инфекции в родах. При контрастировании парамагнетиками края таких кист и иногда сами кисты хорошо накапливают контраст (рис. 3).
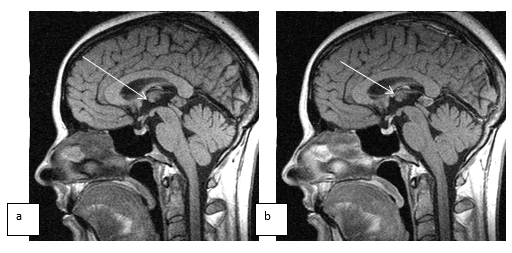
Рис. 3. Больная С., 33 лет, до и после контрастирования омнисканом, томограммы, выполненные в Т1 сагиттальных сечениях. Шишковидная железа неоднородная, 12 х 10 мм, капсула накапливает контраст при введении парамагнетика. Участки уплотнения и капсула отмечены стрелкой
Характерной особенностью ретенционных кист шишковидной железы было отсутствие какой-либо динамики в выборке за период наблюдения (рис. 4).
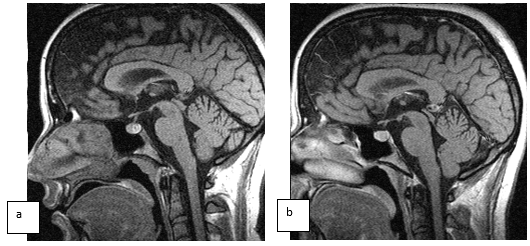
Рис. 4. Сагиттальные сечения, больная К., 23 лет, с микроаденомой гипофиза, увеличенной и уплотненной шишковидной железой, снятой в 2004 г. (a); (b) - исследование с контрастированием - в 2014 г., с интервалом в 10 лет
В данном случае за период наблюдения отмечен прирост в размерах микроаденомы гипофиза по всем направлениям в пределах 2 мм, в то время как объем кисты шишковидной железы остался без существенной динамики.
Из литературы известно, что шишковидная железа - это образование эллипсоидной формы, размеры которого составляют до 12 мм в длину, 3-8 мм в ширину и 4 мм в толщину, её вес равен от 0,1 до 0,18 г. Она расположена в головном мозге между верхними буграми четверохолмия и относится к органам внутренней секреции [3]. Эпифиз входит в состав промежуточного мозга и состоит из нейроглиальных и пинеальных клеток, складывающихся в тяжи и мелкие дольки. Кистозное образование диагностируется лишь у 1,5% пациентов среди всех интракраниальных новообразований [4]. Принято считать, что основной причиной формирования кист шишковидной железы головного мозга является закупорка выводящего канала, вследствие чего нарушается отток продуцируемого железой мелатонина. При закупорке выводящего протока происходит аккумуляция секрета. Другая причина - это паразитарные инвазии, провоцирующие образование паразитарных кист в различных органах. Случайная находка кисты шишковидной железы встречается в 25% случаях при жизни (при бессимптомном течении), однако на аутопсии они обнаруживаются в 40% случаев [5]. Размеры кист широко варьируют от 1-2 до 20 мм. В наших случаях кисты чаще встречались у женщин, по данным литературы, это соотношение составляет 3:1, средний возраст пациентов с данной патологией 27 лет [6]. Клинические проявления кист эпифиза весьма разнообразны: выраженные головные боли, признаки гидроцефалии, компрессии мозжечка, а также синдром Парино, к менее грозным, но не менее значимым признакам относятся: двоение в глазах, ухудшение зрения, депрессия, нервозность, прибавка массы тела, нарушение менструального цикла, бесплодие [7]. Клиническое ведение пациентов с кистами шишковидной железы остается спорным, особенно для пациентов с неспецифическими симптомами [8].
В целом авторы сходятся во мнении, что на сегодняшний день функция шишковидной железы недостаточно изучена, главным образом из-за малых размеров шишковидной железы, взаимодействия с различными частями межуточного мозга, эндокринными железами и некоторыми другими органами. Мелатонин (Н-ацетил-5-метокси-триптамин) является индоламином, синтезируется и секретируется шишковидной железой. Для синтеза мелатонина клетки шишковидной железы поглощают триптофан из крови, далее путем гидроксилирования и декарбоксилирования превращают его в серотонин. Серотонин преобразуется в п-ацетилсеротонин через Н-ацетил, и впоследствии метилированные окончания под действием фермента гидроксиндол-о-метилтрансферазы преобразуют его в мелатонин. Мелатонин является нейроэндокринным посредником с высокой биологической активностью и гормональной, нейромедиаторной, иммуномодуляторной плейотропностью к различным тканям и органам [9]. Мелатонин определяется в сыворотке крови, где его концентрация зависит от циркадного день-ночь ритма и сезонных ритмов. Максимальная концентрация мелатонина определяется в интервале: полночь - 2 часа ночи, минимальная - полдень. Значительное снижение концентрации мелатонина наблюдается после 40-45 лет. Эти эффекты напрямую связаны с возрастными изменениями эндокринной системы, когда мелатонин оказывает ингибирующее воздействие на половые железы, функцию щитовидной железы и секрецию гипофизом гонадотропного и соматотропного гормонов. Большинство исследователей отмечают стимулирующее действие экстракта шишковидной железы на секрецию коры надпочечников, повышение уровня альдостерона в сыворотке крови. Отмечается тесная взаимосвязь между эпифизом и вегетативными центрами межуточного мозга и гипофизом, которые вместе составляют единую систему, управляющую половыми железами и ростом организма. Гипоталамус рассматривается как место первичного приложения антагонистических воздействий гипофиза и шишковидной железы [10].
По результатам обширных исследований последнего десятилетия стало известно, что высокая концентрация мелатонина содержится за пределами шишковидной железы, в частности: желчи, спинномозговой жидкости, костном мозге, яичниках, сетчатке, лимфоцитах, коже, а также субклеточных органеллах. Такое широкое внутри- и внеклеточное распространение мелатонина объясняет формирование различных физиологических процессов и механизмов действия [7]. Мелатонин, как высоколипофильное соединение, легко проникает через клеточные мембраны и, следовательно, способен эффективно защитить все внутриклеточные структуры, в том числе ферменты, белки, липиды, митохондрии и ядра, от оксидативного повреждения. В настоящее время мелатонин не является гормоном в классическом понимании этого термина, поскольку он синтезируется в различных органах и не оказывает воздействия на конкретные органы-мишени, но вместе с этим обеспечивает мощную защиту клеток от молекулярных повреждений. Около 70% мелатонина в крови связано с белками, и только 30% от общего количества мелатонина способно диффундировать в окружающие ткани, в том числе в полость рта, с помощью слюны; таким образом, доля плазменного мелатонина, поступающего в полости рта с помощью слюнных желез, составляет от 24% до 33%. Поэтому считается, что оценка уровня мелатонина в слюне - это надежный метод контроля циркадного ритма и секреции мелатонина [9; 10].
Мелатонин также выступает в качестве нейропротектора и антиоксиданта. В ряде зарубежных исследований получены результаты корреляции среди случаев снижения секреции мелатонина у пациентов старше 45 лет и увеличения случаев нейродегенеративных заболеваний, таких как болезнь Альцгеймера и болезнь Паркинсона, депрессии, инсульта и рака. Шишковидная железа имеет склонность к кальцификации, многими авторами высказано предположение, что дефицит мелатонина вызывает обызвествление шишковидной железы. Имеются данные о том, что мелатонин, секретируемый шишковидной железой, взаимодействует с гипофизом, модулируя высвобождение его гормонов. Некоторые ранние зарубежные исследования показали, что стимуляция активности шишковидной железы in situ ингибирует пролиферацию гипофизарных клеток. С другой стороны, также было показано, что гипофизэктомия приводит к атрофическим изменениям в шишковидной железе, что указывает на регуляторную отрицательную обратную связь гипофиза. Большинство исследователей пришли к выводу о том, что повышенный уровень мелатонина вызывает нарушение репродуктивной функции, вызывая гиперпролактинемию, снижая секрецию гормона роста и нарушая функцию надпочечников через гипоталамо-гипофизарную ось, а также опосредованно воздействует на гонады (яичники и яички). Нормальный уровень мелатонина в утренние часы варьируется от 8 до 20 пг/мл, в ночные – не должен превышать 150 пг/мл. Повышенные показатели говорят о психических расстройствах (депрессия, маниакальные состояния); пониженной выработке эстрогенов, снижении (отсутствии) либидо. Повышение уровня пролактина некоторыми авторами рассматривается как один из механизмом запуска артериальной гипертензии и ожирения [10; 11].
Клинический пример
Пациентка 20 лет, предъявляет жалобы на выраженную головную боль, которая не купируется нестероидными противовоспалительными средствами, стала усиливаться в течение последних 3 месяцев, сопровождаться тошнотой, двоением в глазах, ухудшением зрения, снижением памяти, депрессией. Также отмечает болезненность молочных желез в течение последних 2 месяцев, нарушение менструального цикла (последние 3 месяца менструация скудная, болезненная). Прием каких-либо лекарственных препаратов, в том числе нейролептиков, отрицает. В анамнезе – родовая травма, детские инфекции, частые респираторные заболевания. Неврологическое обследование не выявило никаких отклонений от нормы. Артериальное давление 120/80 мм рт. ст., ИМТ= 23,6. По результатам гормонального профиля: пролактин - 796 мМЕ/л (норма: 74-472 мМЕ/л фолликулярная фаза); ТТГ: 2,52 (норма 0,4-4,4 мЕд/л); Т4: 12,8 (норма 9-19,1 пмоль/л); АТ ТПО: 25 (норма <34 Me/мл); СТГ: 1,3 (норма 0,2-13 мЕд/л); АКТГ: 23 (норма 0-50 пг/мл); ФСГ: 2,08 (норма 2,45-9,4 МЕ/л фолликулярная фаза); ЛГ: 5,76 (1,8-26,9 МЕ/л фолликулярная фаза); эстрадиол 60 (норма 68-1269 пмоль/л фолликулярная фаза); тестостерон 1,01 (норма 0,5-4,0 пмоль/л фолликулярная фаза); мелатонин – 14 пг/мл (дневные часы), 210 пг/мл (ночные часы), норма - 10 пг/мл дневные часы; 70-100 пг/мл ночные часы. По результатам УЗИ органов малого таза - признаки мультифолликулярного яичника справа. УЗИ молочных желез: молочные железы без особенностей, преобладание железистого компонента над жировым. Консультация офтальмолога (заключение): миопия средней степени. МРТ-картина: гипофиз неоднородный по структуре, в передней дольке отмечаются гипоинтенсивные на Т1 включения, размером до 2 мм, не склонные к слиянию. Признаки гипоплазии левой позвоночной артерии в интраселлярном сегменте. Киста шишковидной железы 13 x 12 мм с частичной компрессией Сильвиева водопровода. Назначен препарат достинекс 0,5 мг по ½ таб. 2 раза в неделю (контроль пролактина через 3 месяца), контроль МРТ головного мозга через 12 месяцев. По результатам динамического наблюдения: уровень пролактина через 3 месяца - 396 мМЕ/л (норма), головная боль носит эпизодический характер, тошноты, двоения в глазах нет. Менструальный цикл регулярный, безболезненный. Доза достинекса снижена до 500 мкг по ½ таб. 1 раз в неделю, рекомендован контроль пролактина через 3 месяца. По результатам непрерывного применения достинекса в течение 1 года: уровень пролактина, эстрадиола, ФСГ в сыворотке крови в пределах нормы. По результатам МРТ головного мозга: размеры кисты шишковидной железы уменьшились до 11х10 мм (предыдущие 13х12 мм). Пациентке рекомендовано продолжить прием достинекса по ½ таб. 1 раз в неделю.
Заключение
Таким образом, клиническое улучшение в данном случае было достигнуто с использованием патогенетической терапии – устранением причины гиперпролактинемии. Учитывая приведенные данные о механизмах влияния мелатонина на органы репродуктивной системы, вопрос дальнейшего изучения влияния эндогенного мелатонина является перспективным направлением в эндокринологии. В целом следует отметить, что кисты шишковидной железы в представленном исследовании, хотя и обладали определенным динамизмом в отношении изменения размеров как в сторону увеличения, так и уменьшения (от 1 до 3 мм), однако они носили доброкачественный характер на протяжении всего периода наблюдения. В этой связи контроль за их состоянием - при отсутствии утолщения стенок и очагового накопления контраста в кисте, достаточно осуществлять при МРТ 1 раз в 2-3 года.
Библиографическая ссылка
Коновалова Н.А., Ворожцова И.Н., Павленко О.А., Усов В.Ю., Лукьянёнок П.И. РАЗМЕРЫ ШИШКОВИДНОЙ ЖЕЛЕЗЫ И ЕЁ СТРУКТУРА ПРИ ГИПЕРПРОЛАКТИНЕМИИ ПО ДАННЫМ МАГНИТНО-РЕЗОНАНСНОЙ ТОМОГРАФИИ // Современные проблемы науки и образования. 2019. № 6. ;URL: https://science-education.ru/ru/article/view?id=29306 (дата обращения: 08.05.2026).
DOI: https://doi.org/10.17513/spno.29306



