Наследственный ангионевротический отек (НАО) – по международной статистике отек, возникающий в результате дефицита в системе С-1 комплемента, является орфанным заболеванием. Частота встречаемости 1:100000 населения [1, 2]. Характерными клиническими проявлениями являются плотные отеки в области лица, головы, верхних дыхательных путей, желудочно-кишечного тракта, сохраняющиеся от 2 до 5 суток, не купирующиеся глюкокортикостероидами, адреналином, антигистаминными средствами [3] . Об уровне распространенности НАО в регионах России, в том числе в Республике Башкортостан, где проживают 4 млн человек, неизвестно. Первые клинико-лабораторно верифицированные пациенты зарегистрированы в регистре пациентов с орфанными заболеваниями для обеспечения специфического лечения в соответствии с постановлением Правительства Российской Федерации в 2015 году.
Цель исследования: оценить анамнестические данные, особенности течения, клинические проявления, диагностику, дефицит в системе С-1 комплемента и лечение НАО на примере трех впервые выявленных клинических случаев в Республике Башкортостан.
Материал и методы исследования. Для оценки особенностей случаев ангионевротического отека представлены три клинических случая пациентов с НАО, выявленных в Республике Башкортостан. Всем пациентам проведены оценка объективного исследования, лабораторное обследование, где оценивался комплементэстеразный ингибитор С1. Проведено исследование на наличие мутаций в гене SERPING1(C1NH), ответственном за наследственный ангионевротический отек типа I и II. Осуществлен общеклинический анализ крови.
Ангиоотек (АО) – собирательное понятие, включающее в себя группу довольно распространенных заболеваний, периодически манифестирующих периферическими отеками. Считается, что 10–12% населения переболевает ангиоотеком хотя бы 1 раз в жизни [3, 4]. В группу ангиоотеков входит также заболевание, относящееся к категории редких – с частотой встречаемости менее 1:100000 населения, связанное с дефицитом в системе комплемента, относящееся при этом к жизнеугрожающим состояниям, чем и привлекает к себе особое внимание врачебного сообщества [4]. В чем же различие между этими состояниями, и какова распространенность ангиоотека, связанного с дефицитом в системе комплемента, в различных регионах России?
По данным Федеральных клинических рекомендаций ангиоотек носит остро возникающий характер, он локализован на коже или слизистых оболочек, транзиторный, склонен к рецидивированию. Важную роль в развитии АО играют брадикинин, гистамин, простагландин, они и приводят к обратимому увеличению проницаемости эндотелия сосудов. Обычно сильные проявления сохраняются от нескольких часов до нескольких дней и в большинстве случаев проходят бесследно, без дополнительной терапии [5].
При наследственном ангионевротическом отеке, связанном с дефицитом в системе комплемента (НАО), отек связан с нарушением в системе комплемента, в результате чего снижается или полностью исчезает функциональная активность комплемента С1 или отмечается его недостаточность, что приводит к накоплению брадикинина. Отеки при НАО чаще локализуются в области головы, шеи, живота и промежности, а также в области внутренних органов. Использование системных глюкокортикостероидов (сГКС) неэффективно и не позволяет купировать отек.
Система комплемента – это система каскадно действующих протеаз, которые последовательно активируются за счет отщепления и присоединения пептидных фрагментов. При активации системы комплемента против вирусной инфекции начинает участвовать фагоцитоз, который обладает хемотаксической активностью [6–9]. Ингибиторы системы комплемента содержатся в крови в более низких концентрациях, но при снижении концентрации С1-ингибитора более чем на 30% запускается каскадная реакция с активацией С1-компонента, повышением расхода С4- и С2-компонентов комплемента, синтезированием кинина, с сократительным действием, образованием брадикинина. В результате воздействия брадикинина расслабляются мышцы сосудов, увеличивается их проницаемость, что и приводит к АО [7, 8, 9]
Одним из механизмов в патогенезе НАО является активация фибринолиза, поскольку одной из функций С1-ингибитора является подавление образования плазмина из плазминогена.
Современная иммунологическая классификация разделяет все НАО на I, II, III типы. I тип (истинный НАО) составляет 80–85% всех клинических случаев. В этом случае в крови снижается концентрация С1-ингибитора от неопределяемых значений до содержания менее 30% от нормы НАО. Наследуется по аутосомно-доминантному типу. II тип составляет не более 15% всех клинических случаев НАО. В случае II типа абсолютный уровень С1-ингибитора сохраняется в пределах нормы, но при этом снижается его функциональная активность. Наследование происходит также по аутосомно-доминантному пути. III тип НАО изучен плохо, распространенность неизвестна, считается, что он связан с генетическими нарушениями контроля XII фактора свертывания крови [8]. В последние годы считается, что это не есть самостоятельный тип заболевания, а синдром, больше относящийся к другим заболеваниям.
Основными клиническими проявлениями НАО являются отеки, сохраняющиеся 2–5 дней. Наиболее вовлекаемыми органами человека являются кожа, верхние дыхательные пути и желудочно-кишечный тракт. Клинические проявления резко варьируют: от отсутствия клинических проявлений до жизнеугрожающих отеков, что проявляется человеческими и экономическими потерями. Ученые отмечают, что абдоминальные боли характерны для всех пациентов и вызваны временной кишечной непроходимостью из-за выраженного слизистого отека, в связи с чем многие пациенты с НАО подвергаются оперативным вмешательствам [9].
При установлении диагноза НАО пациент нуждается в назначении превентивного базисного лечения, которое он должен принимать ежедневно, предупреждая развитие отеков, также необходимы симптоматическое лечение для купирования приступов обострения заболеваний, обеспечение лечебного и профилактического лечения перед физически травматизирующими оперативными, в том числе стоматологическими, гинекологическими и иными, медицинскими вмешательствами. При выявлении заболевания на каждого пациента оформляется «Паспорт пациента», где описывается порядок обеспечения скоропомощных мероприятий.
Основными доступными препаратами для лечения пациентов являются: аттенуированные андрогены, антифибринолитические средства. В стационарных условиях – свежезамороженная плазма. Новыми лекарственными средствами являются Икатибант, антагонист В-2рецепторов брадикинина, который, избирательно связываясь с рецепторами, препятствует сцеплению излишне выработавшегося брадикинина с В-2 рецепторами, и Беринерт – С1 ингибитор (рекомбинантный). Препараты имеют государственную регистрацию.
Таблица 1
Основные группы препаратов для лечения НАО
|
Группа |
Механизм действия при НАО |
|
С1-NHГ (пп или рекомб.) Беринарт |
↑ недостатка активности С1-NHГ |
|
Икатибант (Фиразир) |
Блокада действия брадикинина (антагонист В2 рецепторов) |
|
Аттенуированные андрогены |
↑ концентрации С1 и С4 |
|
Антифибринолитики |
↓ образования плазмина |
|
Нативная или свежезамороженная плазма |
↑ недостатка активности С1-NHГ |
Результаты исследования и их обсуждение. Представляем вашему вниманию три клинических случая пациентов с НАО, выявленных в Республике Башкортостан. Пациентка Н., 1960 г.р., впервые обратилась за медицинской помощью к врачу аллергологу-иммунологу в 2008 г. Поводом для обращения 56-летней женщины стал предположительный диагноз: наследственный ангиоотек у ее беременной дочери при наличии жалоб на периодические отеки у мамы. При сборе анамнеза выявлено, что пациентка Н. отмечает примерно с 1980 г. (19 лет) периодическое появление отеков на лице, руках, теле, стопах, промежности. Проявления то усиливались, то уменьшались. За стационарной помощью не обращалась. В 1982 г. и в 1984 г. родила клинически здоровых детей. В последние годы беспокоят отеки, появляющиеся на разных участках тела: часто на лице, после стоматологических вмешательств отекали губы и десны. С момента обращения и установления клинического диагноза в 2008 г. до 2015 г. от приема табл. Даназол как базисного лечебного средства отказывалась.
Данные объективного исследования (15.04.2015): умеренно гиперстенического телосложения. На лице – плотный отек в области скуловой дуги, кожного зуда нет. Лимфатические узлы не пальпируются. Температура тела 36,4°С. Живот при пальпации умеренно болезненный в эпигастрии.
При лабораторном дообследовании: комплемент эстеразный ингибитор С1 (количественный) – 0,0285 г/л (норма 0,21–0,43 г/л); комплемент эстеразный ингибитор С1 (функциональный) – 10% (норма 70–130%).
Для постоянного приема была рекомендована транексамовая кислота в таблетках в дозе от 1 до 4 г в сутки. При приеме препарата в дозе более 1 г в сутки развивались боли в эпигастрии и в левом подреберье. В связи с этим продолжен ежедневный прием по 1 г в сутки, при нарастании отеков (временно) – до 4 г в сутки. Клинически препарат проявил себя как относительно эффективный. На фоне его приема снизилась частота рецидивов, но полностью исключить рецидивы отека на фоне этого препарата так и не удалось. В августе 2015 г. была экстренно госпитализирована в хирургическое отделение в связи с появлениями болей в животе. В анализах: гемоглобин 130 г/л, эритроциты – 4,25х1012 л, лейкоциты – 9,8х109 л; диастаза мочи 8 ед, белок 72 г/л, креатинин 72 мкмоль/л. Боли купированы в течение суток. Симптоматическая терапия – введение аминокапроновой кислоты или нативной плазмы, несмотря на предъявленный пациенткой паспорт больного НАО, где необходимость комплексного сопровождения наблюдения было указано – хирургами сопроводительная терапия не назначалась. В сентябре 2015 г. после консультации и заключения главного специалиста пациентка внесена в реестр пациентов с орфанными заболеваниями для получения препаратов купирования острых приступов НАО.
В число препаратов, закупаемых для пациентов, значатся Фиразир и Беринарт, аттенуированые андрогены. Алгоритм лечения пациентов представлен в таблице 2.
Таблица 2
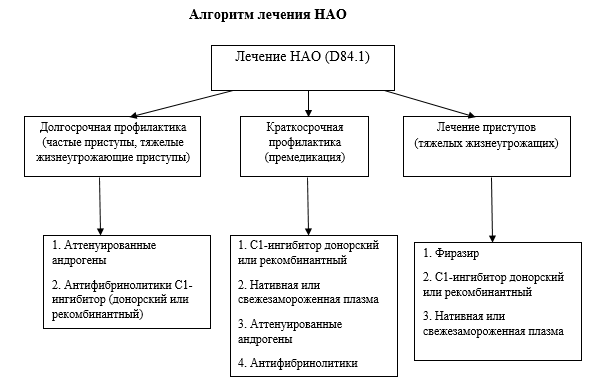
Выяснилось, что ее дочь А., 1982 г.р., имеет клинику НАО с детства: отеки на разных участках тела. Обследована у аллерголога, проводилась диагностика бытовыми аллергенами по плану диагностических мероприятий по отеку Квинке. Выявлены положительные пробы на домашнюю пыль. Проводилась аллергенспецифическая иммунотерапия (АСИТ). В 2001 г. (9 лет) по экстренным показаниям с отеком гортани госпитализирована в ЛОР-отделение. В 2007 г. (25 лет) во время беременности получала экстренную медицинскую помощь в аллергологическом отделении по поводу отеков различных участков тела, где впервые и было заподозрено заболевание НАО. Периодически принимает дексаметазон в таблетках и инъекциях. От приема препарата Даназол отказывается. Объективно: беспокоят плотные отеки, в основном в области лица, проходящие постепенно, не сопровождающиеся кожным зудом. Проведено обследование: комплемент, эстеразный ингибитор С1 (количественный) – 0,0497 г/л (норма 0,21–0,43 г/л); комплемент, эстеразный ингибитор (функциональный) – 18% (норма 70–130%). Была рекомендована для постоянного приема транексамовая кислота от 1 до 4 г в сутки: ежедневный прием – 1 г в сутки, при нарастании отеков – до 4 г в сутки. Препарат относительно эффективен: на фоне его приема снижается частота рецидивов, но полностью исключить рецидивы отека не удается. Пациентка включена в регистр орфанных заболеваний для получения специфических препаратов для экстренной помощи при отеках жизнеугрожающей локализации.
Третий случай НАО, диагностированный в Республике Башкортостан: пациент Е., 1997 г.р. Впервые диагноз был поставлен в июне 2014 г. при обращении к врачу аллергологу-иммунологу, в возрасте 15 лет, как отек Квинке. Отеки впервые появились в апреле 2014 г. и наблюдались с частотой 2–3 эпизода в месяц. Провоцирующими факторами выступали: физическая нагрузка (начал заниматься в тренажерном зале), вирусные инфекции. Выраженный отек, потребовавший стационарного лечения, наблюдался в сентябре 2014 г. В лечении применялись высокие дозы системных глюкокортикостероидов, антигистаминные препараты, но достоверного эффекта от лечения не наблюдалось. В течение года подросток неоднократно обращался к аллергологу-иммунологу по месту жительства. При обследовании общеклинический анализ крови — без существенных изменений, эозинофилии не выявлено, общий IgE – в пределах нормы. Специфические IgE на пищевые аллергены: молоко 3+, яйцо 2+, свинина 2+, говядина 4+, баранина 4+, соя 4+, арахис 3+, мандарин 3+, греча 3+. Скарификационные пробы: полынь 2+, бытовые и эпидермальные пробы отрицательные.
Из анамнеза следует: рожден от первой беременности, протекавшей на фоне угрозы прерывания в первом триместре. Родился в срок 40–41 недель с массой 3965 г, с оценкой по шкале АПГАР 7–8 баллов. В возрасте 23 дней оперирован в РДКБ с диагнозом: Врожденный гипертрофический пилоростеноз. Протокол исследования фиброэзофагогастродуоденоскопии (после оперативного вмешательства): пищевод свободно проходим на всем протяжении, слизистая обычной окраски. Складки легко расправляются при инсуфляции. Кардия и ora serrata сформированы правильно. В желудке следы пищи. Слизистая обычной окраски. Привратник округлой формы, легко проходим, складки вокруг несколько утолщены. Слизистая двенадцатиперстной кишки без особенностей. Заключение: Состояние после пилоромиотомии.
На искусственном вскармливании с 3 месяцев. В анамнезе с 6 месяцев частые простудные заболевания. Проявления атопического дерматита до 12 месяцев. У ребенка отмечались высыпания на горчичники, антибиотики пенициллинового ряда. В возрасте 9–10 лет неоднократно госпитализировался с клиникой острого живота в хирургическое отделение. Уже в школьном возрасте (10 лет) вновь обратился к врачу аллергологу-иммунологу. Была выявлена бытовая и эпидермальная сенсибилизация. В возрасте 11 лет консультирован в ГБУЗ Республиканская детская клиническая больница Республики Башкортостан гастроэнтерологом и иммунологом, выставлен диагноз: хронический гастрит, вне обострения. Лямблиоз. Дискинезия желчевыводящих путей. По результатам иммунограммы выставлено заключение: латентно протекающий воспалительный процесс на фоне гипоиммуноглобулинемии A (Д80.2), умеренно высокий титр антител к хламидиям, положительный титр к микоплазме, что характеризовало наличие активной персистирующей внутриклеточной микстинфекции.
Наследственность: отец ребенка погиб, есть младший брат 5 лет с наследственной отягощенностью по материнской и по отцовской линии: атопический дерматит, холодовая аллергия, инсектная аллергия. Отец младшего ребенка в семье не живет.
На фоне лечения с назначением препаратов – сингуляр 10 мг, сорбенты, рузам 0,2 п/к по схеме – состояние ребенка стабилизировалось. После завершения курсового лечения вновь появились повторные эпизоды отека Квинке. С предполагаемым диагнозом НАО в декабре 2014 г. (17 лет) был направлен на обследование в РКБ. Врачом аллергологом-иммунологом и гастроэнтерологом выставлен диагноз: Хроническая идиопатическая крапивница на фоне соматического неблагополучия. Язвенная болезнь двенадцатиперстной кишки, хроническая форма с локализацией на передней и задней стенке в фазе рубца. Из протокола исследования фиброгастродуоденоскопии от 17.12.2014 г.: Пищевод и кардия без особенностей. В желудке жидкость, слизь. Стенки желудка эластичные, перистальтика активная. Слизистая желудка гиперемирована, гипертрофирована по типу «булыжной мостовой». Привратник округлой формы, проходим. Стенки луковицы ригидные, грубо деформированы. По передней и задней стенкам два ярко-красных звездчатых рубца с конвергенцией складок к центру и обрывом перистальтики в указанной зоне. Слизистая двенадцатиперстной кишки гиперемирована, отечная с белесоватыми эрозиями до 0,5 мм в диаметре. Заключение: Эрозивный бульбит. Гипертрофический гастрит «зернистая форма». Рубцовая деформация луковицы двенадцатиперстной кишки. Аллергологическая диагностика у аллерголога в РКБ: бытовые пробы – отрицательные, пыльцевые пробы отрицательные, шерсть овцы ++, перхоть лошади +, морская свинка ++.
Повторно госпитализирован в стационар 31.03 2015 г. в связи с появлением плотного отека в зоне подбородка, губ, носа, щек, отек языка, затрудняющего дыхание, ощущения сдавления в груди. Ухудшение связывает с вирусной инфекцией. В течение 10 дней до госпитализации отеки рецидивировали трехкратно. При объективном обследовании: состояние пациента средней степени тяжести, в сознании, адекватно реагирует на обстановку обследования. Нормостенического телосложения. Отек в нижней части лица, четко ограниченный по площади, очень плотный, кожа над ним бледная, при пальпации безболезненная. Зуда в области отека нет. Слизистая ротоглотки гиперемирована, миндалины не увеличены, язык отечный, увеличенный в размерах, с отпечатками зубов. В легких дыхание жесткое, свистящие хрипы. Тоны сердца ритмичные, звучные. Живот мягкий, доступен пальпации, безболезненный.
Результаты лабораторных и инструментальных исследований. Общеклинический анализ крови: гемоглобин – 152 г/л, эритроциты 4,7х10х12/л, лейкоциты 10,6х10х9/л, палочкоядерных 4%, сегментоядерных 82%, лимфоцитов 14%; общеклинический анализ мочи – без особенностей; биохимический анализ: общий белок 70 г/л, сахар 6,1 ммоль/л, мочевина 3,7 ммоль/л, билирубин 11,7 мкмоль/л, АЛАТ 14,0 ед/л, АСАТ 24,0 ед/л. В стационаре получал лечение: адреналин, дексаметазон, фуросемид, лоратадин в соответствующих возрастных дозах. После улучшения состояния, исчезновения отека подросток выписан из стационара.
С учетом незначительного эффекта от предложенной схемы лечения, частых рецидивов отеков Квинке в анамнезе во время консилиума в отделении было принято решение провести обследование на наследственный ангионевротический отек (НАО). Проведены лабораторные тесты: комплемент, эстеразный ингибитор С1 (количественный) – 0,329 г/л (норма 0,21–0,43 г/л); комплемент, эстеразный ингибитор С1 (функциональный) – 59% (норма 79–130).
Проведено исследование на наличие мутаций в гене SERPING1(C1NH), ответственном за наследственный ангионевротический отек типа I и II. Заключение специалиста: В результате исследования всех экзонов (1–8) и области экзон-интронных соединений гена SERPING1 патологических мутации не обнаружено. На основании полученного результата не было возможности ни подтвердить, ни опровергнуть диагноз «наследственный ангионевротический отек», поскольку описаны редкие протяженные делеции и мутации в регулярных областях гена SERPING1, которые не анализировались в данном исследовании. Кроме того, известны другие гены, ответственные за развитие наследственного ангионевротического отека типа III. Возможен поиск крупных делеций в гене SERPING1 (C1NH). Также были проведены исследования ДНК матери и брата пациента. Результат аналогичен результату пациента Е.
В связи с наличием характерных клинических проявлений, положительного анамнеза, снижением функциональной активности С1-ингибитора выставлен диагноз НАО II типа. Пациент внесен в региональный сегмент Федерального регистра орфанных заболеваний. Рекомендовано проведение терапии антикоагулянтами (транексамовая кислота), заполнен паспорт пациента.
11.09.2015 г. проведено плановое оперативное вмешательство по диагнозу: задне-нижняя нестабильность правого плечевого сустава, дисплазия гленоида. После выхода из наркоза у пациента появились отеки языка, нижней губы, в области правого локтевого сустава и правой кисти (оперированная конечность). Отеки сходили медленно в течение 4–5 дней на фоне гормональной терапии. В последующие 6 месяцев переболел ОРЗ, отеков не было. И соответственно клиническим проявлениям пациент нуждается в превентивном медикаментозном сопровождении (по алгоритму лечения НАО).
Выводы: таким образом, НАО – редкое, малознакомое медицинскому сообществу, но угрожающее жизни пациентов заболевание. Если в международной практике считается, что отсроченность диагностики заболевания составляет около 13 лет, то, к сожалению, в российском здравоохранении выявление подобных пациентов затягивается на десятилетия. В современных условиях у медиков появились инструменты специфической лабораторной диагностики и абсолютно надежные, высокотехнологичные, но дорогостоящие методы медикаментозного лечения, которые регламентированы постановлением правительства РФ для бесплатного обеспечения этой категории пациентов при угрожающем жизни заболевании.
Библиографическая ссылка
Ганцева Х.Х., Гильванова Э.Р., Ханова А.К., Мусина Р.Р., Сыртланова Э.Р. КЛИНИЧЕСКИЙ СЛУЧАЙ НАСЛЕДСТВЕННОГО АНГИОНЕВРОТИЧЕСКОГО ОТЕКА, ОБУСЛОВЛЕННЫЙ ДЕФИЦИТОМ В СИСТЕМЕ С1-КОМПЛЕМЕНТА // Современные проблемы науки и образования. – 2018. – № 6. ;URL: https://science-education.ru/ru/article/view?id=28408 (дата обращения: 19.04.2024).



