Неалкогольная жировая болезнь печени (НАЖБП) занимает лидирующие позиции среди хронических диффузных заболеваний печени, высокая распространенность которого обусловлена ростом числа пациентов, имеющих признанные факторы риска, такие как ожирение, инсулинорезистентность и ассоциированные с ними хронические неинфекционные заболевания [1]. Актуальность изучения НАЖБП обусловлена не только распространенностью, но и увеличением риска смертности пациентов как от декомпенсации функции печени при прогрессировании заболевания (фиброз, цирроз печени, гепатоцеллюлярная карцинома), так и от сердечно-сосудистых заболеваний, заболеваний почек, потребности в трансплантации печени [2; 3].
Общепринятой стратегией ведения пациента с НАЖБП является установление диагноза с выяснением факторов риска и активности процесса (стеатоз, стеатогепатит), определения стадии фиброза. В крупных когортных исследованиях установлено, что именно стадия фиброза, а не выраженность воспаления является тем прогностическим фактором, который определяет дальнейшую выживаемость пациентов и развитие осложнений [4]. Отечественные и зарубежные рекомендации предлагают различные алгоритмы и шкалы по неинвазивной оценке стадии фиброза при НАЖБП на этапе первичного осмотра [1; 5]. Однако отсутствуют модели оценки риска формирования и прогрессирования фиброза печени для индивидуализации терапии и дальнейшего наблюдения пациента.
Цель исследования: улучшить диагностику фиброза печени и расширить возможности по прогнозированию его формирования и прогрессирования при НАЖБП.
Для достижения поставленной цели были сформулированы следующие задачи:
1. Оценить значимость клинических и лабораторных данных, включающих лептино- и инсулинорезистентность, полиморфизм гена rs738409 PNPLA3 у больных неалкогольной жировой болезнью печени.
2. Разработать математическую модель для прогнозирования прогрессирования фиброза печени у пациентов с НАЖБП.
Материалы и методы. Для достижения поставленной цели и решения задач нами было проведено открытое исследование «случай-контроль» с включением 149 пациентов с НАЖБП.
Критериями включения в исследование были: возраст от 18 до 65 лет, наличие НАЖБП с различной стадией фиброза, подписанное информированное согласие. Критериями исключения – подозрение на алкогольную или наркотическую зависимость, лекарственное, вирусное, аутоиммунное поражение печени, болезни накопления, цирроз печени, онкологические заболевания, тяжелые заболевания (некорригированная артериальная гипертензия (АГ), сахарный диабет (СД) 2 типа в стадии декомпенсации, хроническая сердечная недостаточность (ХСН) III-IV функционального класса, перенесенные инфаркты, инсульты), беременность, период лактации.
Всем пациентам, включенным в исследование, осуществлялся сбор жалоб, анамнеза жизни и заболевания. Проводились обследования, включавшие общеклинические (антропометрия с подсчетом индекса массы тела (ИМТ), измерения объема талии (ОТ) и бедер (ОБ) и подсчетом отношения ОТ к ОБ (ОТ/ОБ), осмотр кожного покрова, исследование органов брюшной полости), стандартные лабораторные (общие анализы крови и мочи, биохимический анализ крови), инструментальные (ультразвуковое исследование брюшной полости, эластометрия на аппарате FibroScan), гистологические методы исследования (исследование биоптатов печени с оценкой активности и стадии фиброза по шкале Metavir). В качестве потенциальных лабораторных маркеров фиброза дополнительно определялись сывороточные уровни инсулина, лептина, адипонектина, матриксной металлопротеиназы-9 (ММP-9), а также её ингибиторов – тканевого ингибитора матриксной металлопротеиназы-1 и 2 (ТIМP-1, ТIМP-2). Дополнительно 35 пациентам с НАЖБП (группа формировалась методом случайного отбора) была проведено генетическое исследование полиморфизма PNPLA3 148M/I (rs738409) методом ПЦР.
Обработка результатов исследования и графический анализ данных проводились на персональном компьютере при помощи программ Microsoft Excel, STATISTICA 6.1, используя современные методы статистической обработки медицинских данных [6]. Гипотезы о виде распределения проверяли, используя критерии Shapiro-Wilkin и χ2 Kolmogorov-Smirnov. Ввиду того, что распределение количественных и качественных показателей (данные анамнеза, результаты лабораторных и инструментальных методов исследования) в группах было отличным от нормального, данные представлены в виде медианы (с указанием межквартильного размаха). На всех этапах статистического анализа нулевая гипотеза отвергалась при значениях р ≤ 0,05. Сравнение двух и более несвязанных друг с другом групп проводили при помощи критерия Краскела-Уоллиса (Kruskal-Wallis Н test) и Mann-Withney (Mann-Withney U test) для количественных данных. Для проверки нулевой гипотезы в номинальной шкале использовали точный двухсторонний критерий Fisher (Fisher exact p) и критерий сопряженности χ2 Пирсона. Взаимосвязи между показателями оценивались при помощи корреляционного анализа Spirmen (rs). Для оценки информативности клинико-лабораторных показателей была использована формула Кульбака, для оценки вероятности прогрессирования фиброза печени различных стадий использовалось уравнение расчета условной вероятности, основанной на теореме Байеса. Для оценки влияния одной или нескольких независимых переменных на зависимую использовался регрессионный анализ.
Результаты и обсуждение. Группа из 149 пациентов с НАЖБП была представлена лицами мужского (114 человек, 76,5%) и женского (35 человек, 23,49%) пола, среднего трудоспособного возраста 46 (41-57) лет. По результатам эластометрии печени пациенты были распределены на группы сравнения: группа 1 – пациенты без признаков фиброза печени (n=40), группа 2 – имеющие фиброз 1 стадии (n=43), группа 3 – фиброз 2 стадии (n=34) и группа 4 – фиброз 3 стадии (n=32). Группы по возрасту и полу были сравнимы.
Биопсия печени проводилась в группе пациентов высокого риска (с прогрессирующими стадиями фиброза по данным эластометрии) и/или для дифференциальной диагностики, которую составили 45 пациентов с НАЖБП (30,2%). Активность варьировала от А1 (8 пациентов, или 17,7%), А2 (12, или 26,6%) и А3 (25, или 55,5%). Были диагностированы следующие стадии фиброза: стадия 2 – 6 пациентов, или 13,3% стадия 3 – 31 (68,9%) и стадия 4 – 8 (17,8%). Пациенты с 4 стадией фиброза печени исключались из исследования. Результаты оценки стадии фиброза печени по данным эластометрии и гистологического исследования были сопоставимы.
По результатам опроса у 48 пациентов (32,21%) было отмечено бессимптомное течение заболевания (рис. 1).
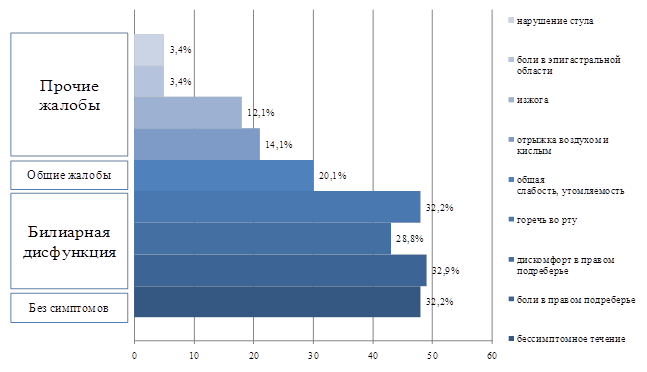
Рис. 1. Распределение пациентов с НАЖБП по частоте предъявляемых на момент осмотра жалоб
Как представлено на рисунке 1, у пациентов с НАЖБП были зафиксированы жалобы, отражающие билиарную дисфункцию (боли и дискомфорт в правом подреберье, горечь во рту), общесоматические жалобы в виде снижения работоспособности и повышенной утомляемости и прочие, не являющиеся патогномоничными для НАЖБП, но стандартно опрашиваемыми для пациентов гастроэнтерологического профиля (нарушение стула, боли в эпигастрии, отрыжка, изжога). При оценке интенсивности жалоб (0 – отсутствует, 1 – слабо выражено, 2 – умеренно выражено, 3 – выражено в значительной степени) обращает на себя внимание, что значительную выраженность симптомов (2 и более баллов) отмечали менее чем в четверти случаев от числа опрошенных, что демонстрирует скрытое течение НАЖБП. Различий по предъявляемым жалобам и их интенсивности в зависимости от стадии фиброза, а также корреляций с фиброзом печени, в группах сравнения обнаружено не было.
По результатам ретроспективной оценки амбулаторных карт, давность заболевания варьировала от минимального 12 месяцев до максимального – 132 месяца, или 11 лет. Более половины пациентов (63,09%) имели продолжительность болезни до 5 лет. Медиана продолжительности болезни составила 27 месяцев (2 года и 3 месяца), нижний и верхний квартили 12 и 48 месяцев (1 и 4 года). По давности болезни различий в группах обнаружено не было. Длительность болезни, по данным корреляционного анализа, на стадию фиброза не оказывала значимого влияния.
По результатам сравнительного и корреляционного анализов, статистически значимой ассоциации сопутствующей патологии с фиброзом печени выявлено не было. Распространенность сопутствующей патологии в группах сравнения представлена на рисунке 2.
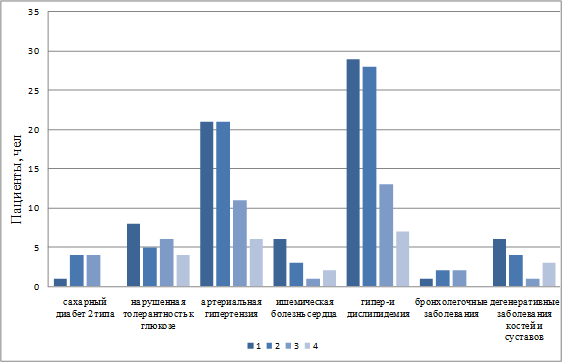
Рис. 2. Распространенность сопутствующих заболеваний в группах сравнения (1-4)
Обращает на себя внимание высокая распространенность среди пациентов НАЖБП АГ (96 пациентов, 64,43%), нарушений липидного (116 пациентов, 77,85%) и углеводного обменов (СД у 20 пациентов, 13,42%, нарушение толерантности к глюкозе у 34 пациентов, 22,82%), что согласуется с литературными данными о том, что вышеперечисленные заболевания – факторы риска развития НАЖБП. НАЖБП, в свою очередь, рассматривается как предиктор сердечно-сосудистых событий и независимо от массы тела - развития СД 2 типа [7]. Некоторые авторы настаивают на включении НАЖБП в качестве 6 критерия метаболического синдрома [8]. У 21 пациента диагностирована ишемическая болезнь сердца (14,09%), у 8 (5,37%) – заболевания бронхов (хронический бронхит, обструктивная болезнь легких), у 20 (13,42%) – дегенеративные заболевания костей и суставов (остеоартроз, подагра). В исследуемой когорте у 54 пациентов (35,57%) по данным анамнеза была диагностирована ЖКБ, из них 8 пациентам была проведена холецистэктомия, 135 пациентов (90,6%) страдали хроническим панкреатитом (метаболический, билиарнозависимый или смешанного генеза), без внешнесекреторной недостаточности. На момент осмотра обострений вышеперечисленных заболеваний отмечено не было.
Количество пациентов, принимающих препараты для коррекции липидного или углеводного обмена, лечения сердечно-сосудистых заболеваний, в исследовательских группах было сравнимым.
Подгруппы пациентов по результатам осмотра статистически не различались по уровню артериального давления, росту, весу. В целом по группе у 106 пациентов (71,14%) было диагностировано ожирение, избыток массы тела – у 43 пациентов (28,86%). Пациентов с нормальной массой тела среди больных не было. Медиана ИМТ составила 31,74 кг/м2, (29,41 и 36,0 кг/м2). При оценке ОТ/ОБ было выяснено, что у всех пациентов характер распределения жировой ткани абдоминальный (ОТ/ОБ=1,03 (1,01-1,05)). ИМТ является независимым предиктором развития жировой инфильтрации печени [9]. При оценке различий пациенты со 2 стадией фиброза имели достоверно более высокие значения ИМТ (33,95 (30,03-37,13 кг/м2)), который при этом был положительно и статистически значимо ассоциирован с фиброзом (rs=(0,250), p<0,023). ОТ был статистически достоверно ассоциирован с фиброзом (rs=(0,345), p<0,005), при этом связь расценивалась как средней силы и была выраженнее и достовернее, чем с ИМТ. С нарастанием стадии фиброза чаще было диагностировано увеличение печени по данным физикального осмотра и имело также положительную статистически значимую связь с ним (rs=(0,245), p<0,017).
При оценке результатов лабораторных исследований отклонений в общем анализе крови обнаружено не было. НАЖБП в стадии стеатоза была диагностирована у 63 пациентов (42,28%). Клинико-биохимическая активность заболевания (НАСГ) была отмечена у 86 (57,72%) пациентов, при этом цитолиз (подъем аланинаминотрансферазы (АЛТ) и аспартатаминотрансферазы (АСТ)) был диагностирован у 41 (47,67%), холестаз (подъем гамма-глутаминтранспептидазы (ГГТ) и щелочной фосфатазы (ЩФ)) – у 22 (25,58%) и смешанные нарушения (цитолиз и холестаз) – у 23 (26,74%) больных. Дополнительно рассчитываемый коэффициент отношения АЛТ к АСТ (АЛТ/АСТ) был более 1 у всех обследуемых (1,60 (1,20-1,97)), что делает менее вероятным токсическое повреждение печеночной ткани у обследуемых лиц. Наличие НАСГ увеличивало риск диагностирования фиброза печени высокой стадии у пациентов с НАЖБП на момент исследования (rs=(0,304), p<0,003). Пациенты с выраженной стадией фиброза (группы 3 и 4) имели более низкий уровень эритроцитов и тромбоцитов (H=11,181, p=0,02 и H=11,250, p=0,01 соответственно) и высокий – глюкозы и отношения АЛТ к АСТ (H=10,522, p=0,03 и H=10,551, p=0,03 соответственно). Статистически достоверно с увеличением фиброзной ткани в печени были связаны также снижение уровня тромбоцитов (rs=(-0,519), p<0,0008) и увеличение уровня АЛТ (rs=(0,357), p<0,016), АСТ (rs=(0,414), p<0,004), отношения АЛТ/АСТ (rs=(0,237), p<0,022) и холестерина липопротеинов низкой плотности (ХС ЛПНП) (rs=(0,402), p<0,025), при этом сила связи оценена как умеренная.
В связи с высокой распространенностью висцерального ожирения у обследуемых лиц и наличием корреляционной связи с фиброзом интересным представлялось изучение механизмов данных изменений. Известно, что абдоминальная жировая ткань активно секретирует множество различных медиаторов, высокочувствительна к липолитическому действию катехоламинов и обладает низкой чувствительностью к антилиполитическому действию инсулина, а также является активным эндокринным органом. Лептин и адипонектин являются наиболее изученными адипоцитокинами, секретируемыми жировой тканью [10]. Установлено, что лептин обладает профиброгенным действием: способствует усилению выработки проколлагена I типа и трансформирующего фактора роста-β (TGF-β), усиливает фагоцитарную активность и выработку цитокинов купферовскими клетками и макрофагами, стимулирует пролиферацию эндотелиоцитов и продукцию ими активных форм кислорода, оказывает прямое воздействие на стеллатные клетки печени (HSC), тогда как адипонектин, наоборот, проявляет протективное действие в отношении фиброза печени [11].
По результатам нашего исследования у всех обследуемых лиц при анализе гормонального статуса отмечалась гиперинсулинемия (16,3 (6,24-37,55) мкЕд/мл). Оценка коэффициента HOMA-IR позволила установить, что у пациентов с НАЖБП имеется инсулинорезистентность (4,54 (1,39-10,34)), что объяснимо, так как данный феномен рассматривается в качестве ведущего патогенетического механизма формирования НАЖБП. Уровень лептина в целом по группе также был высоким (16,31 (9,67-26,5) нг/мл) при низком уровне растворимых рецепторов к лептину (7,03 (4,49-10,16) нг/мл) и нормальном количестве адипонектина (18,0 (6,88-27,6) мг/мл). Данные изменения позволяют говорить о наличии гиперлептинемии и лептинорезистентности у пациентов с НАЖБП, что согласуется с литературными данными [12]. Различий в исследуемых группах по уровню изученных гормонов обнаружено не было. Уровень лептина имел статистически значимую зависимость от пола: у лиц женского пола уровень лептина был статистически значимо выше, чем у мужчин, что является закономерным колебанием и учитывалось нами при дальнейших расчетах. Регрессионный анализ показал, что увеличение уровня лептина в сыворотке и/или рецепторов к лептину, то есть различные варианты лептинорезистентности, увеличивает риск формирования высоких стадий фиброза у пациентов с НАЖБП, что наглядно продемонстрировано на рисунке 3. Обращает на себя внимание, что пациенты группы высокого риска статистически достоверно чаще имели клинико-биохимическую активность заболевания, стеатогепатит, абдоминальное ожирение.
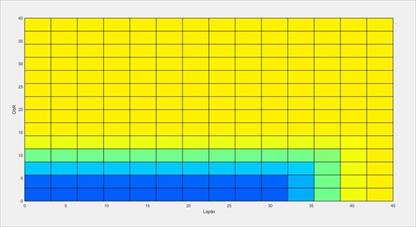
Рис. 3. Влияние лептинорезистентности на прогрессирование фиброза печени в регрессионной модели. Ось X – уровень лептина в сыворотке крови, ось Y – уровень растворимых рецепторов к лептину; цветовые обозначения: синий – группа низкого риска, желтый – группа высокого риска
В качестве неинвазивной оценки стадии фиброза нами был измерен уровень ММР-9 и ТIМР-1 и ТIМР-2. Изучение ММР-9 представляется интересным в связи с тем, что она вырабатывается непосредственно клетками-участницами фиброгенеза в печени, а именно клетками Купфера, гепатоцитами и стеллатными клетками, стимулированными интерлейкином-1 b (ИЛ-1b) и TNF, при различных хронических нетоксических повреждениях и обладает стабильностью в сыворотке крови независимо от момента воздействия [13]. Нами было обнаружение увеличение ТIМР-1 в исследуемой когорте и составило 1345 (1105-1585) нг/мл, что превышает референтные значения более чем в 3 раза. Уровни ММР-9 и ТIМР-2 были в пределах нормы и составили 342 (247-495) нг/мл и 113 (93-154) нг/мл. При сравнительной оценке групп достоверно значимые различия были выявлены только по уровню ТIМР 2 (H=13,055, p=0,045), для которого была обнаружена также значимая положительная корреляционная связь умеренной силы со стадией фиброза (rs=(0,358), p<0,004).
По результатам сравнительной оценки и оценки корреляционных связей с выраженностью фиброзных изменений клинико-лабораторные показатели последовательно включались в анализ их информативности [14] в отношении прогнозирования формирования различных стадий фиброза. Наиболее информативные показатели представлены в таблице.
Информативность клинико-лабораторных показателей для различных стадий фиброза печени (группы сравнения 1-4)
|
Признак |
Информативность (J) для фиброза 1 |
Информативность (J) для фиброза 2 |
Информативность (J) для фиброза 3 |
|
Активность заболевания (НАСГ) |
29,9 |
70,2 |
123,2 |
|
Боль в правом подреберье |
3,4 |
10,3 |
2,6 |
|
Дискомфорт в правом подреберье |
19,9 |
0,2 |
2,6 |
|
Общая слабость |
0,0 |
71,2 |
10,6 |
|
Утомляемость |
0,2 |
56,5 |
17,1 |
|
Нарушенная толерантность к глюкозе и СД |
0,2 |
15,6 |
87,6 |
|
Увеличение печени |
66,7 |
16,0 |
104,8 |
|
Уровень САД, мм рт. ст. |
40,3 |
3,8 |
21,2 |
|
ИМТ, кг/м2 |
2,6 |
7,9 |
0,0 |
|
ОТ |
1,2 |
18,3 |
42,5 |
|
ОТ/ОБ |
57,0 |
26,0 |
159,0 |
|
Глюкоза, ммоль/л |
0,1 |
22,5 |
54,5 |
|
АЛТ/АСТ |
1,2 |
20,5 |
116,1 |
|
ХС ЛПНП, ммоль/л |
14,7 |
73,4 |
73,4 |
|
Общий билирубин, мкмоль/л |
11,1 |
41,1 |
56,4 |
|
ПТИ, % |
39,9 |
20,8 |
0,1 |
|
МНО |
39,9 |
34,8 |
13,6 |
|
ММР 9, нг/мл |
5,1 |
2,4 |
59,4 |
|
ТIМР 2, нг/мл |
45,6 |
12,3 |
150,6 |
|
ТIМР 1, нг/мл |
33,7 |
14,7 |
6,6 |
Полученные результаты позволяют предполагать, что у пациентов с НАЖБП при наличии абдоминального ожирения, увеличении размеров печени, гипергликемии, подъеме ХС ЛПНП, уменьшении ММP-9, наличии биохимической активности заболевания, подъеме уровня общего билирубина и уровня ТIМР 2 велика вероятность формирования прогрессирующих стадий фиброза печени. Уровни ХС ЛПНП, глюкозы, ММP-9 и лептина в сыворотке крови оказались наиболее информативными в оценке прогрессии начальных стадий фиброза (1 стадии в 2), тогда как гепатомегалия, уровень САД, наличие нарушений углеводного обмена, уровни АЛТ/АСТ, ОТ/ОБ, ТIМР 1 и 2 – в отношении прогрессирования фиброза 2 в 3 стадию (теорема Байеса) [14].
В регрессионной модели на основе собственных исследований нами была разработана формула (адаптированный вариант) для расчета индивидуального риска прогрессирования фиброза печени для пациентов с НАЖБП:
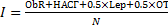 ,
,
где ObR – уровень растворимых рецепторов к лептину (нг/мл), Lep – уровень лептина в сыворотке крови (нг/мл), N – количество показателей, I – ожидаемый показатель риска: 1 – низкий, 2 - высокий.
Для упрощенного понимания настоящей математической модели каждый из показателей в данной формуле принимает значение 0 - его отсутствие как в случае НАСГ или нормальные значения для лептина, его рецепторов и ОТ, и 1 - его наличие или повышение.
Показателями, отражающими наибольшее негативное влияние в отношении риска формирования прогрессирующих стадий фиброза, явились активность заболевания (НАСГ) в анамнезе, объем талии, уровни лептина и его растворимого рецептора в сыворотке крови.
Дополнительно нами была выборочно 35 пациентам с НАЖБП проведена оценка полиморфизма гена PNPLA3, или адипонутрина. Предполагают, что ген PNPLA3/148M взаимодействует с геном – регулятором липогенеза (SREBP-1c), что способствует изменению липидного катаболизма и снижению синтеза фосфолипидов, в частности фосфатидилхолина. Полиморфизм гена PNPLA3/148M на сегодняшний день представляется независимым генетическим фактором развития и прогрессирования НАЖБП и НАСГ. Доказано участие данного гена в формировании цирроза печени и трансформации в ГЦК [15] независимо от внешних факторов (ожирения, употребления алкоголя).
В нашей группе пациентов с НАЖБП нормальные гомозиготы C/C встречались в 13 случаях (37,14%), гетерозиготы C/G встречались в 22 (62,86%) случаях. Мутантных гетерозигот по G-аллелю в представленной группе пациентов не встречалось. Нами было обнаружено, что у носителей G-аллеля гена PNPLA3, по данным осмотра и пальпации, увеличение печени встречалось достоверно более часто. Данные признаки также имели значимую положительную взаимосвязь средней силы (rs=(0,546), p<0,0007). Обращала на себя внимание тенденция к более низким значениям общего белка у гетерозигот, носителей G-аллеля. Уровень ММР-9 достоверно более низкий у пациентов с НАЖБП и генотипом C/G. G-аллель также имел значимую, сильную отрицательную корреляционную связь с указанным признаком (rs=(-0,878), p<0,02). По результатам эластометрии, носители G-аллеля имели высокую стадию фиброза 3, а среди пациентов со 2 стадией гетерозиготы встречались в 70%. Носители G-аллеля имели достоверно более высокие стадии фиброза, особенно на ранней стадии заболевания (Х2= 4,156, p<0,05).
При оценке воспроизводимости модели на малой группе пациентов (n=35), отобранных случайным образом, модель в 80% случаев прогнозировала прогрессию фиброза.
Заключение. По результатам исследования мы можем говорить о значимых клинических и лабораторных признаках по прогрессированию фиброза печени у пациентов с НАЖБП, к которым следует отнести проявления билиарной дисфункции, увеличение печени, подъем систолического артериального давления, нарушения углеводного обмена, биохимическую активность заболевания (НАСГ), повышенные уровни глюкозы натощак, ХС ЛПНП, ПТИ, МНО, общего билирубина, АЛТ, АСТ, а также изменение соотношения неивазивных маркеров фиброза, ММР-9, ТИМР-1 и ТИМР-2 в сторону увеличения последних. Высокоинформативным в отношении прогрессирования фиброза печени является оценка характера распределения жировой ткани в сравнении с интегральным подсчетом массы тела. Лептинорезистентность в сравнении с инсулинорезистентностью является маркером, позволяющим выделить группу высокого риска прогрессирования фиброзных изменений при НАЖБП. Полиморфизм гена PNPLA3 148M/I продемонстрировал прогностическую значимость в формировании и прогрессировании фиброза печени у больных НАЖБП. Для оценки индивидуального риска формирования и прогрессирования фиброза печени разработана неинвазивная математическая модель, основанная на определении уровня лептина, его растворимого рецептора в сыворотке крови, биохимической активности заболевания, объема талии.
Библиографическая ссылка
Кролевец Т.С., Ливзан М.А., Чебаненко Е.В., Мазур И.И., Повжик А.А., Николаев Н.А. ПРОГНОСТИЧЕСКАЯ МОДЕЛЬ НЕИНВАЗИВНОЙ ОЦЕНКИ ФОРМИРОВАНИЯ И ПРОГРЕССИРОВАНИЯ ФИБРОЗА ПЕЧЕНИ У ПАЦИЕНТОВ С НЕАЛКОГОЛЬНОЙ ЖИРОВОЙ БОЛЕЗНЬЮ ПЕЧЕНИ // Современные проблемы науки и образования. – 2018. – № 3. ;URL: https://science-education.ru/ru/article/view?id=27713 (дата обращения: 24.04.2024).



