Генерализованная суставная гипермобильность, как и связанный с ней синдром гипермобильности суставов (СГМС), является одним из часто встречающихся признаков наследственно детерминированной дисплазии соединительной ткани. Широкая распространенность – от 6 до 31,6 % в зависимости от возраста, пола и этнической принадлежности, а также полисистемность проявлений патологии соединительнотканных структур, придает проблеме характер междисциплинарной [1, 4, 7]. С учетом облигатного вовлечения опорно-двигательного аппарата СГМС находится, прежде всего, в сфере практических интересов терапевтов, ревматологов и ортопедов.
В структуре заболеваемости населения болезни костно-мышечной системы и соединительной ткани прочно занимают одно из ведущих мест, являясь причиной длительных болей и нетрудоспособности [6]. Медико-социальная значимость СГМС обусловлена возникновением вывихов и подвывихов в суставах конечностей и сочленениях позвоночника, нередко повторяющихся и т.н. привычных. Кроме того, СГМС может снижать качество жизни, ограничивать физическую активность и трудоспособность молодых пациентов, сопровождаясь болевым синдромом, зачастую хронического или рецидивирующего характера. Следует отметить, что именно болевая симптоматика различной локализации является основной причиной обращения пациентов с СГМС за медицинской помощью.
О прочной ассоциированности СГМС с болевыми синдромами свидетельствует признание артралгий и дорсалгии в качестве диагностических критериев данной нозологии. Так, длительно персистирующие артралгии в зависимости от количества вовлеченных суставов могут рассматриваться как малый или как большой «позитивный» признак, а стойкая боль в спине учитывается в качестве малого диагностического критерия [4].
Целью работы явилась оценка распространенности и клинических особенностей дорсалгического синдрома в структуре диспластической соединительнотканной костно-мышечной патологии у лиц молодого возраста с СГМС.
Материал и методы. Особенности клинических проявлений дорсалгии на момент обследования или в анамнезе во взаимосвязи с патологией опорно-двигательного аппарата и другими диспластическими костно-суставными проявлениями исследованы у 214 пациентов (128 мужчин и 86 женщин) с СГМС в возрасте от 18 до 34 лет (средний возраст 22,8±3,6 лет). Гипермобильный синдром диагностировали по шкале Р. Beighton согласно действующим критериям [4]. В исследование не включались больные с моногенными наследственными заболеваниями, ревматической патологией. В контрольную группу были включены 40 человек, сопоставимых по полу и возрасту, без внешних признаков дисплазии соединительной ткани.
Полученные результаты статистически обработаны. Количественные данные представлены в виде средней и стандартной ошибки средней. Различия качественных признаков оценивали с помощью критерия χ2. Достоверными считали различия при p≤0,05.
Результаты и обсуждение. Выраженность гипермобильности в суставах по шкале Beighton чаще всего (51,9 %) соответствовала 5 баллам. У 24,3 % обследуемых данный показатель составил 4 балла. Выраженные степени гипермобильности – по 7 и 9 баллов, выявлены соответственно у 13,1 % и 10,7 % пациентов.
У больных СГМС установлена высокая распространенность вывихов и дисторсий в суставах – 41,6 % (χ2=8,563, р=0,003), носивших в 27,1 % (χ2=9,115, р=0,003) характер рецидивирующих (т.н. «привычных»). Следующий диагностический критерий гипермобильного синдрома – мягкотканные периартикулярные поражения: тендиниты, бурситы, энтезиты, сопровождавшиеся болевыми симптомами различной интенсивности и длительности отмечены у 36,4 % (χ2=5,516, р=0,019) пациентов с СГМС.
Артралгии зарегистрированы у 71,1 % (χ2=14,6, р<0,0001) пациентов с СГМС. Чаще всего боли локализовались моно- и олигоартикулярно, как правило, в коленном или голеностопном суставах. Полиартралгия с вовлечением суставов кистей, а в 16,1 % случаев – в сочетании с туннельным карпальным синдромом, отмечена у 12 (38,7 %) женщин.
Дорсалгический синдром у больных СГМС встречался достоверно часто (61,7 %, χ2=11,63, р<0,0001) по сравнению с контрольной группой. При этом дорсалгия оказалась превалирующей жалобой со стороны опорно-двигательного аппарата у пациентов с СГМС обоего пола, по степени тяжести чаще определялась как «умеренной выраженности» и в большинстве случаев носила характер «тянущей» и «ломящей». У женщин с гипермобильным синдромом наиболее часто боль локализовалась в поясничном отделе позвоночника, тогда как у мужчин носила характер торакалгии или тораколюмбалгии. Появление дорсалгий пациенты с СГМС в большинстве случаев связывали с длительным пребыванием в вертикальном положении, продолжительной ходьбой или статическими нагрузками и отмечали усиление интенсивности болевых ощущений при увеличении экспозиции.
Как известно, дорсалгию в течение трех и более месяцев относят к малым «позитивным» признакам СГМС [4, 8, 9]. Однако, несмотря на унифицированность и простоту подобного подхода, дорсалгический синдром у гипермобильных пациентов весьма неоднороден по структуре. Боль в спине может носить неспецифический характер, не сопровождаясь какими-либо формативными изменениями, или сочетаться с патологией позвоночника в виде дисплазий костных элементов позвонков и связочного аппарата, сколиозов, остеохондропатий, а также дегенеративно-дистрофических заболеваний. Часто дорсалгические симптомы ассоциированы с нарушениями осанки и другими диспластическими соединительнотканными проявлениями со стороны опорно-двигательного аппарата [5].
При клиническом осмотре у больных СГМС, страдающих дорсалгическим синдромом, достоверно часто (р≤0,05) встречались такие аномалии ортопедического статуса, как изменение выраженности (сглаженность или усиление) физиологических изгибов позвоночника, нарушение осанки, сколиоз, а также воронкообразная деформация грудной клетки.
Структура нарушений осанки в соответствии с особенностями грудного кифоза у пациентов с СГМС представлена на рис. 1.
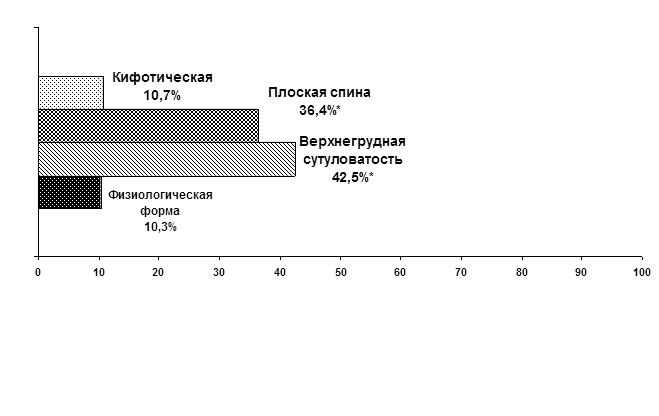
*р≤0,05
Рис. 1. Формы грудного кифоза у пациентов с СГМС (%)
Следует отметить, что преобладающей при СГМС оказалась верхнегрудная форма кифоза – так называемая верхнегрудная сутуловатость (χ2=5,999, р=0,014). Также достоверно чаще по сравнению с контролем в исследуемой группе встречался синдром «плоской спины» (χ2=8,545, р=0,003). Как известно, именно «плоская спина» предрасполагает к сниженной упругости позвоночного столба и формированию фронтальных его искривлений – сколиозов. Менее всего – в 22 случаях против 82,5 % наблюдений в контрольной группе, имела место физиологическая форма грудного кифоза (χ2=46,645, р<0,0001).
Другим достоверно частым проявлением соединительнотканной скелетной дисплазии у пациентов с СГМС оказались деформации грудной клетки (χ2=12,474, р<0,0001). Различные виды деформаций грудной клетки зарегистрированы у 48,1 % лиц с СГМС. В подавляющем большинстве – 79,6 % случаев – имели место воронкообразные деформации I степени. Деформации с более выраженной глубиной воронки (II и III степеней) составили соответственно 16,5 % и 2,9 % наблюдений, а у одного пациента выявлена килевидная деформация грудной клетки.
Рентгенологические и рентгенофункциональные исследования позволили верифицировать нозологические формы диспластической патологии позвоночника у больных СГМС, носившие в ряде случаев полифокальный характер. Наиболее часто отмечено сочетание костно-связочных дисплазий, а также дегенеративно-дистрофических изменений в различных отделах позвоночника. Патологические вертебральные проявления, ассоциированные с дорсалгическим синдромом, встречались достоверно чаще по сравнению с контролем (рис. 2).
|

Рис. 2. Спектр патологии позвоночника, ассоциированной с дорсалгией (%)
Как показано на рис. 2, превалировали сколиотические деформации позвоночника, зафиксированные достоверно чаще по сравнению с контрольной группой (χ2=8,210, р=0,004). При этом в подавляющем большинстве – в 83 % случаев, отмечена начальная, I степень искривления. У 15,1 % больных выявлен сколиоз II степени. Выраженные сколиотические деформации у пациентов с СГМС практически не встречались. Так лишь у одного больного клинически и рентгенологически верифицирован сколиоз III степени. С учетом локализации сколиотической дуги наиболее часто имели место грудной и комбинированный, грудо-поясничный сколиоз.
Полисегментарный остеохондроз, зарегистрированный у пациентов с СГМС достоверно часто (χ2=5,691, р=0,017), может свидетельствовать о раннем появлении и прогрессировании дегенеративных изменений в суставах, в том числе позвоночника, при гипермобильном синдроме.
Среди дегенеративно-дистрофической патологии опорно-двигательного аппарата у лиц молодого возраста нередко встречаются остеохондропатии. Остеохондропатия позвоночника – так называемый ювенильный кифоз или болезнь Шойермана – Мау во многих случаях сопровождается дорсалгией [3, 5]. У больных СГМС распространенность остеохондропатии позвоночника превышала общепопуляционную (р>0,05), что закономерно объясняется общностью патогенетических механизмов нарушенного метаболизма коллагена и других компонентов соединительнотканного матрикса, а также врожденной или приобретенной функциональной недостаточности хрящевой ткани [10].
Диспластические аномалии позвонков зачастую приводят к формированию болевого синдрома – спонтанного или в результате минимального низкоэнергетического либо позиционного воздействия. Дисплазия кранивертебрального сегмента позвоночника, как известно, может включать костную, связочную и сочетанные костно-связочные аномалии. Избыточная подвижность суставов шейного отдела позвоночника на фоне связочной дисплазии часто проявляется нестабильностью краниовертебрального сегмента с болевой симптоматикой в верхних отделах спины. У лиц с гипермобильным синдромом кранивертебральная дисплазия встречалась достоверно чаще (χ2=6,831, р=0,009) в сравнении с контролем.
Одним из состояний, часто ассоциированных с болевым синдромом в нижней части спины, в поясничной области, является спондилолистез [2, 7]. Дополнительным фактором, провоцирующим смещение позвонка относительно нижележащего у лиц с гипермобильным синдромом, может служить излишняя растяжимость соединительнотканных связочных элементов, характерная для СГМС. В исследуемой группе спондилолистез зарегистрирован у 26,9 % пациентов (χ2=5,088, р=0,024). Как и в общей популяции, среди гипермобильных женщин данная патология встречалась в 1,9 раз чаще, чем среди мужчин с СГМС.
У 32,2 % пациентов с гипермобильностью отмечалось сочетание болевого синдрома в спине и в стопах. В качестве провоцирующих факторов для боли в стопах пациенты указывали длительную ходьбу или статические нагрузки. В ряде наблюдений усиление болевых ощущений в области подошвы и пальцев стопы было связано не только с ходьбой, но и отмечалось в ночное время, сопровождалось парестезиями, что характеризовало развитие синдрома тарзального канала. Как известно, боль в стопах может быть ассоциирована с различными формами и степенями плоскостопия и его осложнениями в виде артроза таранно-ладьевидных суставов. Среди пациентов с СГМС 86,3 % имели продольное плоскостопие, у 9,5 % отмечено поперечное, а у 4,2 % – смешанное плоскостопие. Артроз таранно-ладьевидных суставов рентгенологически подтвержден у 37,9 % больных СГМС.
В 19,7 % случаев у пациентов с СГМС, репортировавших стойкий болевой синдром в области спины, количественных или формативных изменений в костных и связочных элементах позвонков не обнаружено.
Таким образом, учитывая распространенность дорсалгического компонента при гипермобильном синдроме и частую ассоциацию болевой симптоматики с диспластической костно-мышечной патологией, представляется целесообразным применение специализированных диагностических мероприятий и активных лечебно-профилактических стратегий для своевременного выявления и адекватной коррекции ортопедических заболеваний, оптимизации образа жизни и двигательных стереотипов. Также показано использование рациональных кинезио- и физиотерапевтических пособий и ортезирования у пациентов с СГМС.
Библиографическая ссылка
Санеева Г.А., Воротников А.А. БОЛЬ В СПИНЕ: РОЛЬ СОЕДИНИТЕЛЬНОТКАННЫХ НАРУШЕНИЙ, АССОЦИИРОВАННЫХ С ГИПЕРМОБИЛЬНЫМ СИНДРОМОМ // Современные проблемы науки и образования. – 2016. – № 2. ;URL: https://science-education.ru/ru/article/view?id=24153 (дата обращения: 19.04.2024).



