Актуальность работы
В связи с демографическим старением населения [2, 3, 4, 6-9, 18, 31], что вызывает увеличение доли тяжелых хронических, трудно поддающихся лечению заболеваний [1, 4, 7], в большинстве развитых стран расширяется фонд коек учреждений, оказывающих паллиативную помощь (ПП) контингенту больных с данной патологией [8]. Вместе с тем качество её оказания в зарубежных государствах различается [34,35].
Особенностью лиц пожилого возраста является полиморбидность на фоне инволюционных изменений, происходящих в организме, что, в отличие от лиц молодого возраста, характеризующихся большими функциональными резервами и длительной компенсацией, необходимо учитывать при оказании ПП. С возрастом при уменьшении частоты острых форм возрастает доля хронических заболеваний [6-9, 22, 31]. Группами исследователей [1, 2] показано, что по достижении пожилого возраста подавляющее большинство респондентов имеет около 5 хронических заболеваний, число которых увеличивается каждые 10 лет.
В странах Европейского региона ежегодно от рака умирают 7,3 миллиона человек, впервые онкологический диагноз устанавливается около 12,7 миллионам человек, из них у более 22 % первичная диагностика проводится уже на IIIРIV стадии онкологического процесса [36]. Недуг не имеет возрастных различий: средний возраст смерти от него среди мужчин и женщин составляет 64 года [19, 11, 12]. Из числа умерших до 70 % нуждались в ПП, и только один из пяти пациентов был ею обеспечен [12, 14, 13, 17, 18]. Предполагается, что в 2020 году число заболевших в мире увеличится до 16 миллионов [8, 12].
Согласно определению Всемирной организации здравоохранения (ВОЗ), ПП является частью не только медицины, но и социологии, так как её целью является улучшение качества жизни неизлечимых пациентов и их ближайшего окружения с помощью профилактики и своевременного купирования боли и остальных проявлений: духовных, психологических и физических [17].
Исходя из этого, ВОЗ разработало следующие принципы ПП [16,17, 24, 25,30-33]:
1. Интеграция ПП в систему здравоохранения;
2. Обеспечение больному возможности максимально активно прожить последние дни;
3. Мультипрофессиональный подход с целью решения не только медицинских, но и других проблем больного и его семьи;
4. Доступность для любого нуждающегося;
5. Добровольность;
6. Осуществление подготовки кадров по оказанию ПП;
7. Уважение к пациенту.
Определение ПП нашло свое отражение в законодательной базе РФ. Так, согласно статье 36 Федерального закона Об основах охраны здоровья граждан в Российской Федерации, от 21 ноября 2011 г. № 323-ФЗ, данный вид медицинской помощи является комплексным и предназначен для избавления пациента от боли и других симптомов неизлечимого заболевания и, таким образом, улучшения качества жизни инкурабельных пациентов [21].
ПП складывается из трех больших компонентов [23, 27]:
1. Медицинский, который подразумевает применение препаратов, инструментальных методов коррекции, а также детоксикацию, диетотерапию, физиотерапию. Данный компонент должен включать не только процесс лечения недуга, но и наблюдение за состоянием больного после лечения.
2. Психологический, который содержит процесс подготовки пациента к сопровождению и взаимопомощи, а также методы реабилитации и адаптации как самого больного, так и его окружения.
3. Социальный, который направлен на повышение мотивации к самостоятельному улучшению качества жизни больного и его близких.
ПП подразделяется на первичную и специализированную. Первичная ПП оказывается всеми медицинскими работниками любой специальности вне зависимости от диагноза. Специализированную ПП оказывают врачи и другой медицинский персонал, прошедший специальную подготовку по ПП [6].
Следует отметить, что к инкурабельным пациентам в разные эпохи относились по-разному. Во времена Гиппократа помощь человеку, побежденному болезнью, считалась грехом перед богами, и все силы бросались на лечение имеющим шансы на выздоровление. В более поздние времена неизлечимым больным стали оказывать поддержку, поскольку такие пациенты также способны понимать, слышать и чувствовать до своей смерти [26].
Повышение качества жизни в условиях современной медицины для лиц с онкопатологией имеет свои характерные черты. Для пациентов, получивших положительный результат после радикальной операции, качество жизни определяется полнотой их социальной и трудовой реабилитации. Напротив, для инкурабельных больных поддержание качества жизни на должном уровне является главной и единственно возможной задачей помощи [5, 7, 10, 16].
Цель работы. Разработать региональную модель паллиативной помощи по Калининградской области лицам пожилого и старческого возраста с онкологической патологией на примере мужчин с раком прямой кишки и женщин с раком молочной железы.
Материал и методы
Достижение цели исследования осуществлялось в несколько этапов.
Первый этап включал исследование данных Территориального органа Федеральной службы государственной статистики по Калининградской области. Анализу подверглись показатели структуры смертности и динамики численности населения региона.
На втором этапе на основании изучения материалов Территориального органа Росздравнадзора по Калининградской области изучалось отношение руководящих органов к проблеме оказания ПП онкологическим больным.
Третий этап включал обработку данных 320 пациентов различных больниц и поликлиник (ЛПУ) Калининграда и области. В выборку вошли респонденты, отвечающие следующим критериям:
1. Злокачественное новообразование (рак прямой кишки у мужчин или рак молочной железы у женщин) IV стадии;
2. Пожилой (60Р74 года) и старческий (75Р89 лет) возраст [9];
3. Наличие абсолютных противопоказаний к радикальному лечению при прогнозируемой продолжительности жизни не более полугода;
4. Наличие у больных симптомов, существенно ограничивающих их повседневную активность и требующих оказания паллиативной помощи.
Вся выборка была разделена на две группы: мужчины с раком прямой кишки (n=139) и женщины с раком молочной железы (n=181). Затем производился сравнительный анализ частоты основных симптомов, выявленных в обеих группах. К основным симптомам отнесены: боль, депрессия, тревога, нарушение сознания, слабость, одышка, бессонница, тошнота, запор, диарея, анорексия [20]. На основании полученных данных делался вывод об преобладающих симптомах в каждой группе.
На заключительном этапе формировалась модель оказания паллиативной медицинской помощи по Калининградской области с учетом особенностей каждой группы. ПП, оказываемая пациенту на разных уровнях, делилась на первичную и специализированную [6]. Модель создавались в соответствии со следующими принципами [25]:
1. Доступность ПП всем нуждающимся в ней;
2. Комплексность медицинской помощи пациентам с сочетанной патологией;
3. Преемственность и координированное взаимодействие по вопросам ПП среди лечебных, учебных и научных учреждений здравоохранения.
Также при разработке модели учитывались нормативы, изложенные в Приказе Минздрава РФ от 14.04.2015 г. № 187н Об утверждении Порядка оказания паллиативной медицинской помощи взрослому населению [24].
Статистическая обработка полученных данных производилась на базе персонального компьютера в табличном процессоре Excel 2013 и пакетах прикладных программ STATISTICA 10 и SPSS Statistics 17,0. При анализе количественных данных первым этапом выполнялась оценка нормальности распределения изучаемых параметров с помощью критерия Шапиро Р Уилка, равенство дисперсий проверялось критерием Ливиня. По результатам проверки в случае нормального распределения и равенства дисперсий в группах использовался t-критерий Стьюдента, при описании использовалось среднее арифметическое и стандартное отклонение. При несоблюдении условий его применения принималось решение использовать непараметрический критерий Манна Р Уитни, для описания использовалась медиана и 25-й и 75-й процентили. Анализ качественных данных (есть симптом/нет симптома) производился в режиме четырехпольных таблиц сопряженности с помощью критерия χ2 Пирсона. Нулевая гипотеза об отсутствии различий между изучаемыми группами отвергалась при уровне значимости p <0,05.
Результаты исследования и их обсуждение
Анализ распределения населения по возрасту (таб. 1) в регионе показывает увеличение доли людей пенсионного возраста.
Таблица 1
Распределение численности населения по возрастным группам
|
Годы |
Мужчины и женщины 0Р15 лет |
Мужчины 16Р59 лет, женщины16Р54 лет |
Мужчины 60 лет и более, женщины 55 лет и более |
|
2010 |
16,1% |
62,0% |
21,9% |
|
2012 |
15,7% |
61,7% |
22,6% |
|
2013 |
16,0% |
60,9% |
23,1% |
|
2014 |
16,4% |
60,1% |
23,5% |
Данные естественного движения населения Калининградской области свидетельствуют об отрицательном демографическом росте, который с 2007 по 2014 год имеет положительную тенденцию при компенсации за счет лиц из сельской местности (таб. 2).
Таблица 2
Рождаемость, смертность, естественный прирост (убыль) населения в Калининградской области
|
Год |
Всего, человек |
На 1000 населения |
||||
|
родившихся |
умерших |
естественный прирост, убыль (-) |
родившихся |
умерших |
естественный прирост, убыль (-) |
|
|
Калининградская область |
||||||
|
2007 |
10200 |
14425 |
-4225 |
10,9 |
15,4 |
-4,5 |
|
2008 |
10589 |
14355 |
-3766 |
11,3 |
15,3 |
-4,0 |
|
2009 |
10823 |
13656 |
-2833 |
11,5 |
14,6 |
-3,1 |
|
2010 |
10699 |
13317 |
-2618 |
11,4 |
14,2 |
-2,8 |
|
2011 |
11102 |
12557 |
-1455 |
11,8 |
13,3 |
-1,5 |
|
2012 |
11819 |
12544 |
-725 |
12,4 |
13,2 |
-0,8 |
|
2013 |
11924 |
12545 |
-621 |
12,4 |
13,1 |
-0,7 |
|
2014 |
12182 |
12807 |
-625 |
12,6 |
13,3 |
-0,7 |
|
Городское население |
||||||
|
2007 |
7177 |
10796 |
-3619 |
9,9 |
14,9 |
-5,0 |
|
2008 |
7457 |
10783 |
-3326 |
10,3 |
14,9 |
-4,6 |
|
2009 |
7688 |
10411 |
-2723 |
10,6 |
14,4 |
-3,8 |
|
2010 |
7657 |
10229 |
-2572 |
10,6 |
14,1 |
-3,5 |
|
2011 |
8040 |
9737 |
-1697 |
11,0 |
13,3 |
-2,3 |
|
2012 |
8571 |
9768 |
-1197 |
11,6 |
13,3 |
-1,7 |
|
2013 |
8695 |
9794 |
-1099 |
11,7 |
13,2 |
-1,5 |
|
2014 |
8982 |
10163 |
-1181 |
12,0 |
13,6 |
-1,6 |
|
Сельское население |
||||||
|
2007 |
3023 |
3629 |
-606 |
14,2 |
17,1 |
-2,9 |
|
2008 |
3132 |
3572 |
-440 |
14,7 |
16,8 |
-2,1 |
|
2009 |
3135 |
3245 |
-110 |
14,7 |
15,2 |
-0,5 |
|
2010 |
3042 |
3088 |
-46 |
14,2 |
14,4 |
-0,2 |
|
2011 |
3062 |
2820 |
242 |
14,4 |
13,3 |
1,1 |
|
2012 |
3248 |
2776 |
472 |
15,2 |
13,0 |
2,2 |
|
2013 |
3229 |
2751 |
478 |
15,0 |
12,8 |
2,2 |
|
2014 |
3200 |
2644 |
556 |
14,8 |
12,2 |
2,6 |
Структура смертности населения в 2015 году (таб. 3) по сравнению с 2014 годом по части онкологических заболеваний также показывает положительную динамику (на 97 случаев меньше по сравнению с аналогичным полугодием 2014 года).
Таблица 3
Сведения о числе зарегистрированных умерших в Калининградской области по причинам смерти в январе Р июне 2015 года
|
Классы причин смерти |
Человек |
Прирост, снижение (-) |
На 100 000 человек населения |
||
|
январь-июнь 2015 г. |
январь- июнь 2014 г. |
январь-июнь 2015 г. |
январь-июнь 2014 г. |
||
|
Всего умерших от всех причин |
6705 |
6357 |
348 |
1396,0 |
1331,4 |
|
из них от: |
|||||
|
болезней системы кровообращения |
3130 |
3076 |
54 |
651,7 |
644,2 |
|
новообразований |
938 |
1035 |
-97 |
195,3 |
216,8 |
|
в том числе от злокачественных |
925 |
1018 |
-93 |
192,6 |
213,2 |
|
внешних причин смерти |
664 |
670 |
-6 |
138,2 |
140,3 |
|
в том числе от: |
|||||
|
случайных отравлений алкоголем |
124 |
120 |
4 |
25,8 |
25,1 |
|
самоубийств |
104 |
105 |
-1 |
21,7 |
22,0 |
|
всех видов транспортных несчастных случаев |
58 |
66 |
-8 |
12,1 |
13,8 |
|
убийств |
43 |
39 |
4 |
9,0 |
8,2 |
|
болезней органов пищеварения |
422 |
365 |
57 |
87,9 |
76,4 |
|
болезней органов дыхания |
228 |
212 |
16 |
47,5 |
44,4 |
|
инфекционных и паразитарных болезней |
85 |
116 |
-31 |
17,7 |
24,3 |
|
в том числе от: |
|||||
|
болезни, вызванной вирусом иммунодефицита человека (ВИЧ) |
51 |
47 |
4 |
10,6 |
9,8 |
|
туберкулеза, всех форм |
15 |
43 |
-28 |
3,1 |
9,0 |
Приведенные выше данные, такие, как снижение общей смертности и смертности от онкологических заболеваний, свидетельствует о настороженности управляющих органов по отношению к проблеме онкологии среди населения.
Повышение внимания руководства исследуемого региона к больным с онкологической патологией и развитие оказания ПП инкурабельным пациентам отразилось в руководящих документах.
В протоколе № 3 заседания Общественного Совета по защите прав пациентов при Управлении Росздравнадзора по Калининградской области от 18.07.2013 года принято следующее решение по совершенствованию оказания ПП населению:
1. Обратить внимание органов исполнительной власти к проблеме больных, нуждающихся в ПП.
2. В целях совершенствования помощи таким пациентам необходимо:
- расширить коечный фонд отделений ПП при лечебных учреждениях региона до 100 мест или создать территориальный Центр ПП;
- создание и ведение единого реестра инкурабельных пациентов;
- создание мобильных подразделений для оказания ПП нетранспортабельным больным на дому;
- обучение специалистов по вопросам оказания ПП;
- информирование населения о возможности и местах получения ПП.
Согласно постановлениям Правительства Калининградской области № 12-рп от 15.05.2014 года Об утверждении плана мероприятий (дорожной карты) Изменения в отраслях социальной сферы, направленные на повышение эффективности здравоохранения в Калининградской области и № 482 от 28.07.2014 года ЗО внесении изменения в постановление Правительства Калининградской области от 30 апреля 2013 года № 273И обеспечение медицинской помощью неизлечимых больных рассматривается в контексте основных задач региональной системы здравоохранения и плана её развития. В государственную программу развития здравоохранения включена подпрограмма Оказание паллиативной помощи на 2013Р2020 годы. На 2016 год планируется увеличить норматив оказания ПП в стационарных условиях до 0,115 койко-места на одного жителя региона, т.е. в два раз по сравнению с 2014 годом (0,057 койко-места на человека). Согласно этим документам, в целях совершенствования системы ПП, в том числе детям, разрабатывается трехуровневая система её оказания населению с учетом особенностей региона, запланировано дальнейшее усовершенствование и развитие выездной службы, а также строительство нового здания хосписа на 70 коек для создания комфортных условий не только пациентам, но и их родственникам, посетителям.
Исследование документации показывает положительную динамику развития ПП в регионе, результаты которой косвенно отражены в снижении смертности от онкологических заболеваний среди населения Калининградской области.
Вместе с тем в руководящих документах не раскрыты вопросы выявления и регистрации неизлечимых больных. Также не отражены особенности взаимодействия звеньев первичной и специализированной ПП. Имеющиеся указания носят общий характер, подразделяя пациентов только на детей и взрослых, не дифференцируя их по имеющийся нозологии. Не проводятся сбор и обработка информации о динамике нуждаемости населения в ПП. Консультативная помощь и обучение родственников больных для оказания ПП на дому не осуществляются. Не определен порядок взаимодействия лечебных, научных, учебных медицинских учреждений между собой. Не предусмотрена обратная связь с населением для оценки качества оказания ПП и полнотой охвата ею нуждающихся.
К учреждениям, занимающимся оказанием ПП населению Калининграда, относятся: Городская больница №2 (50 коек), Областная клиническая больница (10 коек), Городской дом сестринского ухода (30 коек), Городская детская больница (15 коек). Около 60 коек сестринского ухода развернуто в районных больницах. Также при Городской больнице № 2 находятся выездные бригады оказания ПП. В области ПП на дому оказывается медработником из участковой поликлиники. Таким образом, специализированная ПП в Калининграде представлена 60 койками, что укладывается в норматив ВОЗ [12], однако при беседе с родственниками пациентов выявлено, что 41 % отметили длительное время ожидания специализированной ПП, 36,6 % не могут добраться до учреждения по разным причинам, а на дому помощь им не оказывается. ПП в сельской местности организована на уровне первичной.
Исходя из этого, необходимо отразить в модели ПП следующие компоненты:
1. Региональный центр ПП как головное учреждение, оказывающее ПП населению.
2. Единый координирующий орган.
3. Информационный орган.
4. Структура взаимодействия медицинских учреждений различного уровня.
5. Особенности оказания ПП группам больных в зависимости от нозологии.
Проведенный статистический анализ показателей возраста в обеих группах показал отсутствие нормального распределения (p< 0,001), хотя величина критерия Ливиня свидетельствовала о равенстве дисперсий (p = 0,214). Таким образом, возраст в мужской группе варьировал от 60 до 79 лет (Ме = 67 лет), причем 50 % значений находилось в промежутке между 63 и 72 годами. В женской группе данный параметр находился от 60 до 84 лет (Ме = 69 лет), половина значений лежала между 65 и 74 годами. Эксцесс в обеих выборках принял отрицательное значение, что говорит о смещении распределения влево, т.е. преобладании представителей пожилого возраста над старческим. Данное обстоятельство должно учитываться при построении модели оказания помощи в виде онкологической настороженности и ранней диагностики.
С учетом отсутствия нормального распределения при оценке возрастных различий в группах принято решение использовать критерий Манна Р Уитни. Между выборками обнаружены статистически значимые различия по возрасту (U = 10196,5, Z = -2,91, p = 0,004), т.е. ранняя диагностика у респондентов первой группы особенно актуальна.
Структура основных симптомов в выборках выглядит следующим образом (таб. 4). У респондентов первой группы среди проявлений преобладает запор, во второй группе Р тревога, нарушение сознания, одышка, тошнота, анорексия, диарея. Различия статистически достоверны. Также из таблицы видно, что запор в группах преобладает над явлениями диареи. Примерно равные вклады в структуру проявлений вносят такие неспецифические проявления, как боль, слабость и бессонница. Также большинство респондентов жалуются на одышку. Диарея чаще беспокоит респондентов второй группы, чем первой.
Таким образом, можно говорить об особенностях структуры жалоб в анализируемых группах, что необходимо учитывать при построении модели оказания паллиативной помощи такому контингенту, а именно:
1. Улучшение психологического сопровождения;
2. Усиление наблюдения неврологом, кардиологом и гастроэнтерологом пациентов обеих групп.
Таблица 4
Частота симптомов в группах
|
|
Группа 1 (n=139) |
Группа 2 (n=181) |
χ2 |
р |
|
Боль |
75,54% |
79,01% |
0,542 |
0,462 |
|
Депрессия |
81,29% |
88,40% |
3,166 |
0,075 |
|
Тревога |
74,82% |
85,08% |
5,301 |
0,021 |
|
Нарушение сознания |
54,68% |
92,27% |
60,795 |
> 0,001 |
|
Слабость |
87,05% |
91,16% |
1,398 |
0,237 |
|
Одышка |
78,42% |
87,85% |
5,135 |
0,023 |
|
Бессонница |
91,37% |
91,16% |
0,004 |
0,948 |
|
Тошнота |
84,17% |
95,58% |
12,042 |
0,001 |
|
Запор |
93,53% |
86,19% |
4,457 |
0,035 |
|
Диарея |
12,95% |
17,13% |
1,058 |
0,304 |
|
Анорексия |
64,03% |
77,35% |
6,854 |
0,009 |
Полиморфизм проявлений заболевания у пациентов вызван особенностью их возрастной группы. Почти все обследуемые имели более трех хронических заболеваний. В пожилом и старческом возрасте совместно протекающие патологические процессы оказывают взаимоотягощающее влияние на организм респондента, чего зачастую не наблюдается у больных молодого и среднего возраста. Причиной этому является сокращение к 60 годам резервов организма, снижением надежности механизмов регуляции [15]. С учетом этого, необходимо при организации ПП предусматривать консультации смежных специалистов с учетом возраста пациента и структуры его болезней.
На основании полученных данных разработана модель оказания ПП двум контингентам пациентов: мужчинам с раком прямой кишки и женщинам с раком молочной железы (далее, если не указано иное, Р больным целевых групп), её структурно-функциональная схема представлена на рисунке.
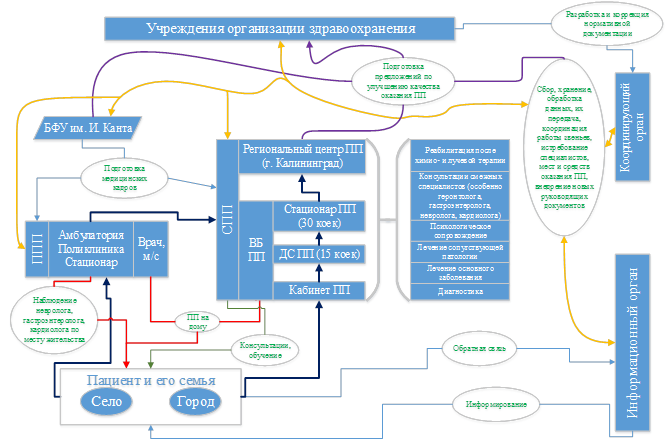
Структурно-функциональная схема модели оказания ПП целевой группе. Сокращения: ППП Р первичная паллиативная помощь, СПП Р специализированная паллиативная помощь, ВБ ПП Р выездная бригада паллиативной помощи, ДС ПП Р дневной стационар паллиативной помощи
Предложенная модель состоит из нескольких блоков.
Организационных блок включает звенья первичной и специализированной ПП, учебно-научное учреждение (Медицинский институт БФУ им. И. Канта), учреждения организации здравоохранения (Министерство Здравоохранения (МЗ) Калининградской области), координирующий и информационный органы. Головным учреждением по оказанию ПП населению является региональный центр ПП, расположенный в г. Калининграде. Под стационаром ПП паллиативной помощи понимается не только отдельное учреждение (хоспис), но и отделение, развернутое в многопрофильном лечебном учреждении. Количество стационарных коек рассчитывается, исходя из норматива ВОЗ: 23Р30 мест на 300Р400 тыс. населения [12]. Дневной стационар ПП является частью стационара ПП либо иного медицинского учреждения. Кабинет ПП развертывается в медицинском учреждении из расчета 1 кабинет на 20 тыс. прикрепленного сельского населения или 100 тыс. городского. Выездная бригада ПП создается при каждом структурном подразделении, оказывающем ПП. В случае отсутствия специализированного подразделения функции оказания ПП, в том числе на дому, возлагаются на участковое лечебное учреждение в рамках первичной ПП. Координирующий орган представляет собой функциональное подразделение центра ПП, имеет связь с остальными структурами модели и отвечает за организацию и взаимодействия. Информационный орган также относится к центу ПП и занимается информированием населения о возможности и порядке получения ПП. На БФУ им. И. Канта возложена обязанность подготовки специалистов оказания ПП. МЗ Калининградской области разрабатывает и корректирует документы по организации ПП в регионе.
Медицинский блок предусматривает преемственность работы подразделений по оказанию ПП. Звено первичной ПП при выявлении целевого пациента извещает об этом ближайшее специализированное учреждение. Исходя из структуры жалоб, за пациентом начинается наблюдение участковых специалистов (в случае целевой группы Р невролога, гастроэнтеролога и кардиолога), семье пациента оказывается консультативная и психологическая помощь. Затем пациент передается под курацию кабинета ПП. При невозможности добраться до учреждения ПП, как первичная, оказывается участковым врачом, как специализированная, Р выездной бригадой. При необходимости пациент направляется под наблюдение врачей дневного стационара ПП. В случае если больной требует круглосуточной курации, он переводится в стационар ПП. В отдельных случаях пациенты госпитализируются в центр ПП.
Блок взаимодействия раскрывает особенности совместной работы звеньев модели. Слаженная работа подразделений обеспечивается работой координирующего органа (КО). Данное подразделение собирает информацию о наличии пациентов, их диагнозах, свободных местах в учреждениях этапов первичной и специализированной ПП, а также ведет базу данных больных, получающих или ожидающих ПП. КО отвечает за распределение нагрузки на коечный фонд учреждений ПП, ведет список больных, ожидающих госпитализации и через информационный орган информирует об их месте в очереди. КО собирает информацию об укомплектованности учреждений специалистами, недостатке коек или медикаментов и передает её в МЗ Калининградской области. В учреждениях обязанность по сбору и передаче необходимой информации в КО возлагается на статистические отделы. Помимо вышеперечисленного, КО занимается внедрением новых руководящих документов в существующую структуру оказания ПП. Также КО, центр ПП и БФУ им. И. Канта подготавливают в части касающейся и передают в МЗ Калининградской области предложения по улучшению качества оказания ПП. За информирование населения по вопросам оказания ПП отвечает информационный орган (ИО) и осуществляет данную функцию с помощью средств массовой информации. Также ОИ проводит информирование медицинского персонала, проводящего первичную диагностику, об особенностях контингентов больных, в частности акцентируется внимание на онкологическую настороженность и раннее выявление заболеваний.
Блок обратной связи предусматривает сбор ИО отзывов от населения о качестве ПП и доступности её получения.
Выводы:
1. Заболеваемость и смертность от онкологической патологии среди населения в РФ остаются на высоком уровне и имеют тенденцию к увеличению. В связи с этим руководство Калининградской области принимает меры по снижению данных показателей путем внесений корректив в имеющиеся руководящие документы и планирования улучшения оказания ПП в регионе. При этом наблюдается положительная динамика по данному вопросу.
2. Вместе с тем в руководящих документах здравоохранения Калининградской области не отражены некоторые вопросы взаимодействия медицинских учреждений и организации оказания ПП, а также не учитываются нозологические особенности онкологических больных. Несмотря на соответствие количества коек ПП в Калининграде нормативу ВОЗ, некоторые пациенты целевых групп жалуются на длительное ожидание ПП, а также не могут получить её на дому. ПП в сельской местности организована на уровне первичной. Для решения данной проблемы необходимо создать региональную модель ПП респондентам целевых групп.
3. Структура и основные компоненты модели оказания ПП больным целевой группы должны базироваться на следующих принципах:
3.1. Необходимо создать региональный центр ПП как головное учреждение оказания помощи населению в регионе;
3.2. Обеспечение каждого пациента ПП на дому либо в специализированном учреждении;
3.3. Необходимо психологическое сопровождение и консультативная помощь пациентам и их семьям;
3.4. Активная диагностика и раннее выявление заболеваний, особенно среди мужчин, которые могут быть достигнуты привитием медицинскому персоналу и населению онкологической настороженности с учетом особенностей данного региона;
3.5. С учетом выявленных особенностей симптоматики, пациентам целевой группы показано наблюдение и консультирование геронтолога, гастроэнтеролога, кардиолога и невролога;
3.6. Для слаженной работы подразделений, оказывающих ПП, рассредоточенных по региону необходимо создание единого координирующего органа.
3.7. Для оценки работы системы оказания ПП необходимо создание звена обратной связи с пациентами.
Рецензенты:
Дергунов А.В., д.м.н., профессор, профессор кафедры патологической физиологии, Военно-медицинская академия им. С.М. Кирова, г. Санкт-Петербург;
Сысоев В.Н., д.м.н., профессор, профессор кафедры психофизиологии, Военно-медицинская академия им. С.М. Кирова, г. Санкт-Петербург.
Библиографическая ссылка
Ашоур А.З., Литовкин А.В., Белов В.Г., Парфёнов Ю.А., Парфенов С.А., Спикина А.А., Федоров Е.В., Ершов Е.В. РЕГИОНАЛЬНАЯ МОДЕЛЬ ПАЛЛИАТИВНОЙ ПОМОЩИ ЛИЦАМ ПОЖИЛОГО И СТАРЧЕСКОГО ВОЗРАСТА С ОНКОЛОГИЧЕСКОЙ ПАТОЛОГИЕЙ В КАЛИНИНГРАДСКОЙ ОБЛАСТИ // Современные проблемы науки и образования. – 2015. – № 6. ;URL: https://science-education.ru/ru/article/view?id=22651 (дата обращения: 18.04.2024).



