Согласно официальной статистике в 2010 г. в РФ зарегистрировано 713 380 случаев заболевания, что составило 5,02 ‰ [2]. Наиболее высокая заболеваемость внебольничной пневмонией отмечена в Центральном, Сибирском и Северо-Западном федеральных округах, наименьшая – в Южном федеральном округе.
Одним из контингентов, наиболее подверженных внебольничной пневмонии, являются военнослужащие. В частности, среди военнослужащих, проходящих службу по призыву, заболеваемость внебольничными пневмониями составила в 2010 году – 55,42 ‰, в 2011 году – 55,53‰, и зачастую носила вспышечный характер [3]. Наибольшие показатели заболеваемости ВП регистрируются в учебных центрах среди военнослужащих-новобранцев в период формирования воинских коллективов [3].
Согласно существующей клинической классификации течение ВП подразделяется на нетяжелое и тяжелое [4]. Для оценки тяжести ВП и определения дальнейшей тактики лечения используются следующие критерии [4]:
- острая дыхательная недостаточность (частота дыхательных движений (ЧДД) более 30 в мин.);
- гипотензия (систолическое артериальное давление (САД) менее 90 мм рт. ст., диастолическое артериальное давление (ДАД) – менее 60 мм рт.ст.);
- двухдолевое или многодолевое поражение легких, выявляемое рентгенологически;
- нарушение сознания;
- внелегочный очаг инфекции (менингит, абсцесс головного мозга и др.);
- лейкопения (количество лейкоцитов в крови менее 4х109/л);
- нарушение респираторной функции (SaO2 менее 90 %, PO2 менее 60 мм рт.ст.);
- острая почечная недостаточность (анурия, содержание креатинина крови более 0,18 ммоль/л, мочевины - более 15 ммоль/л).
Важно отметить, что течение ВП расценивается как тяжелое, т.е. требующее неотложной терапии, при наличии хотя бы одного из вышеперечисленных критериев [4], тогда как в большинстве зарубежных классификаций (методов) для диагностики пневмонии тяжелого течения необходимо наличие нескольких критериев [5,6], что представляется более корректным, поскольку информативность симптомов ВП может существенно различаться в плане их влияния на общее состояние организма и функцию жизненно важных органов.
В связи с изложенным цель настоящего исследования состояла в сравнительной оценке диагностической значимости (информативности) различных критериев ВП тяжелого течения у военнослужащих молодого возраста.
Материалы и методы. В работе использованы данные ретроспективного анализа 571 истории болезни военнослужащих молодого возраста, лечившихся в военных госпиталях Министерства обороны РФ и клиниках терапевтического профиля ВМедА по поводу ВП. Из них отобраны 53 истории болезни военнослужащих молодого возраста (21,2±1,93 года), которым был установлен диагноз ВП тяжелого течения. Из 53 проанализированных историй болезни только в 23 % случаев пациентам проводили терапию в условиях отделения реанимации и интенсивной терапии (палаты интенсивной терапии), а в 77 % лечение осуществляли в условиях терапевтического (пульмонологического) отделения военного госпиталя.
Оценивали частоту выявления различных клинических и лабораторных критериев, определяющих тяжесть течения ВП и их сочетаний, влияние на развитие дисфункции основных органов и систем организма, а также на продолжительность лечения в стационаре.
Полученные данные подвергали стандартной статистической обработке с расчетом среднего арифметического значения и его стандартной ошибки. Оценку различий средних значений проводили непараметрическими методами с использованием критерия Вилкоксона – Манна – Уитни.
Результаты и их обсуждение
Частота наблюдения различных клинических и лабораторных критериев, определяющих тяжелое течение ВП, представлена на рис. 1. Установлено, что наиболее частым критерием, позволявшим диагностировать ВП тяжелого течения, являлись рентгенологические признаки двух- или многодолевого поражения легких. Этот критерий отмечался у 35 (66 %) больных и у 21 (39 %) пациента был единственным основанием для установления соответствующего диагноза. У остальных 14 больных признак сочетался с другими критериями, чаще всего (в 15 % случаев) с внелегочным очагом инфекции.
Вторым по частоте среди выявленных критериев было наличие гипотензии (у 22 больных или в 42 % случаев), при этом у 8 пациентов, т.е. в 1/3 случаев он оказался единственным признаком, на основании которого был установлен диагноз. В остальных случаях этот критерий сочетался с другими симптомами, чаще всего с наличием внелегочного очага инфекции или нарушением сознания.
Третьим по частоте выявления симптомом ВП тяжелого течения являлись очаги внелегочной инфекции: они наблюдались у 16 (30 %) больных. Как правило, указанный признак не диагностировался изолированно, а сочетался с выявленными при рентгенографии двух- или многодолевыми поражениями легких или гипотензией.
Симптом нарушенного сознания был отмечен у 9 (17 %). Данный симптом также никогда не встречался в изолированном виде, а наиболее часто сочетался с другими признаками, прежде всего с гипотензией и выраженными расстройствами функции дыхания.
Наконец, наличие лейкопении отмечено у 2 пациентов. Этот симптом также ни в одном случае не встречался в изолированном виде и, как правило, сопутствовал таким критериям тяжести ВП, как многодолевое поражение легких, наличие внелегочных очагов инфекции, выраженной гипотензии, дыхательной недостаточности и др.
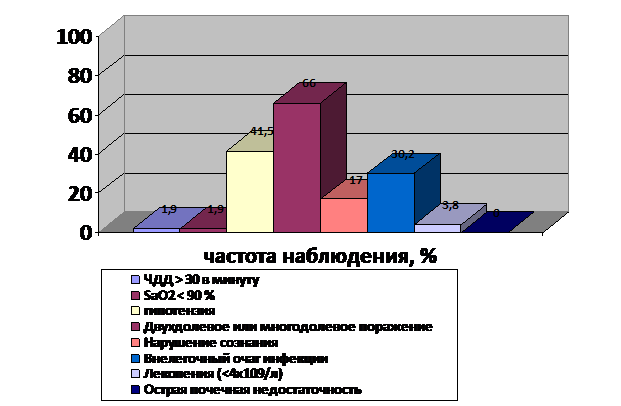
Рис. 1. Частота наблюдения различных клинических и лабораторных критериев, определяющих тяжелое течение ВП
Проведенный анализ частоты обнаружения различных критериев тяжелого течения ВП у военнослужащих молодого возраста выявил и другую особенность. Оказалось, что лишь 2 критерия встречались в изолированном виде (т.е. без сочетания с другими признаками): рентгенологические признаки двух- или многодолевого поражения легких и гипотензия. Первый критерий выявлялся как единственное основание для включения в указанную группу у 21 больного (40 % случаев), второй – у 8 пациентов (16 % случаев), т.е. в совокупности у 56 % больных диагноз «ВП тяжелого течения» был поставлен по одному симптому. Кроме того, отмечено (рис. 2), что у этих больных частота развития осложнений (плеврит, миокардит, нефропатия и др.) и продолжительность пребывания в стационаре не отличались значимо от показателей в группе больных с ВП нетяжелого течения (6,9 % и 1,1 %; 20,8 сут. и 20,3 сут. соответственно).
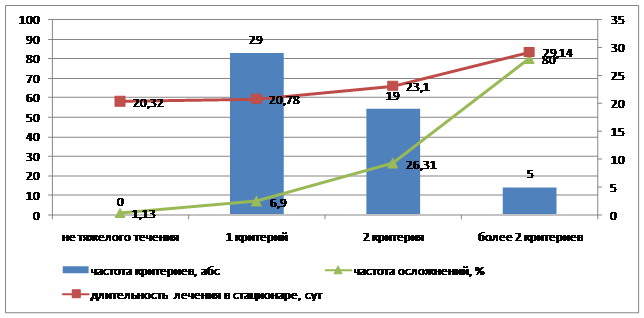
Рис. 2. Зависимость продолжительности лечения и частоты осложнений от количества критериев тяжести, выявленных у больных ВП тяжелого течения
Иная картина наблюдалась в случае сочетания двух критериев, позволяющих включить данного больного в группу лиц с ВП тяжелого течения. Так, из 19 пациентов у 9 больных (почти в 50 % случаев) рентгенологическая картина двух- или многодолевого поражения легких сочеталась с наличием внелегочного очага инфекции или гипотензией, у 6 – с гипотензией и нарушением сознания, а у 4 – с гипотензией и наличием внелегочного очага инфекции. В этой ситуации осложнения возникали у 26 % больных, а длительность госпитализации составила 23,1±2,1 сут.
Наконец, в группе из 5 больных, у которых наблюдались 3 и более признаков тяжелого течения ВП (двух- или многодолевое поражение легких, гипотензия, дыхательная недостаточность, выявленные внелегочные очаги инфекции, лейкопения) частота развития осложнений составила 80 %, а длительность госпитализации – 29,1±2,4 сут.
Полученные данные позволяют усомниться в корректности установления диагноза «ВП тяжелого течения» у военнослужащих молодого возраста по таким изолированным критериям, как «двух- или многодолевое поражение легких» и «гипотензия». В пользу этого предположения свидетельствуют и результат оценки тяжести ВП по шкале SMART-COP (SMRT-CO) [5]. Как известно, с помощью указанной шкалы диагностика ВП тяжелого течения проводится по 3-х балльной системе, где:
- САД менее 90 мм рт.ст. – 2 балла;
- двух- или много долевое поражение легких – 1 балл;
- уровень альбумина крови менее 35 г/л – 1 балл;
- ЧДД для пациентов в возрасте 50 и менее лет – 25 и более в мин; для пациентов старше 50 лет – 30 и более в мин – 1 балл;
- ЧСС 125 и более в мин – 1 балл;
- нарушение сознания – 1 балл;
- оксигенация для пациентов в возрасте 50 и менее лет – менее 70 мм рт.ст. или сатурация кислорода 93 % и менее; для пациентов старше 50 лет – менее 60 мм рт.ст. или сатурация кислорода 90 % и менее – 2 балл;
- рН крови (артериальной) менее 7,35 – 2 балла.
Как показали результаты сравнительной оценки, на основе шкалы SMART-COP (SMRT-CO) диагноз ВП «тяжелого течения» был установлен лишь у 37,7 % из 53 больных, при этом частота осложнений составила 50 %, а длительность госпитализации составила 25±4,34 сут., у других пациентов, которым на основе шкалы SMART-COP (SMRT-CO) был установлен диагноз «ВП нетяжелого течения», частота развития осложнений составила 2,52 %, а длительность госпитализации – 20,4±6,9 сут.
Выводы
1. В настоящее время у военнослужащих молодого возраста наличие внебольничной пневмонии тяжелого течения чаще всего диагностируется по таким признакам, как «двух- или многодолевое поражение легких, выявляемое рентгенологически», «гипотензия», «внелегочный очаг инфекции» и «нарушение сознания».
2. Более чем у 50 % больных диагноз устанавливается по одному из указанных выше критериев: «двух- или многодолевое поражение легких» или «гипотензия», при отсутствии других признаков тяжести заболевания. При этом клиническое течение патологического процесса и сроки госпитализации у таких больных мало отличаются от аналогичных показателей у пациентов с внебольничной пневмонией нетяжелого течения.
3. Тяжелое течение внебольничной пневмонии с высоким риском развития осложнений наблюдается лишь при наличии у больных двух и более критериев: «двух- или многодолевого поражения легких», «гипотензия», «внелегочный очаг инфекции», «нарушение сознания» и др. Аналогичные данные получены и при использовании шкалы SMART-COP (SMRT-CO), широко применяемой за рубежом для диагностики внебольничных пневмоний тяжелого течения.
Рецензенты:Матвеев С.Ю., д.м.н., профессор кафедры военно-полевой терапии, Военно-медицинская академия, г. Санкт-Петербург.
Власенко А.Н., д.м.н., профессор кафедры военно-полевой терапии, Военно-медицинская академия, г. Санкт-Петербург.
Библиографическая ссылка
Рубцов Ю.Е., Халимов Ю.Ш., Гусев Р.В., Киреева Е.Б. ВНЕБОЛЬНИЧНАЯ ПНЕВМОНИЯ У ЛИЦ МОЛОДОГО ВОЗРАСТА: ДИАГНОСТИЧЕСКАЯ ЗНАЧИМОСТЬ РАЗЛИЧНЫХ КРИТЕРИЕВ ТЯЖЕСТИ // Современные проблемы науки и образования. – 2014. – № 6. ;URL: https://science-education.ru/ru/article/view?id=16732 (дата обращения: 20.04.2024).



