В настоящее время, несмотря на внедрение в диагностическую практику ультразвукового исследования новых технологий: ультразвуковой ангиографии, адаптивного колорайзинга, тканевой гармоники, по данным различных авторов, от 12 до 23% рака предстательной железы относятся к «невизуализируемым» формам, т.е. не видны при трансректальном сканировании. Данная проблема остается актуальной в онкоурологии.
Цель исследования: улучшение качества ранней диагностики опухолевых поражений простаты, максимальное исключение возможных ложноотрицательных данных ТРУЗИ. Оценка косвенных признаков рака предстательной железы для дифференциальной диагностики патологических процессов в простате и улучшения ранней диагностики локального рака.
Материалы и методы. Проведен ретроспективный анализ 423 больных раком предстательной железы, подвергшихся трансректальному ультразвуковому исследованию с 2006 по 2010 г. Из верифицированного гистологически рака предстательной железы 63 (15%) пациента имели ложноотрицательные результаты ТРУЗИ, то есть при исследовании отсутствовало очаговое поражение зон железы. Мы изучили ложноотрицательные заключения ТРУЗИ с целью уточнения патологических изменений в описательной сонографической картине. Произведен анализ 63 заключений трансректального ультразвука с ложноотрицательными данными в отношении рака предстательной железы. Возраст пациентов 63±7 лет. Уровень ПСА в обследуемой группе от 1,01 до 64,2 нг/мл. В ходе анализа у всех 63 пациентов в описательной картине отсутствовали признаки очагового поражения зон железы. По данным гистологического заключения, у 39 (62%) пациентов выявлен рак простаты в стадии Т1-Т2с, у 24 (38%) - в стадии Т3-Т4. При этом патологические изменения распределились по зонам железы в следующей локализации: у 45 (71,5%) пациентов - периферическая зона железы, у 12 (19%) - центральная зона, у 6 (9,5%) - транзиторные зоны. Анализ заключений проводился по максимальному количеству изменений эхографической описательной картины ТРУЗИ. Все исследования выполнены на ультразвуковой системе Zonare Ultra с использованием эндокавитального датчика частотой Е 9-4 МГц. Выявленные изменения описывали по зонам железы: А - правая доля, В - левая доля. Для систематизации ультразвуковых критериев по результатам мультифокальной биопсии простаты мы указывали наличие изменений по схеме, которая традиционно применяется урологами при биопсии простаты (1 - верхушка, 2 - средняя треть, 3 - основание железы, 4 - семенные пузырьки). Сканирование осуществлялось с применением тканевой гармоники, адаптивного колорайзинга, режима PAN-ZOOM, энергетического картирования и триплексного сканирования. Проводилась оценка изменений в зонах предстательной железы с применением авторской оригинальной методики поэтапного описания зон предстательной железы с детальной оценкой изменений в указанных выше ультразвуковых режимах. Оценивались: симметричность толщины периферических зон, симметричность транзиторных зон, толщина и целостность пограничного слоя на симметричных участках железы, наличие участков вторичных изменений в виде микрокальциноза, толщина и симметричность центральной зоны (или «хирургической» капсулы), оценивали симметричность сосудистого рисунка железы и степень его деформации на контрлатеральных участках зон железы.
Результаты исследования и их обсуждение. Проведя ретроспективный анализ выявленных ультразвуковых изменений и сопоставив их с данными гистоморфологического анализа биоптатов простаты, мы выявили: асимметрию толщины периферической зоны - 21 (33%) исследований (скан. 1); асимметричную гиперплазию транзиторных зон - 17 (27%) (скан. 2); участки скопления микрокальцинатов - 15 (24%); деформацию «хирургической капсулы» простаты - 4 (6%); локальную деформацию сосудистого рисунка в зоне железы - 3 (5%); локальную деформацию капсулы и «пограничного слоя» простаты - 3 (5%).
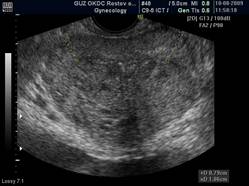
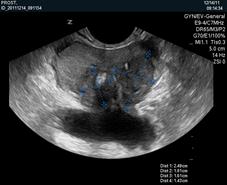
Сканограмма 1. Асимметрия толщины периферических зон.
Сканограмма 2. Асимметричная гиперплазия транзиторных зон.
При анализе частоты встречаемости косвенных признаков рака предстательной железы по зонам мы выявили следующие показатели:
- в периферической зоне присутствовали следующие косвенные признаки:
- асимметрия толщины периферических зон (56,8%);
- локальная деформация, утолщение и инфильтрация «пограничного» слоя простаты (41,5%) (скан. 3);
- участки скопления микрокальцинатов в одной из зон железы (17,2%);
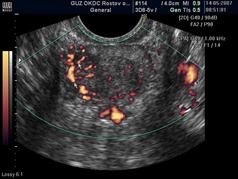
- локальная хаотичная деформация и усиление сосудистого рисунка на фоне неизмененной структуры железы (29,9%) (скан. 4);
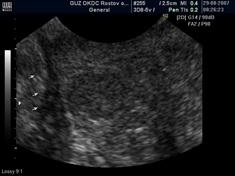
Сканограмма 3. Деформация «пограничного» слоя.
Сканограмма 4. Хаотичная деформация сосудистого рисунка.
- в центральной зоне выявлялись следующие признаки:
- деформация и утолщение «хирургической» капсулы простаты (49,4%);
- участки скопления микрокальцинатов на фоне деформации «хирургической капсулы» (22,1%);
- локальная хаотичная деформация и резкое обеднение сосудистого рисунка в месте деформации «хирургической» капсулы (30,6%);
- асимметричное увеличение и деформация семенного пузырька на стороне поражения (36,6%) (скан. 5 и 6);
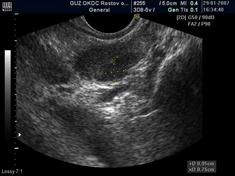
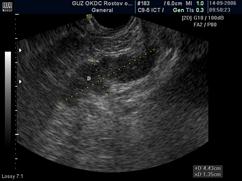
Сканограммы 5 и 6. Асимметрия семенных пузырьков:
справа - неизмененный; слева - утолщение и отсутствие «физиологической бугристости».
- в транзиторной зоне:
- асимметричная гиперплазия транзиторных зон (44,7%);
- мультинодулярная гиперплазия одной из транзиторных зон (39,6%);
- участки скопления микрокальцинатов в транзиторной (переходной) зоне железы с большим объемом (33,2%);
- локальная хаотичная деформация и усиление сосудистого рисунка в транзиторной зоне с большим объемом (38,9%).
Сопоставив описанные выше признаки, выявленные при ТРУЗИ, с данными гистоморфологических исследований, мы выявили, что у 54 (85,7%) пациентов присутствовало 4 и более признака, у 6 (9,5%) пациентов - 3 признака, у 3 (4,8%) - 2 признака.
Анализ гистологических исследований показал, что наличие минимум 4 косвенных признаков в зоне железы, описанных при ТРУЗИ, соответствует при прицельной биопсии наличию опухолевого процесса в описанной «зоне интереса» и соответствует локальной форме Т1-Т2с. Ретроспективный анализ показал, что с увеличением количества описанных косвенных признаков при ТРУЗИ более 4 возрастает степень распространенности опухолевого процесса в предстательной железе - Т3-Т4. Нами первично выявлен пациент с 8 косвенными признаками - гистологически низкодифференцированная аденокарцинома (индекс Глиссона - 9). У 9 (14,3%) больных имело место несовпадение описанных при ТРУЗИ косвенных признаков с локализацией опухолевого процесса после биопсии и гистологической верификации. Таким образом, по нашему мнению, наличие 4 косвенных сонографических признаков является оптимальным фактором для ранней диагностики онкологического процесса в предстательной железе.
На основании частоты встречаемости косвенных признаков мы вывели формулу: каждому косвенному признаку присваивается 1 единица ультразвукового индекса малигнизации (УИМ). Если УИМ ≥ 4 единицы, то с достоверностью до 90% можно делать вывод о наличии онкопроцесса в указанной зоне железы. Чувствительность метода составила 92,5%, специфичность - 91,4%, точность метода - 91,4%. Дальнейшим этапом проводится индивидуальная оптимизация трансректальной биопсии предстательной железы с прицельной биопсией из описанного участка поражения. В нашем случае мы выполняли 12-точечную биопсию с прицельной биопсией (3-5 биоптатов) из указанной при ТРУЗИ зоны вероятной локализации патологического процесса. При УИМ менее 3 единиц данные о наличии онкопроцесса сомнительны, и в дальнейшем необходим динамический мониторинг пациента. На основании проведенного исследования подана заявка на изобретение (приоритет от 27.01.2012).
Выводы. Определены возможности ТРУЗИ в диагностике локальных форм рака простаты при отсутствии прямых признаков очагового поражения («невизуализируемые» формы рака простаты). Выявлены и систематизированы косвенные признаки рака простаты, из них наиболее частым спутником раннего рака являются: асимметрия толщины периферической зоны, асимметричная гиперплазия транзиторных зон, участки скопления микрокальцинатов, деформация «хирургической капсулы» простаты, локальная деформация сосудистого рисунка в зоне железы, локальная деформация капсулы и «пограничного слоя» простаты. Произведена оценка информативности метода. Индивидуальная оптимизация проведения трансректальной биопсии простаты с прицельной биопсией из зоны максимально выявленных признаков позволяет улучшить верификацию и раннюю диагностику РПЖ. Необходим детальный анализ изменений при ТРУЗИ с целью улучшения качества диагностики опухолевых поражений простаты, максимального исключения возможных ложноотрицательных данных ТРУЗИ. Оценка косвенных признаков рака предстательной железы необходима для дифференциальной диагностики патологических процессов в простате и улучшения ранней диагностики локального рака.
Рецензенты
- Зыкин Борис Иванович, д.мед.н., руководитель Учебного центра «Соно Рей Медикал Групп», Московская область.
- Мизиев Исмаил Алимович, д.мед.н., профессор, заведующий кафедрой факультетской и эндоскопической хирургии Кабардино-Балкарского государственного университета, г. Нальчик.



