У пострадавших в дорожно-транспортных происшествиях с торакоабдоминальной травмой тяжесть состояния определяется не только интенсивностью болевой импульсации, скоростью и объемом кровопотери, но и эффективностью проводимого комплекса лечения. Травматический шок децентрализации у пострадавших в дорожно-транспортных происшествиях с торакоабдоминальной травмой характеризуется декомпенсацией основных функций организма, что в конечном итоге определяет возникновение осложнений со стороны жизненно важных органов. Исходя из сказанного, на наш взгляд, в схеме интенсивной терапии пациентов с вышеуказанными повреждениями перспективной является комбинация препаратов, подавляющих выраженную болевую реакцию, нейровегетативную активность, и корректоров тканевого метаболизма [1–4].
Цель исследования: оценить эффективность сочетанного применения в интенсивной терапии анальгетиков, даларгина и корректоров тканевого метаболизма при лечении пострадавших в дорожно-транспортных происшествиях с торакоабдоминальной травмой с шоком децентрализации.
Материалы и методы исследования. Было проведено одноцентровое проспективное рандомизированное исследование 51 пострадавшего при дорожно-транспортных происшествиях, получившего торакоабдоминальную травму с развитием травматического шока. Всем больным проводилось обезболивание на догоспитальном и госпитальном этапах эвакуации. Для анальгезии использовали различные схемы. Исследование одобрено локальным этическим комитетом Красноярского государственного медицинского университета имени профессора В.Ф. Войно-Ясенецкого (протокол № 41/2012 от 21.06.2012 г.).
Общая характеристика пациентов и методов исследования. Исследование было проведено на базе травмоцентра первого уровня Красноярского края «Красноярская межрайонная клиническая больница скорой медицинской помощи им. Н.С. Карповича» с 2012 по 2020 гг. Пациенты, поступавшие в данный стационар, проходили отбор согласно критериям включения в исследование и исключения, подписывали информационное согласие. Затем прошедшим больным присваивался порядковый номер, и они автоматически включались в исследование.
Критерии включения в исследование: 1) возраст пациентов от 18 до 60 лет; 2) травма, полученная при ДТП; 3) наличие торакоабдоминальной травмы; 4) возможность забора биоматериала на исследование; 5) наличие подписанной формы информационного согласия.
Критерии исключения из исследования: 1) возраст пациентов старше 60 лет; 2) возраст пациентов младше 18 лет; 3) отказ пациента от участия в исследовании; 4) недоказанность получения травмы в результате ДТП; 5) наличие черепно-мозговой травмы, травмы позвоночника, забрюшинного пространства, изолированной травмы опорно-двигательного аппарата; 6) наличие тяжелой сопутствующей патологии; 7) самовольный уход из отделения.
Данные пациенты методом случайных чисел делились на две группы — основную и сравнения. Основную группу составили 29 больных (табл. 1, 2), этим пациентам дополнительно к общей методике лечения с целью анальгезии были назначены в догоспитальном периоде препараты: кеторолак (0,4 мг/кг), диазепам (0,07 мг/кг), дифенгидрамин (0,3 мг/кг) (метод введения внутримышечно, вводится на месте происшествия). Поступившим больным в противошоковом зале приемного отделения внутривенно вводились лекарственные вещества: даларгин (15 мкг/кг), который является нейропептидом; лорноксикам (0,3 мг/кг) совместно с трамадолом (0,5 мг/кг) (центрально-активный опиоидный анальгетик). Указанные препараты применялись в дозировках, которые оказывали минимальные побочные действия (угнетение сознания, кровообращения и дыхания). Этим больным проводилась инфузия ремаксола в/в капельно в суточной дозе 5,5 мл/кг в течение 5 дней, скорость введения 40–60 капель (2–3 мл)/мин. Группу сравнения составили 22 больных, которые получали только общепринятую терапию.
Медиана возраста в основной группе составляла 31 [26;36] года, в группе сравнения – 30 [25;36]. В группе сравнения мужчин было 14, женщин – 8, в основной группе мужчин было 20, женщин – 9.
Таблица 1
Кровопотеря у пациентов с торакоабдоминальной травмой (Ме [Q1;Q3])
|
п/п |
Группа сравнения |
Основная группа |
||
|
Кол-во пациентов |
Кровопотеря (мл) |
Кол-во пациентов |
Кровопотеря (мл) |
|
|
1. |
19 |
1724 [1639; 1853] |
23 |
1774 [1645; 1864] |
|
2. |
3 |
2282 [2220; 2329] |
6 |
2293 [2189; 2355] |
|
Примечание: * – различия достоверны в сравнении с нормальным показателем (при р≤0,05; критерий Манна–Уитни) |
||||
В целом группы по полу, возрасту и тяжести состояния больных были сопоставимы.
Оценка степени тяжести больных с торакоабдоминальной травмой проводилась по предложенной нами шкале согласно приказу Министерства здравоохранения Российской Федерации от 24.12.2012 г. № 1445н «Об утверждении стандарта скорой медицинской помощи при шоке» [5, 6].
Общепринятую терапию проводили согласно приказу Министерства здравоохранения Российской Федерации от 24.12.2012 г. № 1445н «Об утверждении стандарта скорой медицинской помощи при шоке» [6].
Таблица 2
Продолжительность оказания помощи на догоспитальном этапе
|
Этап |
Группа сравнения |
Основная группа |
|
Прием вызова (мин) |
2,36 [2,00;2,73] |
2,38 [2,03;2,73] |
|
Прибытие бригады к месту оказания помощи (мин) |
11,0 [5,6;15,8] |
11,2 [5,7;16,0] |
|
Оказание помощи (мин) |
25,5 [23,1;27,9] |
25,6 [23,0;28,0] |
|
Транспортировка в стационар (мин) |
30,3 [26,3;34,1] |
30,4 [26,4;34,1] |
|
Итого |
69,20 [63,2;74,1] |
69,58 [64,5;74,5] |
Примечание: указанные показатели исследовались в динамике: при поступлении, в течение 1–2 суток.
Статистический анализ. Статистическую обработку полученных данных производили с помощью программ Microsoft Excel 2016, Statistica 10. Поскольку вычисленный показатель свидетельствовал о распределении количественных данных, отличающемся от нормального, для анализа использовались непараметрические критерии. Описание количественных показателей выполнено при помощи Median 25–75%, оценку достоверности различий средних данных проводили с использованием U-критерия Манна–Уитни при уровне значимости р<0,05 [7].
Результаты исследования и их обсуждение
У 29 пострадавших основной группы на фоне дорожно-транспортного происшествия и торакоабдоминальной травмы определялось (табл. 3; рис.) нарушение сознания в виде сопора (медиана показателя шкалы Глазго составила 10 [8;11] баллов), оценка по шкале RASS была –4 [–5;–3] балла. Детальный анализ нарушения сознания выявил у 18 пациентов сопор, из них 7 больных находились в глубокой седации, 4 – в умеренной и 7 – в легкой; у 11 потерпевших уровень нарушения сознания соответствовал коме (оценка по RASS составила –5 баллов), признаков черепно-мозговой травмы, так же как и у больных группы сравнения, не было. Все больные основной группы также были подключены к аппарату ИВЛ, анальгезия осуществлялась тем же способом, что и в группе сравнения. Степень седации по шкале RASS составила –4 [–5;–3] балла. Сочетанное применение анальгетиков, даларгина и корректоров тканевого метаболизма позволило через 6 ч уменьшить глубину седации у 25 пострадавших до умеренной, через 12 ч у 14 больных – до легкой. К сожалению, у 15 пациентов не удалось справиться с отеком мозга, что послужило причиной их смерти. К концу первых суток удалось изменить уровень сознания у 14 больных до оглушения.
Респираторная поддержка (режим вентиляции – BIBAP, PiP 17–18 см H2O, Peep +7 см H2O, ЧДД – 16 [15;17]; ДО = 5–6 мл/кг, I:E – 1:2, FiO2 усл. ед.) на фоне разработанной терапии на догоспитальном и ближайшем госпитальном этапах была более эффективной и позволила в короткие сроки (к концу первых суток) справиться с исходной дыхательной недостаточностью.
Нестабильная гемодинамика на фоне выраженных нарушений микроциркуляции у больных основной группы тоже потребовала использования экзогенных катехоламинов. Однако сочетанное применение анальгетиков, даларгина и корректоров тканевого метаболизма способствовало стабилизации основных показателей центральной гемодинамики через 6 ч (ЧСС = 97,9 [87,7;105,2] уд/мин; АДс = 84,5 [70,6;96,6] мм рт. ст.; САД = 58,0 [45,7;80,0] мм рт. ст.; ШИ = 1,16 [0,83;1,50] усл. ед.). В то же время отрицательные цифры ЦВД указывали на сохраняющуюся гиповолемию, отмечались признаки нарушения в зоне микроциркуляции. Через 12 ч после травмы удалось стабилизировать показатели кровообращения.
У 22 пациентов группы сравнения (табл. 4; рис.) медиана показателя шкалы Глазго составила 10 [8;11] баллов, что соответствовало сопору, оценка по шкале RASS была –4 [–5;–3] балла. Однако детальный анализ нарушения сознания показал, что у 13 пострадавших в дорожно-транспортных происшествиях с возникшей торакоабдоминальной травмой проявлялось нарушение сознание в виде сопора, из них 5 больных находились в глубокой седации, 3 – в умеренной и 5 – в легкой. У 9 больных была диагностирована кома, они не проявляли никакой реакции на голос и физическую стимуляцию (оценка по RASS составила –5 баллов), при этом признаков черепно-мозговой травмы не было. Все больные группы сравнения были переведены на ИВЛ, анальгезия осуществлялась внутривенной инфузией фентанила 0,014 мг/кг/сут, диазепама 0,6 мг/кг/сут. Степень седации по шкале RASS составила –4 [–5;–3] балла. На фоне стандартной терапии на догоспитальном и ближайшем госпитальном этапах только через 24 ч у 6 пациентов появилась слабая положительная динамика.
Таблица 3
Изменение некоторых показателей клинической и инструментальной диагностики у больных основной группы с шоком децентрализации (n=29, Ме [Q1;Q3])
|
Показатели |
Норма |
Исходное состояние (n=29) |
После терапии (n=29) |
|
В стационаре |
|||
|
2 ч (n=28) |
6 ч (n=25) |
12 ч (n=14) |
24 ч (n=14) |
36 ч (n=14) |
||||
|
1 |
2 |
3 |
4 |
5 |
6 |
7 |
8 |
9 |
|
Шкала Глазго (баллы) |
15 [14;15] |
10* [8;11] |
– |
– |
– |
– |
13* [12;14] |
14 [13;15] |
|
RASS (баллы) |
0 |
–4*[–5;–3] |
–4* [–5;–3] |
–4* [–5;–3] |
–3* [–5;–2] |
–2* [–3,5;–2] |
–1* [–1,5;–0,5] |
–1* [–1,5;0] |
|
ЧДД, (дых/мин) |
15 [14;16] |
26,5* [25,8;27,2] |
16 [15;17] |
16 [15;17] |
16 [15;17] |
16 [15;17] |
17,6* [16,8;18,4] |
16,9* [15,6;17,7] |
|
SpO2 (%) |
98 [97;100] |
86,6* [86,2;871] |
96,0* [95,0;97,0] |
96,0* [95,0;97,0] |
96,0* [95,0;97,0] |
96,0* [95,0;97,0] |
98,1 [97,5;98,8] |
99,1 [98,5;99,8] |
|
FiO2 (усл. ед.) |
0,21 [0,21;0,21] |
0,84* [0,54;0,92] |
0,60* [0,50;0,70] |
0,60* [0,50;0,70] |
0,60* [0,50;0,70] |
0,60* [0,50;0,70] |
0,84* [0,54;0,92] |
0,47* [0,4;0,53] |
|
PetCO2 (мм рт. ст.) |
40 [34;46] |
31,5 [30,5;32,5] |
42 [40;44] |
42 [40;44] |
42 [40;44] |
42 [40;44] |
37,0 [35,0;40,5] |
38,0 [36,0;40,5] |
|
Цвет кожных покровов (баллы) |
0 [0;0] |
2,0* [1;2] |
2,0* [1;2] |
1,0* [1;2] |
1,0* [1;2] |
0 [0;0] |
0 [0;0] |
0 [0;0] |
|
Влажность кожных покровов (баллы) |
0 [0;0] |
2,0* [1;2] |
2,0* [1;2] |
1,0* [1;2] |
1,0* [1;2] |
0 [0;0] |
0 [0;0] |
0 [0;0] |
|
ЧСС, (уд/мин) |
75 [68;83] |
122,7* [119,0; 125,7] |
102,7* [97,4; 107,9] |
100,3* [92,8; 106,4] |
97,9* [87,7; 105,2] |
88,7* [79,8; 97,5] |
77,5 [68,6; 86,3] |
69,1 [60,3; 77,9] |
|
АДс, (мм рт. ст.) |
110 [100;120] |
57,7* [54,0;61,6] |
71,9* [63,5;98,4] |
71,3* [63,2;98,0] |
84,5* [70,6;96,6] |
98,8* [94,4;103,1] |
102,3* [96,1;109,7] |
107,5* [98,8;116,3] |
|
ШИ, (усл. ед.) |
0,68 [0,62;0,74] |
2,13* [2,05;2,17] |
1,43* [1,21;1,70] |
1,41* [1,21;1,68] |
1,16* [0,83;1,50] |
0,90* [0,58;1,17] |
0,76 [0,44;1,02] |
0,64 [0,53;0,77] |
|
САД (мм рт. ст.) |
90 [85;95] |
29,9* [27,3;32,7] |
45,0* [32,0;65,3] |
45,0* [32,0;65,3] |
58,0* [45,7;80,0] |
68,0* [41,3;74,0] |
76,5 [66,5;88,3] |
73,5 [63,5;86,8] |
|
Изменения по ЭКГ |
0 [0;0] |
2,0* [1;2] |
2,0* [1;2] |
1,0* [1;2] |
1,0* [1;2] |
0 [0;0] |
0 [0;0] |
0 [0;0] |
|
ЦВД (мм H2O) |
70 [65;85] |
Отр.* |
Отр.* |
Отр.* |
Отр.* |
15,4 [10,3;22,7] |
28,5 [24,1;34] |
41,2 [39,8;49,4] |
|
Итого, (баллы) |
0 [0;0] |
23,0* [22,0;25,0] |
23,0* [22,0;25,0] |
21,0* [18,5;23,5] |
20,4* [17,8;23,2] |
9,0* [7,5;10,5] |
5,0* [4,0;5,0] |
4,0* [0;7] |
|
Примечание: * – различия достоверны в сравнении с нормальным показателем (при р≤0,05; критерий Манна–Уитни) |
||||||||
Изменение некоторых показателей клинической и инструментальной диагностики у больных группы сравнения с шоком децентрализации (Ме [Q1;Q3])
|
Показатели |
Норма |
Исходное состояние (n=22) |
После терапии n=22 |
В стационаре на |
||||
|
2 ч (n=21) |
6 ч (n=20) |
12 ч (n=17) |
24 ч (n=8) |
36 ч (n=6) |
||||
|
1 |
2 |
3 |
4 |
5 |
6 |
7 |
8 |
9 |
|
Шкала Глазго (баллы) |
15 [14;15] |
10* [8;11] |
– |
– |
– |
– |
– |
13* [12,5;14,5] |
|
RASS (баллы) |
0 |
–4* [–5;–3] |
–4* [–5;–3] |
–4* [–5;–3] |
–4* [–5;–3] |
–3* [–5;–2] |
–2* [–3,5;–2] |
–1* [–1,5;–0,5] |
|
ЧДД, (дых/мин) |
15 [14;16] |
26,0* [25,3;26,7] |
16 [15;17] |
16 [15;17] |
16 [15;17] |
16 [15;17] |
16 [15;17] |
17,4* [16,6;18,2] |
|
SpO2 (%) |
98 [97;100] |
86,8* [86,4;87,3] |
96,0* [95,0;97,0] |
96,0* [95,0;97,0] |
96,0* [95,0;97,0] |
96,0* [95,0;97,0] |
96,0* [95,0;97,0] |
98,5 [97,8;99,3] |
|
FiO2 (усл. ед.) |
0,21 [0,21;0,21] |
0,84* [0,54;0,92] |
0,60* [0,50;0,70] |
0,60* [0,50;0,70] |
0,60* [0,50;0,70] |
0,60* [0,50;0,70] |
0,60* [0,50;0,70] |
0,45* [0,33;0,55] |
|
PetCO2 (мм рт. ст.) |
40 [34;46] |
31,5 [30,5;32,5] |
42 [40;44] |
42 [40;44] |
42 [40;44] |
42 [40;44] |
42 [40;44] |
37,2 [35,2;40,5] |
|
Цвет кожных покровов (баллы) |
0 [0;0] |
2,0* [1;2] |
2,0* [1;2] |
2,0* [1;2] |
2,0* [1;2] |
2,0* [1;2] |
1,0* [1;2] |
1,0* [1;2] |
|
Влажность кожных покровов (баллы) |
0 [0;0] |
2,0* [1;2] |
2,0* [1;2] |
2,0* [1;2] |
2,0* [1;2] |
2,0* [1;2] |
1,0* [1;2] |
1,0* [1;2] |
|
ЧСС, (уд/мин) |
75 [68;83] |
122,0* [118,3; 125,7] |
112,5* [98,1; 121,8] |
111,3* [97,2; 121,3] |
107,5* [92,5; 117,5] |
104,7* [86,9; 112,7] |
85,0* [77,5; 100,0] |
77,5 [73,8; 81,3] |
|
АДс, (мм рт. ст.) |
110 [100;120] |
58,0* [54,3;61,7] |
72,7* [66,3;91,3] |
73,1* [66,5;91,9] |
75,0* [67,5;92,5] |
77,5* [68,0;94,3] |
97,5* [70,0;105,0] |
110,8 [103,3;114,4] |
|
ШИ, (усл. ед.) |
0,68 [0,62;0,74] |
2,10* [2,03;2,16] |
1,55* [1,13;1,77] |
1,52* [1,08;1,74] |
1,43* [0,95;2,11] |
1,35* [0,89;1,99] |
0,87* [0,71;1,04] |
0,70 [0,58;0,83] |
|
САД (мм рт. ст.) |
90 [85;95] |
30,0* [27,3;32,7] |
44,0* [31,0;64,3] |
46,0* [31,7;65,0] |
48,6* [34,3;63,3] |
52,9* [40,7;77,5] |
66,7* [40,0;73,3] |
85,0 [75,0;92,5] |
|
Изменения по ЭКГ |
0 [0;0] |
2,0* [1;2] |
2,0* [1;2] |
2,0* [1;2] |
2,0* [1;2] |
2,0* [1;2] |
1,0* [1;2] |
0 [0;0] |
|
ЦВД (мм H2O) |
70 [65;85] |
Отр.* |
Отр.* |
Отр.* |
Отр.* |
Отр.* |
Отр.* |
40,5 [39,1;49] |
|
Итого, (баллы) |
0 [0;0] |
23,0* [22,0;25,0] |
23,0* [22,0;25,0] |
22,5* [20,4;24,3] |
22,5* [20,0;24,0] |
22,0* [15,0;24,0] |
13,0* [9,0;16,0] |
5,0* [4,0;5,0] |
|
Примечание: * – различия достоверны в сравнении с нормальным показателем (при р≤0,05; критерий Манна–Уитни) |
||||||||
Нарушение сознания у больных группы сравнения мы связываем с развитием острой дыхательной недостаточности, что проявлялось в увеличении ЧДД до 26,0 [25,3;26,7] дых/мин, снижении сатурации периферической крови до 86,8 [86,4;87,3]% при FiO2=0,84 [0,54;0,92] усл. ед. и уменьшении PetCO2 31,5[30,5;32,5] мм рт. ст. Респираторная поддержка смогла справиться с выраженной гипоксией (режим вентиляции – BIBAP, PiP 17–18 см H2O, Peep +7 см H2O, ЧДД – 16 [15;17]; ДО = 5–6 мл/кг, I:E – 1:2, FiO2 усл. ед.) только у 6 пациентов. 16 пострадавших с торакоабдоминальной травмой и шоком децентрализации спасти не удалось.
Интенсивная ноцицептивная импульсация и гиповолемия вызывали тяжелые нарушения центральной гемодинамики, что проявлялось отрицательными цифрами ЦВД, гипотонией, выраженной тахикардией и увеличением шокового индекса (табл. 4). Гиперергическая стрессорная реакция, сопровождающая декомпенсированный шок, приводила к стойкому расстройству микроциркуляции, об этом говорили бледные с выраженным цианозом и землистым оттенком, холодные кожные покровы, СБП>3 сек. Тяжелая торакоабдоминальная травма и выраженная циркуляторная гипоксия вызывали нарушение функционирования миокарда, о чем свидетельствовали нарушения ритма сердца и признаки ишемии на ЭКГ.
Кардиодепрессия и нестабильность гемодинамики явились показанием к проведению на догоспитальном этапе инфузии дофамина 7–10 мкг/кг/мин, в/в. При поступлении в реанимационный зал инотропная поддержка была продолжена, а с целью восстановления сосудистого тонуса был назначен нораденалин 0,1–0,4 мкг/кг/ч в/в. Несмотря на проводимую интенсивную терапию, гемодинамику удалось стабилизировать только к концу первых суток. Несколько улучшилось состояние микроциркуляции (СБП=1–3 сек). Полностью отказаться от инотропной стимуляции кровообращения удалось только через 36 ч. В положительную сторону изменилась картина ЭКГ – исчезли признаки ишемии, но у 2 пациентов наблюдалась синусовая экстрасистолия.
Заключение. Травматический шок децентрализации у пострадавших в дорожно-транспортных происшествиях с торакоабдоминальной травмой характеризуется декомпенсацией основных функций организма, что потребовало применения в интенсивной терапии ИВЛ, инотропной поддержки и экстракорпоральных методов гемокоррекции.
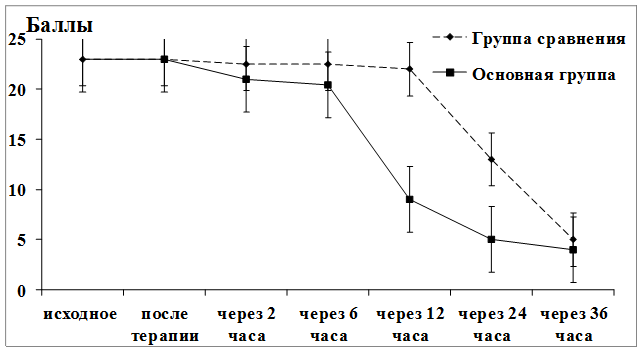
Исходная оценка тяжести по предлагаемой нами таблице составила у потерпевших в дорожно-транспортных происшествиях с торакоабдоминальной травмой 23,0 [22,0;25,0] балла – как в группе сравнения, так и в основной группе
Общепринятая интенсивная терапия способствовала стабилизации состояния к концу первых суток (оценка по предлагаемой нами шкале составила 13,0 [9,0;16,0] баллов) лишь у 6 больных группы сравнения, а полностью справиться с шоком децентрализации удалось только через 36 ч (5,0 [4,0;5,0] баллов). В данной группе на этапах исследования погибли 16 человек.
Сочетанное применение анальгетиков, даларгина и корректоров тканевого метаболизма способствовало коррекции сознания, улучшению гемодинамики, состояния микроциркуляции и оксигенации в более ранние сроки – через 12 ч (9,0 [7,5;10,5] баллов). Через 2 ч у 1 больного удалось улучшить исследуемые показатели, т.е. у него диагностировался шок централизации. К концу первых суток в этой группе удалось справиться с шоком у большего количества пациентов, чем в группе сравнения (14 человек); к сожалению, 15 погибли.



