В настоящее время уделяется большое внимание проблеме дисплазии соединительной ткани (ДСТ), что связано с широкой распространенностью отдельных ее проявлений в популяции – от 26 до 80% [1]. Выявлено, что в возрасте 16–17 лет зафиксировано максимальное выявление признаков ДСТ по сравнению с возрастом 7–8 лет [2, 3]. По данным экспертов ВОЗ, распространенность вертебральных деформаций у детей составляет 5–9% [4, 5]. Прогрессирование же ДСТ способствует возникновению функциональных нарушений внутренних органов, влияющих на трудоспособность больного и прогноз жизни [6].
Цель исследования: изучение проявлений дисплазии соединительной ткани у больных с болезнью Шейермана (БШ) и их родственников.
Материал и методы исследования
Основную группу составили больные дети и подростки с верифицированным диагнозом «болезнь Шейермана» (БШ). При этом учитывались возможность обследования родственников I степени родства, а также наличие как минимум 3–4-летнего периода клинического наблюдения за больными. Эта группа включала в себя 110 человек (пробанды и сибсы) в возрасте от 9 до 18 лет. Мальчиков было 56,4% (62 человека), девочек 43,6% (48 человек), соотношение полов 1,3:1. I стадия заболевания составила 12,7%, II стадия – 66,4% и III стадия – 20,9%. Контрольную группу составили 62 практически здоровых ребенка и подростка в возрасте от 9 до 18 лет и 56 взрослых людей в возрасте от 30 до 45 лет без признаков БШ ни у самих субъектов, ни у их взрослых родственников. Обследовались родственники I степени родства: мать, отец, родные сестры и братья, родственники II и III степени родства: бабушки, дедушки, тети, дяди, двоюродные братья и сестры. Эта группа включала в себя 78 человек в возрасте от 21 до 69 лет с верифицированным (клинически и анамнестически) диагнозом БШ. Среди них было 45 мужчин и 33 женщины (соотношение полов составило 1,36:1).
Клинический раздел работы выполнялся следующими методами: клиническое наблюдение больных БШ и их родственников: ортопедический статус, антропометрия, рентгенологическое исследование позвоночника у больных БШ и их родственников, клинико-генетическое исследование семей, в которых есть больные БШ.
Результаты исследования и их обсуждение
Рентгенологический метод позволил дать характеристику изменений в позвоночнике, представленную в таблице 1.
Таблица 1
Рентгенологическая характеристика различных стадий БШ
|
Рентгенологические |
% больных с наличием признака |
||
|
признаки |
I стадия, n=14 |
II стадия, n=73 |
III стадия, n=23 |
|
Величина кифоза в градусах по Коббу |
25-450 |
45-650 |
свыше 650 |
|
Изменение контуров замыкательных пластинок |
65 |
100 |
68 |
|
Клиновидная форма тел позвонков >50 |
62 |
96 |
100 |
|
Грыжи Шморля |
38 |
93 |
100 |
|
Остеопороз тел позвонков |
31 |
64 |
68 |
|
Уменьшение высоты межпозвонковых диска |
26 |
92 |
93 |
|
Изменение контуров апофизов |
19 |
69 |
52 |
Было выяснено, что при I стадии вершина дуги искривления определялась в грудном отделе позвоночника и чаще всего (56%) на уровне Th7-8, реже (31%) – на уровне Th6-7, еще реже (12%) – на уровне Th8-9 позвоночника. При I стадии заболевания более чем у половины пациентов определялись нарушения формы тел позвонков и изменение контуров замыкательных пластинок на протяжении позвоночного столба. Более чем у 1/3 больных имелись грыжи Шморля и отмечался умеренный остеопороз тел позвонков. Во II стадии заболевания дуга искривления находилась в грудном отделе, ее вершина у 50% больных определялась, как и при I стадии, на уровне Th7-8, у остальных – равным образом на уровне Th8-9 и у Th6-7. Самыми постоянными признаками на этой стадии являлись неравномерность замыкательных пластинок, умеренная клиновидность тел позвонков и грыжи Шморля, практически у всех больных отмечались уменьшение высоты межпозвонковых дисков, более чем у половины больных имели место фрагментация апофизов и остеопороз тел позвонков. При III стадии дуга искривления по-прежнему локализовалась в грудном отделе, у 48% пациентов ее вершина была на уровне Th7-8, у 32% – на уровне Th8-9, у 20% – на уровне Th6-7. Постоянно определялись клиновидность тел позвонков, грыжи Шморля и уменьшение межпозвонковых пространств.
Клинические, ортопедические, антропометрические и инструментальные обследования пациентов с БШ показали, что у подавляющего большинства этих больных БШ (86–93%) выявляются различные виды соединительнотканных дисплазий опорно-двигательного аппарата (ОДА), как правило, имеющих у одного индивидуума сочетанный характер. Среди различных видов дисплазий характерными для всех стадий БШ оказались дисплазии позвоночника, в частности люмбализация, сакрализация, незаращение дужек тел позвонков L4-5 или S1-2, добавочные ребра позвонка L1. причем все эти признаки наблюдались с равной частотой (18–22%) на всех трех стадиях болезни. Одновременно у пациентов БШ часто определялись диспластические нарушения и других частей скелета (86%), чаще всего в виде высокого «готического» нёба, деформации грудной клетки, плоскостопия, дисплазии костей черепа и др. Примечательно, что определенной зависимости между диспластическими нарушениями ОДА и стадиями болезни мы не обнаружили. Данные представлены в таблице 2.
Таблица 2
Проявления дисплазии опорно-двигательного аппарата у больных БШ
|
Дисплазии опорно-двигат. аппарата |
Всего |
По стадиям болезни |
||
|
больных |
I |
II |
III |
|
|
Общее число больных БШМ |
110 |
14 |
73 |
23 |
|
Число больных с дисплазиями ОДА |
101 (92%) |
12 (86%) |
68 (93%) |
21 (92%) |
|
в виде: |
||||
|
«готического» нёба |
42 (42%) |
7 (58%) |
27 (40%) |
8 (38%) |
|
деформации грудной клетки |
39 (39%) |
6 (50%) |
24 (35%) |
9 (43%) |
|
плоскостопия |
38 (38%) |
6 (50%) |
25 (37%) |
7 (33%) |
|
патологии краниовертебральной области |
36 (37%) |
6 (43%) |
23 (31%) |
7 (30%) |
|
дисплазии костей черепа |
26 (26%) |
4 (33%) |
17 (25%) |
5 (24%) |
|
нарушения прикуса |
16 (16%) |
2 (17%) |
11 (16%) |
3 (14%) |
|
вывихов и дисплазий суставов |
4 (4%) |
0 |
3 (4%) |
1 (5%) |
Диспластические нарушения опорно-двигательного аппарата были зарегистрированы также и у пяти (8%) из 62 детей контрольной группы, в частности у двух имелось плоскостопие, у одного – воронкообразная деформация грудной клетки, у одного – дисплазия костей черепа и у одного – высокое «готическое» нёбо, но все это весьма значительно отличалось от описанной выше картины у больных с БШ (p<0,05).
У большинства пациентов с БШ (85%) наблюдались диспластические нарушения суставов в виде гипермобильного синдрома, причем частота синдрома не коррелировала с возрастом и стадиями болезни. Следует отметить, что патологическая гипермобильность суставов наблюдалась нами и у 11 (18%) из 62 детей контрольной группы, но в большинстве случаев она имела легкую степень (8%). Выраженная гипермобильность имелась у 7%, генерализованная – у 5% обследованных детей, что существенно отличалось от показателей, определенных у больных БШ (p<0,05). Необходимо отметить, что у всех исследуемых больных как основной, так и контрольной групп исключались такие заболевания, как синдромы Марфана, Элерса–Данлоса и другие наследственные метаболические заболевания скелета. Данные представлены в таблице 3.
Таблица 3
Частота гипермобильного синдрома у больных БШ
|
Выраженность |
Общее |
По стадиям болезни |
||
|
гипермобильного синдрома |
количество |
I стадия |
II стадия |
III стадия |
|
Обследовано больных |
110 |
14 |
73 |
23 |
|
Патологическая ГМС |
93 (85%) |
11 (79%) |
62 (85%) |
20 (87%) |
|
со степенью выраженности |
||||
|
Легкая (3–4 балла) |
43 (46%) |
6 (54%) |
28 (45%) |
8 (40%) |
|
Выраженная (5–8 баллов) |
42 (45%) |
6 (54%) |
28 (45%) |
11 (55%) |
|
Генерализованная (9 баллов) |
13 (14%) |
1 (9%) |
7 (11%) |
3 (15%) |
Морфофункциональные исследования позвоночника проводились и у родственников больных с БШ. Их распределение по степени родства, возрасту и полу представлено в таблице 4.
Таблица 4
Распределение родственников пробандов БШ (степень родства, пол и возраст)
|
Степень родства |
Число родственников с БШ |
Возраст |
||||||
|
Всего |
Мужского пола |
Женского пола |
Мужчины |
Женщины |
||||
|
Всего |
78 |
100% |
45 |
58% |
33 |
42% |
40,0±2,3 |
42,2±2,3 |
|
Из них по степени родства |
||||||||
|
I степень |
32 |
41% |
20 |
62% |
12 |
38% |
39±4,1 |
35±4,3 |
|
II степень |
24 |
31% |
10 |
42% |
14 |
58% |
59±4,6 |
57±4,3 |
|
III степень |
22 |
28% |
15 |
64% |
7 |
36% |
21±3,6 |
24±3,9 |
Клинические и ортопедические исследования показали, что у всех субъектов этой группы имелась хорошо выраженная ригидная кифотическая деформация позвоночника. Примечательно, что вершина дуги искривления в 79% случаев совпадала с таковой у пробандов, она локализовалась на уровне Th7-8 у 32%, на уровне Th8-9 у 27%, на уровне Th6-7 у 20% обследованных родственников. У 21% родственников вершина кифотической деформации не совпадала с таковой у пробандов. Аналогично пробандам у 19% родственников были явные признаки дисплазии позвоночника в виде люмбализации, сакрализации, незаращения дужек тел позвонков L4-5 или S1-2. Детальные рентгенологические исследования структуры тканей позвоночного столба показали, что практически у всех обследованных родственников пробандов выявлялась клиновидная форма тел позвонков (89%), причем с равной частотой при всех трех степенях родства. Как и в первой группе (дети и подростки с БШ), это сочеталось с уменьшением высоты межпозвонкового диска (93%), но с большей частотой и выраженностью отмечался остеопороз тел позвонков по сравнению с пробандами (81%, p<0,05). Реже имелись изменения контуров замыкательных пластинок и грыжи Шморля (43%, p<0,05), и совсем отсутствовали признаки фрагментации апофизов. На наш взгляд, такое распределение рентгенологических признаков рассматриваемой патологии может быть связано с возрастными особенностями опорно-двигательного аппарата, в том числе позвоночника. Подобно пробандам, у большинства родственников пробандов были выявлены сочетания различных признаков дисплазии опорно-двигательного аппарата, преобладающими из которых были деформация грудной клетки, плоскостопие, высокое «готическое» нёбо. Реже встречались дисплазия костей черепа и гипермобильный синдром. Все описанные нарушения не коррелировали по частоте с выраженностью деформации позвоночника и степенью родства. Следует отметить, что у 7 (12%) из 56 обследованных людей контрольной группы также были найдены диспластические нарушения костной и суставной систем в виде плоскостопия, воронкообразной грудной клетки, высокого «готического» нёба, дисплазии костей черепа, но по частоте это значительно отличалось от основной группы обследуемых (p<0,05). Данные представлены в таблице 5,
Таблица 5
Частота диспластических изменений ОДА у родственников пробандов
|
Проявления дисплазии ОДА |
Всего |
Степень родства |
||
|
I |
II |
III |
||
|
Обследовано родственников |
78 |
41 |
23 |
14 |
|
Число случаев нарушений ОДА |
33 (42%) |
18 (43%) |
9 (39%) |
6 (44%) |
|
из них в различных сочетаниях: |
||||
|
деформация грудной клетки |
22 (41%) |
12 (42%) |
6 (40%) |
3 (43%) |
|
плоскостопие |
12 (35%) |
6 (34%) |
3 (34%) |
2 (39%) |
|
высокое «готическое» нёбо |
11 (34%) |
7 (41%) |
2 (23%) |
2 (33%) |
|
дисплазия костей черепа |
7 (21%) |
4 (23%) |
1 (16%) |
1 (22%) |
|
гипермобильный синдром |
4 (12%) |
2 (12%) |
1 (13%) |
1 (13%) |
Исходя из полученных данных нами разработан алгоритм диагностики и лечения детей с БШ с учетом наличия у них признаков ДСТ для того, чтобы улучшить в дальнейшем качество жизни. Алгоритм представлен на рисунке.
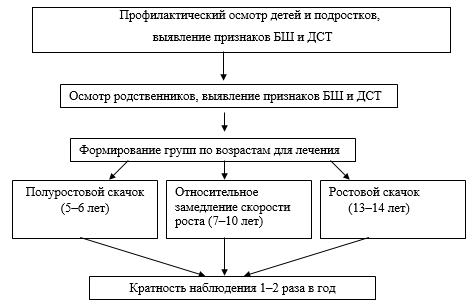
Алгоритм диагностики и лечения детей с БШ с учетом наличия у них признаков ДСТ
В комплекс лечения входили: формирование адаптивных возможностей опорно-двигательного аппарата с помощью физических методов воздействия и медикаментозная терапия по общепринятым методикам лечения ДСТ. Результаты лечения оценивали в возрасте 16–18 лет. Применение как физических методов лечения БШ, так и медикаментозных средств для коррекции ДСТ позволило снизить формирование патологического кифоза в 2 раза по сравнению с лечением БШ только с использованием физических методов (p<0,05).
Заключение
Результаты исследования показали, что для больных БШ и их фенотипических родственников характерным является синдром дисплазии соединительной ткани, реализующийся в поражении опорно-двигательного аппарата, что позволяет отнести это заболевание к группе системных диспластических патологий соединительной ткани с преимущественным поражением позвоночника, в патогенезе которого особую роль могут играть генетически детерминированные нарушения метаболизма соединительной ткани. Применение комбинированного лечения БШ в сочетании этой патологии позвоночника с ДСТ и с учетом возрастной градации пациентов позволяет снизить формирование патологического кифоза в 2 раза.



