Одной из причин недостаточной эффективности противотуберкулезной химиотерапии является туберкулез с множественной лекарственной устойчивостью микобактерий [1]. В 2016 году сохраняется рост распространенности МЛУ МБТ среди контингентов, состоящих на учете на окончание года: 20,5 на 100 000 населения в 2009 году, 25,5 на 100 000 населения в 2015 году и 25,8 на 100 000 населения в 2016 году [Форма ФСН № 8].
В большинстве противотуберкулезных учреждений наиболее часто используемым диагностическим материалом для бактериологического исследования при туберкулезе легких является мокрота и смывы с бронхов больного, но результаты используемых традиционных методов выявления МБТ в этом диагностическом материале в настоящее время уже не удовлетворяют клиницистов [2].
Бактериоскопическое подтверждение диагноза в Российской Федерации отмечено у 17,5% впервые выявленных пациентов с туберкулезом легких в 2015 году, у 16,8% в 2016 году [Форма ФСН № 8]. В большинстве случаев, среди впервые зарегистрированных пациентов с туберкулезом легких, бактериовыделение редко фиксируется и культуральным методом: 2005 год – в 15,2%; 2015 год – в 29,2%; 2016 год - в 34,1% случаев [3]. То есть лечение туберкулеза начинается, в большинстве случаев, без знаний о наличии или отсутствии лекарственной устойчивости МБТ к противотуберкулезным препаратам.
Учитывая высокую встречаемость лекарственно устойчивого туберкулеза в настоящее время, адекватный режим лечения у впервые выявленных больных может быть подобран только после получения результатов теста на чувствительность МБТ как минимум к рифампицину - как маркеру МЛУ [4; 5]. При туберкулезе ткань пораженного участка легкого может быть непосредственно материалом для лабораторных исследований [6]. Одним из наиболее безопасных для пациента и доступных для медицинского персонала способов биопсии легкого, по мнению ряда авторов, принято считать чрезбронхиальный [7]. Последующее лабораторное исследование биоптата легкого может включать в себя: микроскопию мазка, посев на плотные и жидкие питательные среды, исследование методом полимеразной цепной реакции (ПЦР), морфологическое изучение и определение лекарственной устойчивости МБТ к ПТП. Всё вышеизложенное явилось основанием для планирования настоящего исследования.
Цель исследования. Оценить возможность определения спектра лекарственной устойчивости МБТ у больных туберкулезом (МКБ-10, А16.0) путем бактериологического анализа образца ткани, полученного при ЧББЛ.
Материалы и методы. В соответствии с целью исследования выполнена ЧББЛ 246 больным с впервые выявленным туберкулезом лёгких, которые поставлены на диспансерный учет в ГБУЗ «Республиканский клинический противотуберкулезный диспансер» МЗ Кабардино-Балкарской Республики в 2016 году. В данную категорию вошли больные, получающие противотуберкулезное лечение стационарно и амбулаторно в условиях противотуберкулезного диспансера, а также больные, получающие лечение в туберкулезном отделении психоневрологического диспансера.
Обязательными условиями включения больных в исследование являлись: двукратное отрицательное бактериоскопическое исследование мокроты на кислотоустойчивые микобактерии (КУМ), отрицательные результаты культурального (посев на BACTEC) и молекулярно-генетического (ПЦР) исследования мокроты на МБТ, установленный диагноз впервые выявленного туберкулеза легких и контролируемое лечение пациента.
До проведения ЧББЛ большинству обследуемых (74%) была выполнена бронхоскопия и взятие смывов из трахеобронхиального дерева для проведения бактериологического исследования. У всех пациентов были получены отрицательные результаты молекулярно-генетического, микроскопического и культурального исследования смывов с бронхов на МБТ.
Абсолютными противопоказаниями к выполнению ЧББЛ считали: единственное функционирующее легкое, выраженные нарушение свертывающей системы крови и легочно-сердечную недостаточность III степени.
Всем больным было проведено комплексное лучевое обследование органов грудной клетки, которое включало аналоговую рентгенографию и многосрезовую компьютерную томографию. Классическая рентгенография выполнялась по стандартной методике в двух проекциях (прямой и боковой) на рентгеновском диагностическом комплексе «Диакомп» («Севкаврентгент-Д», Россия). Компьютерная томография органов грудной клетки была проведена всем обследованным больным на спиральном компьютерном томографе Optima CT520 («ДжИ Ханвэй Медикао Системз Ко., ЛТД», Китай) с толщиной среза 1 мм. Исследование проводилось в положении больного на спине, начиналось с уровня яремной ямки и достигало плевральных синусов.
На основании изучения рентгенограмм и томограмм грудной клетки, данных, полученных при постпроцессинговой обработке компьютерных томограмм, определяли субсегментарное расположение затенения в легком и сегменты, наиболее пораженные при диссеминированном и двухстороннем поражении легких. Подробно изучали данные виртуальной бронхоскопии, при этом определяли анатомическое строение бронхов «зоны интереса» и расположение дренирующего эту зону бронха.
ЧББЛ осуществлялась с использованием бронхоскопов Olympus-BF тип 1T180 и тип 1Т60 (Olympus, Япония) с внешним диаметром как дистального конца, так и вводимой части тубуса 5,9 мм и инструментальным каналом 3,0 мм, стандартных одноразовых биопсийных щипцов типа «Аллигатор» с механизмом SwingJaw (Olympus, Япония).
Все процедуры выполнены под местной инстилляционной и аэрозоль-анестезией. Полученный биопсийный материал направляли на гистологическое и бактериологическое исследования во всех случаях, независимо от количества полученного материала. Во время одного исследования производилось взятие от 1 до 8 кусочков ткани, в зависимости от переносимости больным процедуры и наличия осложнений.
Для обнаружения возбудителя в биопсийном материале были применены микробиологические методы исследования, такие как люминесцентная микроскопия, посев на жидкую питательную среду Мидлбрука 7Н9 для культивирования с последующей радиометрической (BACTEC MGIT-460) оценкой роста культуры, ПЦР для обнаружения ДНК МБТ.
Определение резистентности МБТ к ПТП проводили двумя способами: на системе GeneXpert MTB/RIF (Cepheid, США), представляющей собой молекулярный тест на наличие ДНК микобактерий туберкулеза и устойчивости к рифампицину, а также методом абсолютных концентраций, после выделения культуры МБТ на жидкой питательной среде в автоматизированной системе BACTEC MGIT 460 (Becton Dickinson, США), что позволяло получить сведения о наличии лекарственной устойчивости к ПТП 1-го и 2-го ряда.
Результаты и обсуждение. Обследованию подверглись преимущественно больные с диагнозом инфильтративный туберкулёз лёгких – 107 человек (43,5%) и диссеминированный туберкулез легких – 71 человек (28,9%). Третьим по частоте был диагноз очагового туберкулеза легких - 22 человека (9,0%). Почти одинаково редко встречались больные с диагнозами: туберкулема легких - 19 человек (7,7%) и кавернозный/фиброзно-кавернозный туберкулез – 18 человек (7,3%), а также с диагнозами цирротического туберкулеза – 5 человек (2,0%) и казеозной пневмонии – 4 человека (1,6%).
Срок наблюдения за больными в противотуберкулезном диспансере и лечения ПТП колебался от 1 до 10 месяцев и в среднем составил 2,5 месяца.
У 170 больных (69,1%) туберкулезный процесс был односторонний и локализовался в правом лёгком у 93 из них (37,8%), у 77 больных (31,3%) - в левом. У 76 пациентов (30,9%) процесс в легких был двухсторонним. Продолжительность ЧББЛ в среднем составила 11,9 минуты (минимальная – 6 мин., максимальная – 21 мин.). Началом процедуры считали момент проведения бронхоскопа в гортаноглотку, окончанием процедуры – извлечение бронхоскопа из дыхательных путей.
Осложнения биопсии наблюдались в 5 случаях (2,0%). В трех случаях (1,2%) развился ятрогенный пневмоторакс, в одном случае (0,4%) биопсия осложнилась развитием субмассивного легочного кровотечения, еще в одном случае (0,4%), у больного с эпилепсией, при проведении ЧББЛ возник эпилептический припадок. Летальных исходов после проведения биопсии не наблюдалось, все осложнения купированы использованием консервативных мероприятий.
Следует отметить, что во всех случаях проведения ЧББЛ, при которых возникли осложнения, удалось выполнить биопсию и получить адекватный по количеству и качеству диагностический материал. Применение в комплексе микроскопии, молекулярно-генетического, культурального и гистологического методов исследования биоптата легкого позволило в 41,9% случаев подтвердить диагноз туберкулеза легких. Методы бактериологической диагностики, использованные при исследовании биопсийного материала, а также их результаты представлены в табл. 1.
Таблица 1
Результаты исследования биопсийного материала, полученного при ЧББЛ
|
Метод исследования |
Положительный результат |
|
|
Абс. (случ.) |
Отн. (%) |
|
|
ПЦР (GeneXpert) |
67 |
64,4 |
|
Микроскопия (люминесцентная) |
30 |
28,8 |
|
Посев на жидкие среды (BACTEC) |
81 |
77,9 |
Согласно представленным в табл. 1 данным, обнаружение ДНК МБТ и роста культуры МБТ в образце ткани легкого отмечено у трети обследуемых больных. В 14 случаях, при отрицательном результате культурального исследования, обнаружена ДНК МБТ в этом же диагностическом материале. Напротив, результаты анализа биоптата легкого методом ПЦР оказались отрицательными, при получении роста на автоматизированной системе BACTEC, в 30 случаях. При всех случаях выявления КУМ в биопсийном материале была обнаружена ДНК МБТ и/или получен рост культуры микобактерий на жидкой питательной среде.
Из вышесказанного можно сделать вывод, что молекулярно-генетический и культуральный методы анализа биопсийного материала, помимо преимуществ каждого метода в отдельности, взаимно дополняют друг друга, повышая тем самым общую информативность исследования, и поэтому должны применяться в комплексе.
Микроскопическое исследование материала, являясь недорогим и технически простым методом, позволяющим получить результат в короткие сроки, может также служить ориентиром для выявления наиболее опасных в эпидемиологическом плане больных, а также помогает при дифференциальной диагностике микобактериозов. Именно поэтому считаем необходимым проводить микроскопию биопсийного материала, несмотря на то что КУМ при этом исследовании были выявлены лишь у 1/5 обследуемых больных.
Из 103 больных, у которых верифицирован туберкулез легких по данным исследования биопсийного материала, у 102 (99,0%) удалось провести тест на лекарственную устойчивость МБТ. В одном лишь случае (1,0%), при котором диагноз туберкулеза легких верифицирован по данным только гистологического исследования биоптата, при отрицательных результатах бактериологического исследования, провести тест на устойчивость МБТ к ПТП, соответственно, не удалось.
Спектр лекарственной устойчивости МБТ, выявленный у больных туберкулезом легких, можно представить следующим образом (рис.).
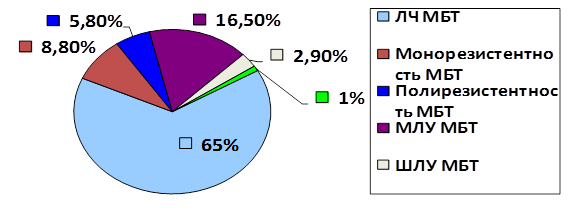
Спектр лекарственной устойчивости МБТ к ПТП
Использование ЧББЛ в 35 случаях способствовало выявлению больных с лекарственно устойчивой формой туберкулеза, у большей части из которых (в 57,1% случаев) диагностирован МЛУ-ТБ или ШЛУ-ТБ (рис.).
Спектр лекарственной устойчивости МБТ к ПТП, в зависимости от метода выделения возбудителя в биопсийном материале, представлен в табл. 2.
Таблица 2
Спектр лекарственной устойчивости МБТ к ПТП в зависимости от метода выделения возбудителя в биопсийном материале
|
Метод выявления возбудителя |
«+» результат |
Нет Rif-resist / ЛЧ МБТ |
Моно- и поли – резист-ть МБТ |
МЛУ и ШЛУ МБТ |
|
ПЦР (GeneXpert) |
67 |
52 / - |
- |
15 |
|
Посев (BACTEC) |
81 |
- / 47 |
15 |
19 |
Несмотря на более частое обнаружение возбудителя при посеве на жидкие питательные среды, в двух случаях в биопсийном материале методом ПЦР обнаружена ДНК МБТ, устойчивая к рифампицину, при отрицательном результате посева этого материала на BACTEC. Соответственно, у двух больных (11,8%) верифицирован туберкулез с МЛУ только на основании молекулярно-генетических методов исследования. К тому же сведения об устойчивости МБТ к рифампицину, при выделении ДНК микобактерий в биоптате легкого, получали через 2-3 часа после доставки материала в бактериологическую лабораторию, что давало возможность назначить больным IV режим химиотерапии на следующий день после проведения процедуры, не дожидаясь роста культуры на жидких питательных средах и определения лекарственной устойчивости МБТ методом абсолютных концентраций.
Нетуберкулезная патология легких выявлена у 46 человек (18,6%), у более половины из которых (33 больных) – злокачественные опухоли легкого, что подчеркивает значимость ЧББЛ у данной категории больных в максимально ранние сроки после установления диагноза. Сочетание туберкулеза с другой легочной патологией установлено у 6 человек (2,5%), из них: в двух случаях обнаружено сочетание инфильтративного туберкулеза и рака легкого; по одному случаю сочетания диссеминированного туберкулеза с силикозом, альвеолярным протеинозом и раком легкого; в одном случае очаговый туберкулез сочетался с карциномой легкого. В 98,3% случаев нетуберкулезная патология легких установлена при гистологическом исследовании биоптатов, лишь в одном случае (1,7%) верифицирован микобактериоз легких при бактериологическом исследовании биопсийного материала.
Результат гистологического исследования биопсийного материала считали «достоверным» при наличии в легочной ткани признаков гранулематозного воспаления, казеозного некроза или специфических элементов другой легочной патологии. Отсутствие изменений в ткани легкого, а также выявление признаков хронического неспецифического воспаления, перибронхиального и периваскулярного склероза, десквамации альвеол и организации в них экссудата, отека и утолщения межальвеолярных перегородок считали неспецифическими признаками и относили результат гистологического исследования к «недостоверным». Диагноз остался не верифицирован у 91 больного (37,0%), что, на наш взгляд, является поводом к более углубленному обследованию этой категории пациентов.
Выводы
1. ЧББЛ, являясь доступной и малоинвазивной методикой, дает возможность получить у больных туберкулезом легких (МКБ-10, А16.0) в 100% случаев диагностический материал, пригодный для проведения всего спектра бактериологических методов исследования, в 41,9% случаев позволяет верифицировать диагноз (МКБ-10, А15) и в 14,2% случаев способствует выявлению больных с лекарственно устойчивой формой туберкулеза.
2. В случае установления диагноза туберкулеза легких и отсутствия сведений о чувствительности МБТ к ПТП, необходимо выполнение культурального и молекулярно-генетического исследования биопсийного материала, полученного при ЧББЛ, с целью получения сведений о спектре лекарственной устойчивости МБТ и выбора оптимального режима противотуберкулезной ХТ.
3. Учитывая значительное число ошибок (18,6% случаев), по нашим данным, в диагностике «абациллярного» туберкулеза и возможность сочетанного поражения легких (2,5% случаев), можно сделать вывод о необходимости включения ЧББЛ в лечебно-диагностический алгоритм впервые выявленных больных туберкулезом легких (МКБ-10, А16.0).



