Злокачественные новообразования вульвы (ЗНО) занимают четвертое место в структуре онкогинекологической заболеваемости у женщин. Наиболее эффективным при лечении данной патологии является хирургический метод. Его применяют как самостоятельный метод при локализованных формах, так и в составе комбинированной и комплексной терапии местно-распространенных форм ЗНО вульвы [1,4,5].
Радикальным объемом хирургического вмешательства является вульвэктомия и двухсторонняя пахово-бедренная лимфаденэктомия (ПБЛАЭ) [2,3,6]. Одним из важных факторов прогноза заболевания является широта иссечения опухоли. Оптимальным расстоянием линии резекции от опухоли при плоскоклеточном раке является 2 см и более [7]. Возникающие после радикальных хирургических вмешательств обширные раневые дефекты сложно закрыть сшиванием краев раны. Возникает значительное натяжение тканей с нарушением кровоснабжения, что ведет к ишемии тканей, некрозу, нагноению раны и заживлению вторичным натяжением, грубому рубцеванию с развитием послеоперационных осложнений. Уменьшить частоту ранних и отсроченных послеоперационных осложнений можно путем применения реконструктивно-пластических операций. Несмотря на несомненные преимущества данного способа хирургического вмешательства, у 10,5 % пациенток возникает нагноение послеоперационной раны, у 6,8 % краевые некрозы перемещенных лоскутов с последующим вторичным заживлением [1]. В дальнейшем у 13,6% наблюдаются дизурические расстройства, у 7,2 % – стеноз влагалища, у 9,53 % – боли и дискомфорт в результате натяжения тканей [1].
С целью улучшения ранних и отсроченных результатов реконструктивно-пластических операций путём разработки оптимального способа лигатурного соединения краёв ран кожи и культи влагалища и индивидуализации подходов к пластике раневых дефектов промежности, были изучены данные морфометрии промежности, оценка поперечных и продольных размеров у женщин с различным типом телосложения и индексом массы тела. Изучены морфометрические показатели толщины слоев кожи промежности и задней поверхности бёдер, стенки влагалища, плотность коллагеновых волокон в дерме сшиваемых участков кожи промежности и кожных лоскутов с задней поверхности бёдер. Проведен анализ перемещения лоскутов с созданием математической модели и выявлены наиболее подверженные натяжению и гипоксии участки тканей промежности и перемещенных кожно-фасциальных лоскутов. Морфометрические измерения промежности проведены у 102 женщин 18–78 лет. Основную группу составили женщины от 51 до 60 лет (35,3 %).
Материал для изучения морфометрии кожи и стенки влагалища забирали в 14 участках промежности и дистальном отделе влагалища у 21 трупа женского пола возрастом от 38 до 76 лет с помощью устройства для инъекционной биопсии (патент на полезную модель РФ №160731 «Устройство для биопсии»).
Степень избыточного веса определяли с учетом индекса массы тела (ИМТ). Использована классификация ожирения согласно рекомендациям Международной группы по ожирению ВОЗ (IOTF WHO) (1997).Вид телосложения определяли по индексу Соловьева.
Для оценки размеров женской промежности использовали следующие показатели:
N 1 – расстояние от входа влагалища до ануса; N 2 – от нижнего края лона до ануса; N 3 – окружность бедра слева; N 4 – окружность бедра справа; N 5 – от входа влагалища до наружнего края большой половой губы справа и N 6 – аналогичный размер слева; N 7 – от входа влагалища до переходной складки на бедро справа и N 8 – аналогичный размер слева; N 9 – от нижнего края лонного сочленения до входа влагалища спереди. Был проведен анализ изменения каждого из этих морфометрических показателей размеров промежности в зависимости от массы тела.
На основании полученных данных с достоверностью более 95 % установлено, что при нарастании степени ожирения происходит увеличение «поперечных размеров промежности» – показатели N5, N6, N7, N8, а также увеличение окружности бедер – N3, N4. Аналогичные изменения отмечены и для «продольных размеров промежности» – N 1, N 2, N 9. При увеличении массы тела наблюдается наиболее значимое увеличение размеров окружности бедер, расстояний от нижнего края лона до входа влагалища в области соединения малых половых губ, от нижнего края лона до ануса (диаграмма 1).
Анализируя данные морфометрических показателей женской промежности в зависимости от конституции, выявили достоверное увеличение морфометрических показателей N2, N3, N4 у женщин с мезоморфным типом телосложения по сравнению с аналогичными у женщин долихоморфной конституции и значительное возрастание этих размеров у женщин с брахиморфным типом телосложения (диаграмма 2).
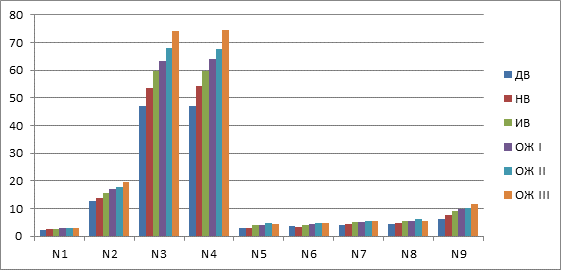
Диаграмма 1. Морфометрические показатели промежности у женщин в зависимости от массы тела
ДВ – дефицит веса, НВ – нормальный вес, ИВ – избыточный вес, ОЖ I ст. – ожирение 1 степени, ОЖ II ст. – ожирение 2 степени, ОЖ III ст. – ожирение 3 степени.
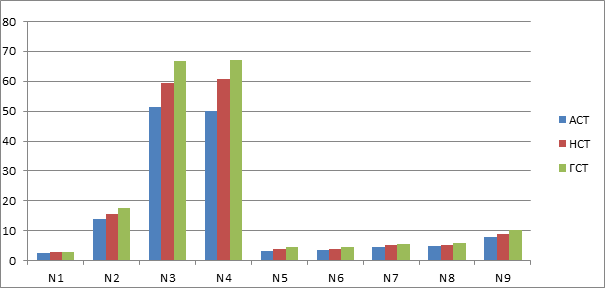
Диаграмма 2. Сравнительная характеристика морфометрических показателей женской промежности в зависимости от конституции
АСТ – астеническое телосложение (долихоморфный тип телосложения), НСТ – нормо-стеническое (мезоморфный тип телосложения), ГСТ – гиперстеническое телосложение (брахиморфный тип телосложения).
Для выполнения пластических операций на промежности представляет интерес значение соотношения ее продольных и поперечных размеров. При анализе морфометрических показателей установлено, что многообразие геометрических форм промежности в большой степени характеризует соотношение расстояния от нижнего края лона до ануса (морфометрический показатель N2, как наибольший продольный размер) к наибольшему поперечному размеру промежности, который определяется суммой расстояний от входа влагалища до переходной бедренно-промежностной складки N7+N8 (таблица).
Различия продольных и поперечных морфометрических показателей промежности женщин
|
Показатели |
среднее значение см (М±m) |
Среднее квадратическое отклонение σ |
интервал значений см |
|
N2 (продольный размер промежности) |
12,42±0,44 |
4,44 |
11,3 – 23,7 |
|
N7 |
3,97±0,15 |
1,5 |
2,5 – 7,9 |
|
N8 |
4,25±0,14 |
1,4 |
3,1 – 8,2 |
|
N7+8 (поперечный размер промежности) |
8,2±0,54 |
2,95 |
6,3 – 16,1 |
Среднее значение соотношения (Р) N2/ N7+8 составляет 1,54 при интервале значений 1,09 – 2,14. Можно с большой достоверностью сказать, что с увеличением этого показателя продольные размеры промежности преобладают, а с уменьшением этого показателя они уменьшаются по отношению к поперечным. В связи с этим представляется возможным выделить два типа анатомических вариантов формы промежности в зависимости от показателя Р:
1. Поперечный тип промежности при Р< 1,54.
2. Продольный тип промежности, при Р≥1,54.
Эти данные имеют значение при выборе места формирования перемещенных кожно-фасциальных лоскутов и учитываются при планировании способа пластики промежности у женщин с различным типом промежности. У женщин с «продольным типом промежности» и без избыточной массы тела при формировании ПКФЛ на ножке с задних поверхностей бедер увеличивается риск развития краевых некрозов верхушек лоскутов, так как соотношение ширины формируемых лоскутов и длины будет стремиться от идеального 1:2 (ширина лоскута не менее 50 % от его длины) к соотношению 1:3 или 1:4 (ширина лоскута менее 50 % длины лоскута). В таких случаях, чем больше значение Р (промежности) по сравнению со средним значением (1,54), тем меньше соотношение ширины лоскута к длине и тем больше риск некроза верхушек формируемых лоскутов. В некоторых случаях следует отказаться от данного варианта пластики промежности ПКФЛ или использовать другие варианты ПКФЛ, например с предлобково-гипогастральной области. У женщин с «поперечным типом» промежности при формировании аналогичных лоскутов меньше риск развития некрозов их верхушек. Но, в таких случаях формируют лоскуты с большей шириной, по сравнению с продольным типом и при формировании ПКФЛ увеличивается риск возникновения натяжения тканей в месте забора лоскутов с последующим нарушением процесса заживления послеоперационной раны (натяжение, ишемия, вторичное заживление послеоперационной раны, грубое рубцевание, нагноение). В таких случаях следует рассматривать другие варианты для формирования ПКФЛ.
Тип промежности представляет совокупность взаимоотношений показателей массы тела и типа телосложения. Учитывая этот показатель, становится возможным до операции планировать индивидуальные размеры кожно-фасциальных лоскутов.
Морфометрические показатели толщины слоев кожи промежности, перемещенных кожно-фасциальных лоскутов с задних поверхностей бедер, стенки влагалища показали, что перемещаемые КФЛ практически соответствуют тканям промежности при закрытии раневых дефектов. Отмечены достоверные различия толщины дермы кожи перемещенных лоскутов с бедер по сравнению с кожей лобковой области, где фиксируются верхушки лоскутов, и толщины адвентициального слоя стенки влагалища по сравнению с толщиной дермы перемещенного КФЛ. При исследовании содержания коллагеновых волокон в различных участках перемещаемых тканей и в тканях отмечено снижение содержания соединительнотканных волокон во всех слоях стенки влагалища по сравнению с кожей ПКФЛ и промежности. Стенка влагалища менее прочна по сравнению с кожей.
Сформированная математическая модель перемещения КФЛ с бедер позволила выявить участки, которые подвергаются наибольшему натяжению – это верхушки ПКФЛ и участки, подвергающиеся наименьшему смещению – медиальная часть лоскутов, которая формируется от промежностно-бедренной складки и фиксируется к стенке влагалища. Самыми неблагоприятными при выполнении пластики раневого дефекта на промежности с использованием ПКФЛ на ножке с задних поверхностей бедер являются верхушки и верхняя треть латеральных поверхностей формируемых ПКФЛ. Последние подвергаются наибольшему смещению, имеется несоответствие толщины дермы ПКФЛ с толщиной дермы кожи лона. У женщин с дефицитом массы тела или нормальной массой эти факторы усугубляются недостаточностью объемов бедер для формирования лоскутов нужной ширины. Другим неблагоприятным участком является место фиксации кожи ПКФЛ к стенке влагалища, где отмечается максимальное несоответствие толщины слоев кожи ПКФЛ и слоев стенки влагалища, а также различия прочностных свойств этих тканей. При использовании обычных узловых швов на данных участках эти факторы способствуют увеличению частоты осложнений при заживлении послеоперационной раны из-за несоответствия толщины сшиваемых тканей, различий их прочностных свойств и их натяжения за счет различий в длине тракций кожных лоскутов. При такой технике сопоставления сшиваемых тканей происходит смещение слоев, отвечающих за регенерацию тканей, увеличивается частота формирования гипертрофических и келоидных рубцов.
Учитывая наличие ряда недостатков и возможных послеоперационных осложнений, а также изученные морфометрические особенности кожи промежности, стенки влагалища, натяжение тканей при перемещении лоскутов, нами предложена оригинальная технология лигатурного соединения тканей при вульвопластике после вульвэктомии, основанная на сочетании применения прецизионной и микрохирургической техники.
В клинике вульвопластика ПКФЛ задней поверхности бёдер с применением оригинальной методики выполнена у 50 больных раком вульвы, которые были объединены в 1-ю группу сравнения. Две группы составили женщины, у которых проведены реконструктивно-пластические операции с формированием ПКЛФ с применением узловых швов (42 пациента) – 2-я группа. В 3-ю группу сравнения вошли 110 пациенток, у которых проводили ушивание ран после вульвэктомии узловыми швами. Статистически достоверных различий в группах по возрасту, распространённости процесса и объёмам хирургических вмешательств не выявлено (p>0,05). При анализе осложнений хирургического лечения не получено достоверных различий ранних осложнений в группах с реконструктивно-пластическими операциями (I и II групп) (p>0,05).
По сравнению с I группой в III группе (больные без пластики раневого дефекта) отмечено увеличение более чем в 20 раз случаев осложнений заживления послеоперационной раны (p<0,05). Отмечено уменьшение (p<0,05) среднего послеоперационного койко-дня во I и II группах по сравнению с III-ей, а также уменьшение (p<0,05) удельного веса поздних послеоперационных осложнений хирургического вмешательства среди пациенток I группы, по сравнению со II и III группами. Дизурические расстройства составили соответственно в I, II и III группах 2,0 %, 11,9 % и 32,7 %; стеноз влагалища в I группе отсутствовал, во второй 7,2 % I степени, а в III-ей 44,6 %, в том числе II–III степеней – 38,8 %. Качество жизни в группе больных, которым выполняли реконструктивно-пластические операции с использованием оригинальной методики, было выше (p<0,05), при сравнении с пациентами с аналогичным объемом и с применением простых узловых швов, за счет шкал «Эмоциональное благополучие», «Физическое состояние», «Благополучие в повседневной жизни».
Таким образом, наличие и учёт анатомических вариантов женской промежности при планировании вульвопластики, а также применение адекватных реконструктивно-пластических операций, включающих сочетание с прецизионными и микрохирургическими оперативными приёмами, обусловленными особенностями морфометрической характеристики сопоставляемых участков кожи и стенки влагалища, позволили улучшить непосредственные и отдалённые результаты операций.



