Введение. Диагностика и лечение этого заболевания представляют собой не только серьезную медицинскую, но и большую социальную проблему. Такие особенности пациентов, как пожилой возраст, наличие тяжелой сопутствующей патологии, требуют выработки обоснованной тактики лечения и динамического наблюдения за пациентами с симптомами нижних мочевых путей (СНМП) на основе объективных критериев. ДГПЖ является прогрессирующим заболеванием и клинически это проявляется усилением расстройств мочеиспускания, ухудшением качества жизни, возрастанием риска острой задержки мочи с необходимостью хирургического вмешательства. Очевидно, что выявление на начальном этапе пациентов с высоким риском прогрессирования заболевания и определение вероятности рецидива ДГПЖ после хирургического лечения позволило бы оптимизировать их лечение и динамическое наблюдение [1,2,3,4].
Учитывается множество факторов – возраст, частота ОЗМ, инфекция мочевых путей, первоначальный уровень простатспецифического антигена (ПСА), объем предстательной железы (ПЖ), количество остаточной мочи, степень выраженности симптомов по международной шкале оценки симптомов заболеваний предстательной железы (IPSS), наличие осложнений заболевания и сопутствующая патология. В настоящий момент не существует четких критериев, которые могли бы с достаточной точностью предсказать исход естественного и клинического течения ДГПЖ. Особенно это касается мужчин пожилого и старческого возраста, у которых вопрос выбора адекватного способа лечения является очень важным [5,6].
Цель исследования: разработка дифференцированных критериев диагностики и лечения симптомов нижних мочевых путей (СНМП) у пациентов с доброкачественной гиперплазией предстательной железы.
Задачи исследования:
- Определить нарушения показателей уродинамики, проявления СНМП у пациентов с доброкачественной гиперплазией предстательной железы в сочетании с гиперактивным мочевым пузырем и их зависимость от длительности заболевания.
- Разработать, оценить и внедрить дифференцированные критерии обследования и тактики лечения мужчин старше 50 лет с симптомами нижних мочевых путей.
Результаты и обсуждение. При поступлении в урологические отделения ГКБ № 20 и ГКБ № 61 г. Москвы за период 2009–2012 гг. 243 пациентов с ДГПЖ в сочетании с гиперактивным мочевым пузырём (ГМП) (первая группа) предъявляли жалобы на учащенное мочеиспускание в ночные часы (2 и более раз) (61 %) пациентов, учащенное мочеиспускание малыми порциями беспокоило (73,2 %) пациентов, на затрудненное мочеиспускание указывали (92,7 %) мужчин, повелительные позывы к мочеиспусканию и неудержание мочи при позывах на мочеиспускание отмечали (92,7 %) и (70 %) соответственно.
Данные о степени выраженности СНМП в зависимости от возраста пациентов в первой и второй клинических группах представлены на рисунках 1 и 2.
Во вторую группу вошли 159 пациентов с ГМП после трансуретральной резекции предстательной железы (ТУРП). При поступлении в стационар предъявляли жалобы на учащенное мочеиспускание в ночные часы (2 и более раз) (49,2 %) пациентов, учащенное мочеиспускание малыми порциями беспокоило (76,3 %) пациентов, на затрудненное мочеиспускание указывали (10,2 %) мужчин, повелительные позывы к мочеиспусканию и неудержание мочи при позывах на мочеиспускание отмечали (81,4 %) и (54,3 %) соответственно.
В результате анализа выраженности СНМП в первой и второй клинических группах установлено, что мужчины с ДГПЖ в сочетании с ГМП предъявляли статистически значимо большее количество жалоб, чем пациенты с ГМП после ТУРП (р = 0,003). Количество жалоб увеличивалось с возрастом, чем больше возраст, тем больше жалоб, связанных с СНМП, предъявляли исследуемые мужчины. Вышеуказанные тенденции прослеживались в обеих группах. При общем увеличении количества жалоб с возрастом, их структура отличалась в различных возрастных категориях исследуемых групп. Так, количество жалоб, связанных с затрудненным мочеиспусканием, существенно не изменялось с увеличением возраста в рамках каждой группы. В то время как учащенное мочеиспускание и императивные позывы возросли на 30 % и 28 % в первой группе и на 15 % и 25 % во второй группе соответственно. При анализе ирритативных (поллакиурия, императивные позывы) симптомов статистически значимых различий не выявлено между пациентами первой и второй групп (р = 0,2).
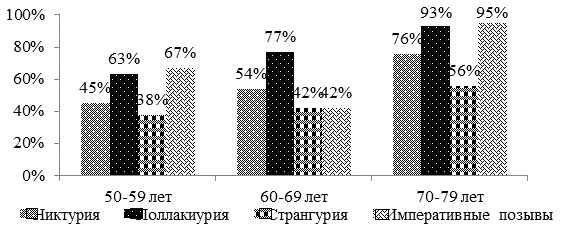
Рисунок 1. Степень выраженности СНМП в зависимости от возраста у пациентов 1 группы
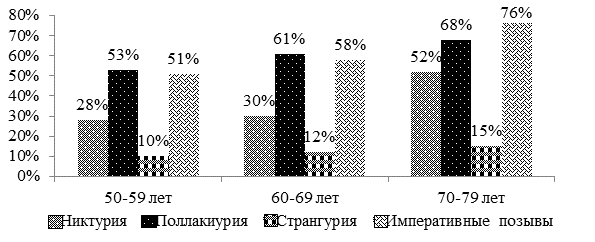
Рисунок 2. Степень выраженности СНМП в зависимости от возраста у пациентов 2 группы
Из 143 пациентов первой группы у (16,3 %) мужчин частота мочеиспусканий составила 11 раз в сутки, у (25,6 %) пациентов – 14 раз в сутки, у (34,9 %) – 16 раз в сутки, у (23,2 %) – 18 раз в сутки, при этом среднее количество мочеиспусканий в сутки составило 15,2±2,4.
Во второй группе у (27,1 %) пациентов частота мочеиспусканий составила 9 раз в сутки, у (37,2 %) пациентов частота мочеиспусканий – 11 раз в сутки, у (32,2 %) – 13 раз в сутки, у (3,4 %) – 15 раз в сутки, при этом среднее количество мочеиспусканий в сутки составило 10,7±2,1 (рисунок 4).
Частота мочеиспусканий у мужчин первой группы была статистически значимо больше, чем во второй (р = 0,01). Пациенты с ГМП после ТУРП в 27,1 % указывали на незначительную поллакиурию (9 раз в сутки), в то время как пациенты с ДГПЖ в сочетании с ГМП отмечали учащенное мочеиспускание 11 и более раз в сутки. Определен объем мочеиспусканий у пациентов в исследуемых группах. Объем мочеиспусканий у пациентов 1 группы в среднем составил 87±44,1 мл, у пациентов во 2 группе объем мочеиспусканий в среднем составил 98±60,2 мл. Статистически значимых различий по этому показателю не выявлено (р = 0,6).
Все пациенты обеих групп во время заполнения дневника мочеиспусканий отмечали наличие повелительных позывов. Среднее их количество составило 5,8±1,2 (от 2 до 8). В первой группе у (23,2 %) пациентов выявлено до двух ургентных позывов в сутки, у (37,2 %) – от трех до пяти, у 17 (39,5 %) – от шести до восьми ургентных позывов.
Анализ дневников мочеиспускания выявил статистически значимо большее количество ургентных позывов у пациентов с ДГПЖ в сочетании с ГМП по сравнению с пациентами ГМП после ТУРП ( р = 0,008). Исследование данных дневника мочеиспусканий позволяло выявить и детально оценить одну из важных составляющих симптомов нарушения функции нижних мочевых путей, таких как симптомы накопления, в исследуемых группах пациентов.
Для оценки симптомов опорожнения (обструктивных) и накопления (ирритативных) использовали международную шкалу оценки симптомов заболеваний предстательной железы – IPSS и индекс качества жизни – QL.
Симптомы нарушения акта мочеиспускания по шкале IPSS рассматриваются как суммарный признак – три ответа относительно симптомов накопления или ирритации (2, 4, 7 – вопросы) суммируются с четырьмя ответами относительно симптомов опорожнения мочевого пузыря или обструкции (1, 3, 5, 6 вопросы). Результатом заполнения пациентами шкалы IPSS является сумма баллов, которая отражает выраженность симптоматики в целом (слабая симптоматика от 0 до 7 баллов, умеренная от 8 до 19 баллов и тяжелая – 20-35 баллов), но не отражает удельного веса каждого симптома, так как вывод делается исходя из общей суммы баллов. Мы оценивали раздельно среднюю сумму баллов каждого симптома, а также сумму средних баллов симптомов опорожнения и накопления у пациентов в исследуемых группах. Несмотря на отсутствие статистически значимых различий в общей сумме баллов по IPSS у пациентов с ДГПЖ + ГМП (25,3±1,3) и пациентов с ГМП (21,2±1,2) (р = 0,074),распределение баллов по различным симптомам не было равномерным. Так симптомы опорожнения значительно менее выражены у пациентов второй группы (9,3±1,1) по сравнению с первой (12,3±1,6) (р = 0,003), в то время как симптомы накопления более выражены в группе пациентов с ДГПЖ в сочетании с ГМП (13,1±1,2) по сравнению с пациентами с ГМП после ТУРП (10,9±1,6). Сумма баллов симптомов накопления была значительной у пациентов с наличием ДГПЖ и ГМП и пациентов после ТУР ДГПЖ (10,9±1,6), однако статистически значимо большая сумма ирритативных симптомов была отмечена у пациентов с ДГПЖ в сочетании с ГМП (13,1±1,2) (р = 0,005).
Вершинами двух многоугольников на рисунке 5.7 являются суммы баллов на вопросы 2, 4, 7, а также QL, ответы на которые характеризуют способность мочевого пузыря накапливать мочу, т.е. ирритативную симптоматику. Следовательно, именно эти симптомы преобладают в комплексе СНМП как в группе пациентов с ДГПЖ в сочетании с ГМП, так и в группе пациентов с ГМП.
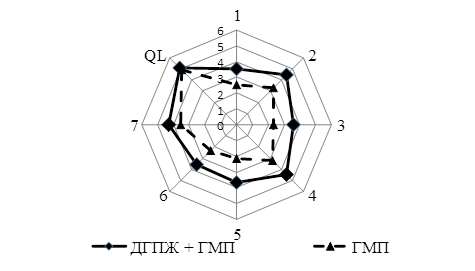
Рисунок 5. Распределение суммы баллов по шкале IPSS и QL
У пациентов 1 группы средний балл симптомов нарушения акта мочеиспускания по шкале IPSS был 25,3±1,3. Средний балл симптомов опорожнения (обструкции) составил 12,3±1,6, а средний балл симптомов накопления (ирритации) составил 13,1±1,2.
У пациентов 2 группы общий балл по шкале IPSS составил в среднем 21,2±1,2 , а средний балл симптомов опорожнения и симптомов накопления составил 9,3±1,1 и 10,9±1,2 соответственно.
При опросе пациентов с использованием шкалы QL в первой группе средний балл составил 5,2±0,3, а во второй группе – 4,7±0,4. Статистически значимых различий по этому показателю не выявлено (р = 0,5).
Анализ полученных результатов показывает, что симптомы нижних мочевых путей приводят к выраженному снижению качества жизни как у пациентов с ГМП (вторая группа), так и у пациентов с ГМП в сочетании с ДГПЖ (первая группа). Отсутствие статистически значимых различий по показателю QL, который варьировал от «неудовлетворительного» до «очень плохого») в исследуемых группах, демонстрирует основополагающее влияние на качество жизни пациентов именно ирритативной симптоматики (таблица 1).
Таблица 1
Выраженность СНМП и индекса качества жизни в исследуемых группах
|
|
1 группа (n = 143) |
2 группа (n = 100) |
р |
|
Общий балл симптомов |
25,3 ± 1,3 |
21,2 ± 1,2 |
0,074 |
|
Симптомы опорожнения |
12,3 ± 1,6 |
9,3 ± 1,1 |
0,003 |
|
Симптомы накопления |
13,1±1,2 |
10,9±1,6 |
0,005 |
|
Индекс качества жизни |
5,2 ± 0,3 |
4,7 ± 0,4 |
0,4 |
Анализ полученных результатов показал, что исходная выраженность симптомов у пациентов обеих групп по шкале IPSS составила, в среднем 23,3± 1,2 балла. Не было статистически значимых различий между группами по этому показателю. В то время как при статистической обработке суммы баллов симптомов опорожнения у пациентов с ДГПЖ в сочетании с ГМП и после ликвидации инфравезикальной обструкции (ИВО) имелись статистически значимые различия в исследуемых группах (р = 0,003), а также различия имелись по сумме баллов трех из четырех симптомов, отражающих обструктивную симптоматику (первый вопрос – р = 0,2; третий – р = 0,007; пятый – р = 0,003; шестой – р = 0,01).
Средний балл, отражающий ирритативную симптоматику, был больше у пациентов с ДГПЖ + ГМП. Статистически значимые различия были выявлены при анализе общего количества ирритативных симптомов у пациентов обеих групп (р = 0,005), а также по сумме баллов двух из трех симптомов, отражающих ирритативную симптоматику (второй вопрос – р = 0,007; четвертый – р = 0,023; седьмой – р = 0,8). Таким образом, ликвидация ИВО у пациентов второй группы привела к незначительному уменьшению симптоматики и статистически незначимому снижению общего балла по IPSS и QL по сравнению с группой пациентов с ДГПЖ + ГМП. Следовательно, недооценка симптомов накопления до операции приводит к отсутствию улучшения качества жизни после ликвидации ИВО и не позволяют рассчитывать на улучшение симптоматики в целом. В процессе анализа данных IPSS необходимо давать раздельную оценку каждому признаку, характеризующему процесс мочеиспускания, так как общая сумма баллов не отражает удельный вес симптомов. Мы считаем важным определение удельного веса каждого симптома, раздельно оценивая обстуктивную и ирритативную симптоматику, так как в ее основе лежит преобладание того или иного проявления заболевания, определяющего динамику процесса. Отсутствие статистически значимых различий между общим баллом по IPSS и показателем качества жизни у пациентов обеих групп позволяет предположить, что ликвидация ИВО при наличии ГМП не будет сопровождаться улучшением симптоматики в целом.
По данным ультразвукового исследования трансабдоминальным доступом объем предстательной железы у пациентов 1 группы колебался в пределах 41,8 -96,1см3, составив в среднем 65,1±10,6см3. У пациентов 2 группы объем ПЖ варьировал от 25,7 до 48,4см3, составив в среднем 34,8±9,5см3. Объем остаточной мочи в мочевом пузыре определялся после мочеиспускания ультразвуковым методом при трансабдоминальном сканировании. До начала лечения остаточная моча была обнаружена у всех пациентов 1 группы в среднем 102,7±47мл. Во 2 группе остаточная моча была обнаружена также у всех пациентов в среднем 41,2±24мл.
По данным урофлоуметрии средние показатели максимальной скорости мочеиспускания у обследованных пациентов были ниже нормальных значений: у пациентов 1 группы – 6,7±3,2 мл/сек, у пациентов 2 группы – 10,4±3,8 мл/сек.
Таблица 2
Результаты урофлоуметрии в исследуемых группах
|
|
1 группа (n = 143) |
2 группа (n = 100) |
|
Объеммочеиспускания (мл) |
122±52,7 |
106±78,2 |
|
Qmax(мл/сек) |
6,7±3,2 |
10,4±3,8 |
|
Qaver(мл/сек) |
3,2±1,6 |
5,1±2,3 |
|
Времямочеиспускания(с) |
35,7±26,6 |
28,4±15,2 |
|
Время достижения макс. скорости мочеиспускания (с) |
8,4±2,6 |
5,1±2,1 |
Примечание: различия статистически значимы (р<0,05) относительно группы пациентов с ГМП.
У пациентов с ГМП после ТУРП ухудшение показателей урофлоуметрии было выражено в меньшей степени по сравнению с пациентами ДГПЖ + ГМП, при этом статистически значимых различий по таким показателям, как объем мочеиспускания, средняя скорость потока мочи, время мочеиспускания, время достижения максимальной скорости мочеиспускания – выявлено не было. При этом Qmaxв первой группе составила 6,7±3,2мл/сек и была статистически значимо меньше по сравнению с пациентами второй группы, где Qmax было 10,4±3,8мл/сек (р = 0,004) (таблица 2).
Уродинамическое исследование, при котором регистрируются непроизвольные подъемы давления детрузора в фазе наполнения, считается основным объективным методом диагностики ГМП. У всех пациентов первой и второй групп при цистометрии (во время фазы наполнения мочевого пузыря) были выявлены непроизвольные сокращения детрузора амплитудой более 15 см водного столба.
По результатам уродинамического исследования у всех исследуемых пациентов была выявлена детрузорная гиперактивность, причем более выраженные нарушения показателей уродинамики отмечались у пациентов с ДГПЖ в сочетании с ГМП, что, по-видимому, связано с отсутствием таковой у пациентов 2 группы.
У пациентов первой группы при сниженной максимальной скорости потока мочи до 6,7±3,2 мл/сек время мочеиспускания составило 35,7±26,6 сек. Для группы в целом способность мочевого пузыря к накоплению и удержанию мочи была существенно снижена. Среднее значение цистометрической емкости мочевого пузыря составило 153,3±61,3 см водного столба при числе мочеиспусканий 15,2±2,4 раз в сутки. На клинику расстройств мочеиспускания, помимо механической и динамической уретральной обструкции у пациентов первой группы, существенный отпечаток накладывали нарушения функции детрузора. Они заключались в наличии его непроизвольных сокращений в фазу накопления. У пациентов 2 группы Qmax составила 10,4±3,8 мл/сек, а время мочеиспускания – 28,4±15,2 сек. Цистометрическая емкость мочевого пузыря составила 96,6±38,7 см водного столба, при количестве мочеиспусканий 10,7 ± 2,1 раз в сутки. Следует считать, что именно дисфункция детрузора в виде гиперактивности определяла наличие ирритативных симптомов в общем симптомокомплексе расстройств мочеиспускания.
Результаты нашего исследования также показали, что степень выраженности ирритативных симптомов, обусловленных ДГ у пациентов с ДГПЖ, имела прямую зависимость от длительности заболевания. Пациенты, у которых длительность ИВО составляла более 3 лет, имели худшие показатели обследования по сравнению с пациентами с длительностью заболевания до 1 года. Количество мочеиспусканий у пациентов с длительностью заболевания до одного года было статистически значимо меньше по сравнению с пациентами, у которых ИВО имела место три и более лет (р = 0,005). В этих же группах статистически значимые различия установлены по такому показателю уродинамического исследования, как максимальное детрузорное давление (р = 0,02) и емкость мочевого пузыря (р = 0,001).
Выводы
1. Сравнительный анализ данных обследования групп ГМП в сочетании с ДГПЖ и группой ГМП после ТУРП показал наличие симптомов ГМП в обеих группах, однако выраженность СНМП была выше у пациентов 1 группы, что, по-видимому, связано с наличием ДГПЖ у этих пациентов.
2. Результаты проведенного комплексного обследования пациентов с ДГПЖ свидетельствуют, что СНМП нередко обусловлены не только наличием инфравезикальной обструкции, но и нарушением накопительной функции мочевого пузыря вследствие развития ДГ.
Статья подготовлена при участии АНО «Научно-исследовательский медицинский центр «ГЕРОНТОЛОГИЯ».
Рецензенты:
Иванова М.А., д.м.н., профессор, профессор-консультант многопрофильного медицинского центра «Ваша клиника» г. Москва.
Ильницкий А.Н., д.м.н., профессор кафедры медицинской реабилитации УО «Полоцкий государственный университет», председатель Белорусского республиканского общественного геронтологического объединения, г. Новополоцк.



